Insuffisance cortico-surrénale : Des symptômes peu spécifiques

L
es deux glandes surrénales
sont situées chacune au-des-
sus d’un rein et sont formées
de deux glandes, (cortico-surrénale
et médullo-surrénale) associées ana-
tomiquement, mais dont l’origine et
la fonction sont différentes : lors-
qu’on coupe transversalement une
glande surrénale, on voit à la péri-
phérie une zone jaunâtre assez
ferme, le cortex surrénalien, ou “cor-
tico-surrénale”, et une zone centrale
rougeâtre, très vascularisée : la
“médullo-surrénale”.
L’insuffisance cortico-surrénalienne
provient d’un déficit en hormones
cortico-surrénales : glucocorticoïdes,
minéralo-corticoïdes et androgènes
(DHEA). Ce déficit peut être partiel,
sélectif en tel ou tel type d’hormone
ou, au contraire, généralisé.
Des symptômes diffus
Depuis quelques semaines, une
patiente se plaint d’une fatigue
accompagnée d’un amaigrissement
et de douleurs musculo-tendineuses
et abdominales. On lui trouve une
hypotension artérielle et une colora-
tion des téguments. Cette coloration,
ou mélanodermie, est en fait liée à
une sécrétion excessive en ACTH,
réactionnelle au taux de cortisol
effondré. L’atteinte périphérique des
deux surrénales est le plus souvent
auto-immune et liée à une maladie
d’Addison. Plus rarement, l’origine est
infectieuse (tuberculose), tumorale
ou encore hémorragique.
Asthénie, amaigrissement, douleurs
mal localisées, mélanodermie : de-
vant de tels signes présentés par la
patiente, le doute, s’il existe, est en
général levé par les examens com-
plémentaires.
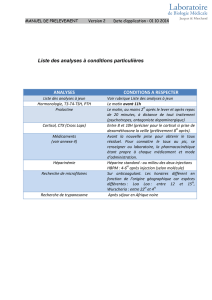
Les examens complémentaires
La biologie, d’abord, montre une
perte de sel dans le sang, avec ses
corollaires : une hyponatrémie et une
hyperkaliémie. La natriurèse est, elle,
excessive. Le taux de cortisol sanguin
mesuré en début de matinée est
effondré (< 85,nmol/l), ainsi que le
taux de DHEA, qui est abaissé. Le taux
d’aldostérone est bas, lui aussi,
contrairement au taux de rénine, qui
est élevé.
Lorsque l’insuffisance surrénale est
d’origine centrale et non périphérique,
elle peut être due à une atteinte
tumorale ou inflammatoire de l’axe
hypothalamo-hypophysaire. Dans ce
cas, on ne note pas de mélanodermie
(les taux d’ACTH sont normaux), ni de
déficit en minéralo-corticoïdes. L’hypo-
natrémie peut être inconstamment
présente, le taux de cortisol variable.
S’il est bas, le diagnostic est sûr ; s’il
est peu abaissé, c’est le test au
Synacthène
®
qui permet de trancher.
Lorsque le taux de cortisol ne monte
pas, ou peu, malgré la stimulation, l’in-
suffisance surrénale est affirmée. Ce
test est valable en cas d’atteinte cen-
trale comme périphérique. La der-
nière étiologie à cette insuffisance
rénale est un traitement corticoïde
prolongé qui met au repos l’axe corti-
cotrope. C’est alors une insuffisance
surrénale fonctionnelle.
En fonction de l’anamnèse, il sera
alors judicieux ou non de prolonger
les investigations par des explora-
tions radiologiques, principalement le
scanner, lorsque sont suspectées des
étiologies tumorales ou infectieuses.
Traitement
Le diagnostic posé, les indications
d’un traitement substitutif doivent
être envisagées, sachant que, une
fois instauré, ce traitement devient
définitif. La substitution va porter sur
les trois domaines : glucocorticoïdes,
minéralocorticoïdes et androgènes.
La dose quotidienne moyenne de
glucocorticoïdes se situe entre 15 et
25 mg/j d’hydrocortisone et doit
être augmentée en cas d’efforts
physiques intenses. Un seul médica-
ment minéralocorticoïde est dispo-
nible par voie orale, sinon par voie
injectable. Il n’est indiqué que dans
l’insuffisance surrénale d’origine
centrale. La DHEA, enfin, est dispo-
nible sans réelle validation thérapeu-
tique. La surveillance du traitement
est essentiellement clinique, fondée
sur la surveillance du poids, de l’as-
thénie, du pouls, de la tension arté-
rielle. Il n’y a pas de paramètre biolo-
gique fiable.
JB
Professions Santé Infirmier Infirmière N° 60 • décembre 2004
Soins Libéraux
39
Insuffisance cortico-surrénale
Des symptômes peu spécifiques
Malgré un manque de visibilité, le diagnostic d’insuffisance
surrénalienne devrait être porté le plus rapidement pos-
sible pour mettre en route un traitement sans tarder. Ce
n’est pas toujours simple.
Conseils à donner
à un patient
insuffisant surrénalien
Afin d’être facilement repéré en cas de malaise, il
doit porter sur lui une information distincte,
signifiant son affection. En cas de coma, le
diagnostic est difficile et l’injection d’hydrocortisone
vitale.
Aucun régime sans sel ne doit être conseillé : grave
erreur encore trop souvent commise.
Le traitement substitutif ne doit jamais être oublié,
et encore moins interrompu sans avis médical. Il
doit être augmenté en cas d’infection virale ou
microbienne, de stress important, de traumatisme.
En cas d’intervention chirurgicale, on préconisera la
voie intraveineuse de préférence.
En cas de grossesse, le traitement est à poursuivre,
à augmenter même au cours du troisième trimestre
Au cas où ces précautions ne seraient pas
respectées, le risque est celui de l’insuffisance
rénale aiguë.
1
/
1
100%