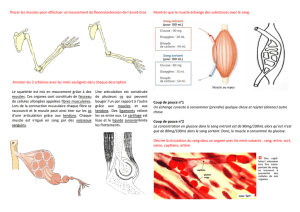
Bases anatomiques de la rétraction du pénis chez le blessé

1
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2003-2004
UNIVERSITE DE NANTES
Bases anatomiques de la rétraction du
pénis chez le blessé médullaire
Par
Marie-Aimée PERROUIN-VERBE
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants : Pr. O. ARMSTRONG
• Dr. O. BARON
• Pr. C. BEAUIVILLAIN
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Dr. H. DESAL
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. P.A. LEHUR
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. D. RODAT
• Dr VALETTE

2
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique
Remerciements.
Aux Professeurs d’Anatomie, Messieurs Leborgne, Rogez, Robert et Armstrong,
qu’ils trouvent dans ce travail l’expression de notre respect et de notre intérêt pour
leurs enseignements.
A Monsieur le Professeur Robert, tout particulièrement, pour nous avoir confié ce
sujet de mémoire, et pour nous avoir toujours enseigné l’Anatomie avec un grand
enthousiasme. Qu’il trouve ici l’expression de notre sincère affection.
A Messieurs Lagier et Blin, pour leur aide précieuse, leurs conseils, leur disponibilité,
et surtout leur bonne humeur.
A Monsieur Pradal, pour sa disponibilité et sa compétence en matière d’Histologie.
A Madame Garçon, pour sa gentillesse et son attention.

3
I-Introduction.
II-Rappels Anatomiques
A)Anatomie descriptive
1)Anatomie du pénis.
a)Architecture du pénis
α
αα
α)
))
)les différentes couches du pénis
β
ββ
β)
))
)les formations érectiles
b)l’appareil suspenseur
c) l’appareil musculaire
2)Vascularisation et innervation du pénis et de l’appareil
musculaire.
a)Vascularisation du pénis.
α
αα
α)
))
)vascularisation veineuse
β
ββ
β)
))
)vascularisation artérielle
b)Innervation du pénis et de l’appareil musculaire
α
αα
α)
))
)système nerveux somatique
β
ββ
β)
))
)système nerveux végétatif
B)Anatomie fonctionnelle
1)Rappels sur la physiologie de l’érection et de
l’éjaculation.
a)érection
b) éjaculation
2)Rôles particuliers des muscles périnéaux et du
ligament suspenseur.
III-Matériel et Méthode
A)Population
B)Matériel de dissection

4
C)Préparation de la pièce de dissection
1)Matériel et technique de dissection
2)pièces formolées
D)Abord des différentes structures
1)appareil suspenseur
2)muscles striés périnéaux
3)pédicule vasculo-nerveux périnéal et n. dorsal
E)Technique histologique.
IV-Résultats des dissections
A)Résultats des dissections
1) Appareil suspenseur
a)ligament fundiforme
b)ligament suspenseur
2
)Appareil musculaire
a)muscle bulbo-spongieux
b)muscle ischio-caverneux
c)situation des muscles et rapports dans le périnée
B)Résultats de l’histologie
V-Discussion
A)Données de la littérature sur l’anatomie fonctionnelle et les
rôles physiologiques du ligament et des muscles périnéaux.
1) ligament suspenseur
2)
muscles striés périnéaux

5
a)muscle bulbo-spongieux
b)muscle ischio-caverneux
B)Hypothèses biomécaniques de la rétraction du pénis chez le
blessé médullaire.
1)ligament suspenseur
2)muscles périnéaux
C)Hypothèses physiopathologiques de la rétraction pénienne
chez le blessé médullaire.
1)Arguments pour une hyperactivité sympathique
a)l’hyperréflexie autonome du sujet blessé médullaire.
b)Possible innervation sympathique des muscles périnéaux
2)Arguments pour une spasticité des muscles périnéaux.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
1
/
46
100%