Item n° 95 : Infections sexuellement transmissibles (IST

125
Pilly - Préparation ECN - Items 95-343 - ©CMIT
Item n° 95 : Infections sexuellement transmissibles (IST) :
gonococcie, chlamydiose, syphilis et
Item n° 343 : Érosions et ulcérations muqueuses
ITEM N°95 : OBJECTIFS TERMINAUX
I. Diagnostiquer une gonococcie, une IST à Chlamydia trachomatis, une syphilis, une IST à papillomavirus humains
II. Argumenter l’attitude thérapeutique et planifier le suivi du patient
POUR COMPRENDRE
On recommande l’utilisation du terme d’infections sexuellement transmissibles (IST) plutôt que maladies sexuellement transmissibles (MST) pour
prendre en compte la fréquence des formes asymptomatiques.
Les MST peuvent engager le pronostic fonctionnel (stérilité…) ou vital (gonococcémie, infection VIH).
La prise en charge correcte des IST diminue la transmission sexuelle de l'infection à VIH.
1. Épidémiologie
Facteurs de risque d’IST :
Sexe féminin
Précocité du 1er rapport sexuel
Deux premières décennies de la vie sexuelle
Multiplicité des partenaires sexuels
Antécédent de maladie sexuellement transmissible
Infection par le VIH
Niveau socioéconomique faible.
En France les plus fréquentes, sont :
Gonococcie
Syphilis
Chlamydioses (sérotypes D à K)
Herpès génital
Trichomonose
Papillomaviroses.
2. Diagnostic
Les IST peuvent avoir une expression clinique :
Limitée à la région génitale (infection génitale basse ou haute) ou généralisée (localisations extragénitales)
Une porte d’entrée muqueuse (orale, génitale) et une expression clinique générale (VIH, VHB).
Les différentes IST sont regroupées en différents signes et syndromes :
Urétrite (écoulement uréthral)
Ulcérations génitales
Adénopathies inguinales (bubon si adénopathie purulente)
Vaginites et cervicites (leucorrhées)
Orchi-épididymite
Syndrome inflammatoire pelvien (douleurs pelviennes)
Conjonctivite néonatale.
La démarche diagnostique et thérapeutique est basée sur un algorithme décisionnel pour ces 7 syndromes. Le diagnostic est confirmé par les prélève-
ments microbiologiques adaptés (examen microbiologique direct, culture, PCR, sérodiagnostic).
Toute suspicion d’urétrite ou cervicite doit être confirmée microbiologiquement : un prélèvement bactériologique avant traitement est indispensable.
Ceci est justifié par l’évolution de la résistance du gonocoque aux quinolones ainsi que sa diminution de sensibilité aux céphalosporines. Référence :
«Mise au point sur le traitement antibiotique probabiliste des urétrites et cervicites non compliquées ; Actualisation octobre 2008, AFSSAPS»,
Les pénicillines, les cyclines (dont la doxycycline), les fluoroquinolones (dont la ciprofloxacine) ne doivent plus être utilisées pour le traitement de
première intention des urétrites et cervicites à Neisseria gonorrhoeae.
Le traitement anti-gonococcique repose sur la ceftriaxone. La spectinomycine est utilisée en cas de contre-indication aux ß-lactamines, et le
céfixime en cas de refus ou d’impossibilité d’administrer un traitement par voie parentérale.
Un traitement anti-Chlamydia doit être systématiquement associé.

126
Items 95-343
Pilly - Préparation ECN - Items 95-343 - ©CMIT
3. Traitement
3-1. Curatif
Anti-infectieux, si possible en dose unique, supervisé, gratuit.
- Choisi en fonction du tableau syndromique, des micro-organismes en cause, et de l’algorithme correspondant.
Associé à :
- Règles d’hygiène
- Abstinence sexuelle jusqu’à la guérison
- Contrôle clinique de la guérison.
3-2. Préventif
Dépistage d'autres IST associées.
Dépistage et traitement de(s) partenaire(s) sexuel(s).
L’usage des préservatifs doit être largement recommandés.
Il existe une vaccination contre deux agents sexuellement transmis (HPV, VHB) (Cf. Item 76).
I DIAGNOSTIQUER UNE GONOCOCCIE, UNE CHLAMYDIOSE, UNE SYPHILIS
1. Gonococcie
1-1. Introduction
IST très transmissible.
Gravité potentielle : complications locorégionales, néonatales, et parfois septicémiques.
1-1-1. Agent pathogène
Neisseria gonorrhoeae, diplocoque Gram négatif, spécifiquement humain.
1-1-2. Épidémiologie
60 millions de cas dans le monde
En France, recrudescence des gonococcies depuis 1998 et des formes anorectales. Le sex-ratio est de 10 hommes pour 1 femme. Les homosexuels
et bisexuels masculins sont un groupe à haut risque.
Fréquence de l’association à l’infection VIH.
Augmentation de la résistance aux pénicillines, aux cyclines, et aux fluoroquinolones.
1-2. Diagnostic
1-2-1. Clinique
Les symptômes, plus fréquents chez l’homme que chez la femme, surviennent après une période d’incubation silencieuse et contagieuse de 2 à
7 jours.
Chez l’homme
Urétrite : brûlures mictionnelles, écoulement urétral purulent, dysurie.
Prostatite :
- douleurs pelviennes ou périnéales, pollakiurie, brûlures mictionnelles, dysurie, rétention urinaire aiguë
- fièvre, frissons.
Orchi-épididymite (uni- ou bilatérale) : lourdeur ou pesanteur scrotale, gros épididyme.
Chez la femme
Infection asymptomatique dans 70 % des cas.
Cervicite, forme symptomatique la plus fréquente : col inflammatoire, pus cervical, leucorrhées purulentes.
Inflammation des glandes para-urétrales, dont les glandes de Skène.
Salpingite (risque d’obstruction tubaire), endométrite.
Dans les deux sexes
Anorectite asymptomatique dans 2/3 des cas ; complications : abcès péri-anaux et ischio-rectaux, fistules anales.
Oropharyngite : asymptomatique dans 80 % des cas.
Gonococcie disséminée : fièvre, arthrite, signes cutanés ; méningite, endocardite, myocardite.
Gonococcie ophtalmique (conjonctivite parfois compliquée de kératite…).
Chez le nouveau-né
Contamination possible lors de l’accouchement : ophtalmie purulente, risque d’infection disséminée.
1-2-2. Diagnostic biologique
Microbiologique
Prélèvements systématiques :
- génital (le matin avant émission d’urine), de l’écoulement urétral, ou en l’absence d’écoulement, écouvillonnage endo-urétral, et chez la femme
prélèvement des sécrétions cervicales
- pharyngé, anal.

127
Items 95-343
Pilly - Préparation ECN - Items 95-343 - ©CMIT
Examen direct
- N’est interprétable que pour les prélèvements génitaux masculins (flore plurimicrobienne chez la femme).
- Coloration de Gram : diplocoques Gram négatif à l’intérieur de polynucléaires altérés.
- Sensibilité : proche de 100 % chez l’homme symptomatique. Elle est plus faible en l’absence de manifestations cliniques.
Culture
- Systématique, avec antibiogramme. Examen de référence mais technique difficile.
2. IST à Chlamydia trachomatis
2-1. Introduction
2-1-1. Agent pathogène
C. trachomatis (Ct) est une bactérie intracellulaire à transmission strictement interhumaine.
Les sérovars D à K sont responsables des infections génitales hautes et basses.
Les serovars L sont responsables de la lymphogranulomatose vénérienne ou maladie de Nicolas Favre.
Les serovars A à C sont responsables du trachome.
2-1-2. Épidémiologie
Parmi les plus fréquentes des IST (30 à 50 % des urétrites non gonococciques ; presque 3 % de la population adulte dans les pays industrialisés).
30 à 50 % des urétrites non gonococciques chez l'homme et de 30 à 50 % des salpingites de la femme.
Portage asymptomatique fréquent.
Principale complication : stérilité chez la femme.
2-2. Diagnostic
2-2-1. Formes cliniques des IST à Chlamydia trachomatis
Infections urogénitales non spécifiques
Chez l’homme : urétrite subaiguë le plus souvent.
Chez la femme :
- cervicite le plus souvent asymptomatique
- fréquence des complications inaugurales
• salpingite, endométrite,
• douleurs pelviennes chroniques,
• périhépatite ou syndrome de Fitz Hugh Curtis (tableau de cholécystite alithiasique, diagnostic cœlioscopique).
Dans les deux sexes :
- atteinte pharyngée (exceptionnelle), anale, conjonctivale
- syndrome de Fiessinger Leroy Reiter, associant une conjonctivite, une urétrite et une polyarthrite (80 % HLA B27 positif).
Chez le nouveau-né : risque de contamination néonatale en cas de cervicite au moment de l'accouchement avec conjonctivite, rhinite, otite, pneu-
mopathie alvéolo-interstitielle retardée.
Lymphogranulomatose vénérienne (LGV)
Rarissime en dehors des régions tropicales (recrudescence actuelle chez les homosexuels masculins, prostituées ou voyageurs).
Incubation : 3 à 30 jours.
Évolution en 3 stades successifs (pas toujours retrouvés) :
- lésion primaire (ulcération muqueuse, le plus souvent génitale ; parfois ano-rectale)
- secondaire, ganglionnaire (bubon, 2 à 6 semaines après, avec signes généraux fréquents)
- tertiaire (lésions destructrices, fibrose et troubles du drainage lymphatique).
2-2-2. Diagnostic biologique
Infections génitales non spécifiques :
Prélèvements pour PCR, recherche de cellules à inclusions, d’Ag spécifiques, isolement sur cultures cellulaires
- 1er jet d’urines (homme et femme)
- frottis d’endocol, urètre (femme).
Sérologie : n’est indiquée que pour le diagnostic des infections génitales profondes et leurs complications (négative dans les urétrites et cervicites)
et la surveillance épidémiologique.
Lymphogranulomatose vénérienne (LGV)
Prélèvements pour PCR
- pus ganglionnaire (et rectum chez l’homme).
Sérologie.
3. Syphilis
3-1. Introduction
3-1-1. Agent pathogène
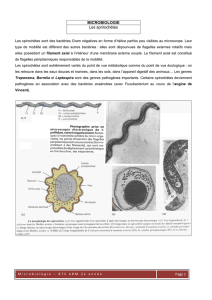
Treponema pallidum (spirochète).

128
Items 95-343
Pilly - Préparation ECN - Items 95-343 - ©CMIT
3-1-2. Épidémiologie
Contamination directe par contact vénérien (95 % des cas) ; syphilis transfusionnelle et congénitale exceptionnelle.
Recrudescence des cas depuis le début des années 2000 (en milieu urbain, chez les homosexuels masculins infectés par le VIH, contaminés par rela-
tions oro-génitales non protégées).
3-2. Diagnostic
3-2-1. Clinique
Évolution clinique en 4 phases : primaire (chancre), secondaire (multiviscérale), latente (phase asymptomatique pendant laquelle seul le diagnostic
sérologique est possible) et tertiaire (polarisation viscérale).
Distinction entre syphilis précoce (contagieuse) évoluant depuis < 1 an et tardive (> 1 an)
Incubation moyenne : trois semaines.
Syphilis primaire
Ulcération génitale (ou autre muqueuse) superficielle, indolore, unique, bien limitée, à la surface propre, reposant sur une base indurée.
Adénopathie inguinale, uni- ou bilatérale, indolore et sans péri-adénite.
Syphilis secondaire
Manifestations cutanées précoces : roséole
Manifestations cutanées tardives : syphilides.
Manifestations muqueuses : plaques muqueuses.
Syphilis tertiaire
En cas de traitement incorrect ou inexistant.
Localisations viscérales : cardiovasculaires, osseuses…
Neurosyphilis
Possible à tous les stades autres que primaire :
Neurosyphilis précoce : atteinte ophtalmologique, méningite, vascularite
Neurosyphilis tardive : tabès, paralysie générale, gommes.
3-2-2. Biologique
Diagnostic direct
Mise en évidence de T. pallidum : microscope à fond noir dans sérosité issue d’ulcération génitale
- ou ponction ganglionnaire
- lésions cutanéomuqueuses.
Sérodiagnostic des tréponématoses
Aucune technique ne permet de différencier tréponématoses vénériennes et non vénériennes (observées chez des patients originaires de zones
d’endémie de tréponématoses non vénériennes)
- VDRL et TPHA positifs : syphilis (ou tréponématose non vénérienne).
- VDRL positif et TPHA négatif : réaction faussement positive.
- VDRL négatif et TPHA positif : cicatrice sérologique d’une tréponématose ancienne :
• vénérienne ou non vénérienne
• ou syphilis débutante. Le FTA-abs IgM est utile pour le diagnostic d’infection très précoce.
- L’interprétation des résultats est fonction du stade de la syphilis :
T95-1 Interprétation schématique de la sérologie standard TPHA-VDRL
Réactions Interprétation
TPHA-
VDRL-
Absence de tréponématose
Syphilis en incubation
Syphilis primaire dans les 5 à 10 premiers jours du chancre
TPHA- VDRL++ à +++ Faux positifs
TPHA+
VDRL- (ou titre faible d’anticorps)
Séquelle sérologique d’une tréponématose non vénérienne
Syphilis a priori guérie
Syphilis tertiaire
TPHA+ VDRL+ à +++ (ou titre élevé d’anticorps) Tréponématose vénérienne ou non vénérienne (zone d’endémie)
4. IST à papillomavirus humains (PVH)
4-1. Introduction
IST induites par les papillomavirus humains : condylomes.
Fréquence chez les patients infectés par le VIH.
Potentiel oncogène.
4-1-1. Agent pathogène
Papillomavirus : virus à ADN, infectant les kératinocytes, dont il existe plus de 100 types, dont seuls certains sont oncogènes (cancer du col utérin, carci-
nome anal).

129
Pilly - Préparation ECN - Items 95-343 - ©CMIT
Items 95-343
4-1-2. Épidémiologie
La contamination est le plus souvent sexuelle. La transmission verticale mère-enfant est documentée.
Les condylomes ont une prévalence 2 fois supérieure à celle de l’herpès génital.
Chez les patients infectés par le VIH, les infections à PVH sont plus fréquentes, plus étendues, plus souvent multifocales, et plus fréquemment respon-
sables de cancers.
4-2. Diagnostic
4-2-1. Clinique
Condylomes acuminés (végétations vénériennes ou crêtes de coq), associés à des PVH non oncogènes (sérotypes 6, 11).
- Incubation variable de 1 mois à 1 an.
- Diagnostic clinique : papules kératosiques à la surface des muqueuses génitales, anales ou orales.
États dysplasiques, carcinomes in situ et cancers invasifs, associés aux PVH oncogènes (sérotypes 16, 18, 31, 35).
La séquence évolutive (de la dysplasie modérée à la dysplasie sévère des néoplasies intra-épithéliales, voire au carcinome invasif) est démontrée.
Tumeurs observées au niveau des muqueuses génitales externes et de la région périnéale (papulose bowénoïde, tumeur de Buschke-Loewenstein)
et de la muqueuse orale (papillomatose orale floride).
4-2-2. Histologie
Elle est indiquée en cas de persistance des lésions, de doute diagnostique avec une tumeur, et dans les autres formes muqueuses.
L’identification des PVH en cause n’est pas de pratique courante.
Un bilan est indispensable avant traitement
- bilan lésionnel locorégional,
- Dépistage et traitement chez le ou les partenaire(s)
- Recherche d’une IST (HIV, HBV, Syphilis) et/ou d’une immunodépression.
II ARGUMENTER L’ATTITUDE THÉRAPEUTIQUE ET PLANIFIER LE SUIVI DU PATIENT
1. Gonococcie
1-1. Traitement
Urgence médicale car contagiosité, et gravité des complications.
En France, la résistance des gonocoques aux fluoroquinolones dépasse maintenant 10 %.
La durée de traitement varie selon la forme clinique.
- Urétrites et cervicites :
• traitement anti-gonococcique :
. ceftriaxone : 500 mg en une seule injection (intramusculaire ou intraveineuse)
. en cas de contre-indication aux ß-lactamines : spectinomycine, 2 g en une seule injection intramusculaire
. en cas de refus ou d’impossibilité d’administrer un traitement par voie parentérale : céfixime, 400 mg en une prise orale unique.
Le traitement par fluoroquinolones est possible après vérification de la sensibilité de la souche par l’antibiogramme
• associé au traitement anti-Chlamydia
. azithromycine : monodose
. ou doxycycline : par voie orale pendant 7 jours.
- Dans les formes compliquées : la durée du traitement doit être prolongée.
Mesures associées
- Traitement du ou des partenaire(s) sexuel(s).
- Dépistage d’autres IST (syphilis, VIH, VHB) en tenant compte des délais de séroconversion.
- Vaccination contre l’hépatite B proposée à tout patient non immunisé.
- Conseils de prévention : rapports protégés (utilisation de préservatifs) pendant 7 jours après un traitement en dose unique ou jusqu’à la fin d’un
traitement en plusieurs prises et jusqu’à disparition des symptômes ; systématiquement avec tout partenaire occasionnel ou inconnu.
Suivi : Consultation J3 et J7.
2. IST à Chlamydia trachomatis
2-1. Traitement antibiotique
Traitement de référence : cyclines ; alternative : fluoroquinolones ou azithromycine.
LGV : doxycycline 3 semaines. Salpingites aiguës : Cf. chapitre salpingites : association C3G + métronidazole + doxycycline ou ofloxacine.
Épididymites et prostatites : doxycycline ou ofloxacine per os.
Urétrites et cervicites : azithromycine (dose unique, per os) ou doxycycline pendant 7 j.
 6
6
 7
7
1
/
7
100%