Antibiothérapie du patient neutropénique

Antibiothérapie du patient
neutropénique en réanimation
ENSEIGNEMENT DESC REANIMATION
STRASBOURG
MARS 2017
Dr Quentin Maestraggi
Service de Réanimation Médicale et Oxygénothérapie Hyperbare
Hôpital de Hautepierre –CHRU de Strasbourg

Neutropénie
Buchheidt D et al. Ann Hematol 2003
Compte de PNN < 500/mm3
ou
Compte prédit < 500/mm3 dans les 48h
Neutropénie dite profonde si < 100/mm3
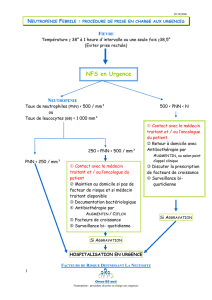
La neutropénie fébrile concerne :
oplus de 80% des patients d’oncohématologie
o10 à 50% des patients après chimiothérapie pour tumeur solide

PARTICULARITES
DU PATIENT NEUTROPENIQUE
•Absence de réaction inflammatoire, faible rentabilité de la CRP
•Hypothermie possible
•Absence de fièvre (corticothérapie) mais signes d’infection
•Fièvre d’origine multiple (transfusion, cytotoxique, mucite étendue, hémopathie elle-
même…)
•Sites d’infection limités : oropharynx, périnée, poumon, bas œsophage, caecum,
peau…
•Rapiditéd’évolution des infections+++
Seulement 10 à 40% des épisodes fébriles seront documentés
Lafaurie M 2007
Buchheidt D et al. Ann Hematol 2003

NOTION DE « RISQUE »
Distinction entre patients neutropéniques à risque « faible » et à risque « élevé »
•Durée anticipée de neutropénie 7j
•Absence de comorbidité
•Durée anticipée de neutropénie 7j
•Neutropénie « profonde »
•Comorbidités significatives
•Signes de gravité : septis sévère, état de choc, pneumopathie,
douleurs abdominales, confusion
Bas risque
Haut risque
IDSA Guidelines 2010

D. Mokart et al.
Etude multicentrique : 17 centres
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%