04/04/2014 SCOTTO DI CARLO Kristel L2 Nutrition Dr

NUTRITION – Régulation physiologique du comportement alimentaire
04/04/2014
SCOTTO DI CARLO Kristel L2
Nutrition
Dr BELIARD Sophie
16 pages
Relecteur n°3
Régulation physiologique du comportement alimentaire
A. Définition du comportement alimentaire
Comportement : Ensemble des conduites intégrées déclenchées par des stimulations internes (faim) ou externes
(repas préparé par maman) et concourant à la réalisation d'un but.
Comportement alimentaire : Conduites vis-à-vis de la consommation d'aliments.
Triple fonction du comportement alimentaire :
–Énergétique et nutritionnelle +++ (biologie) → Fonction physiologique, nécessaire au fonctionnement
de chaque cellule.
–Hédonique (affectif, émotion)
–Symbolique (culture, relationnel, psychologique)
Régulation extrêmement fine des apports et des dépenses énergétiques pour maintenir l'homéostasie = réserves
adipeuses stables.
1/16
Plan
A. Définition du comportement alimentaire
B. Description du comportement alimentaire
C. Les centres de régulation de la prise alimentaire
I. L'hypothalamus
II. Les Neurotransmetteurs
III. Les noyaux hypothalamiques
D. Les signaux périphériques de régulation
I. Signaux de régulation à court terme
II. Signaux de régulation à long terme
E. Facteurs exogènes modulant la régulation homéostasique du comportement alimentaire
I. Déterminants biologiques et génétiques
II. Déterminants environnementaux
III. Déterminants socioéconomiques et démographiques
IV. Déterminants socio-culturels
V. Déterminants psychosociaux et émotionnels
F. Régulation de la dépense énergétique
I. La Dépense Énergétique de Repos
II. La Dépense Énergétique Post-prandiale
III. La Dépense Énergétique liée à l'activité physique
G. Notions sur les TCA

NUTRITION – Régulation physiologique du comportement alimentaire
Trois grands postes de dépense énergétique (+ thermorégulation cf. F.):
–de repos, liées à la masse maigre (fonctionnement des cellules): représentent 60% des dépenses
énergétiques totales (DET).
–de thermogénèse alimentaire (digestion des nutriments) : 10% des DET.
–d'activité physique (modulable de façon consciente): environ 30% mais varie d'un individu à l'autre.
B. Description du comportement alimentaire
Le comportement alimentaire est régulé au niveau du SNC. Le principal centre est l'hypothalamus, situé sous
le 3ème ventricule, au dessus de l'hypophyse.
Il reçoit des informations sur le statut énergétique par 2 grandes voies: nerveuse (nerfs issus du système
digestif) et hormonale.
Le comportement alimentaire est caractérisé par une rythmicité discontinue (en état d'éveil on mange, en état
de sommeil on ne mange pas; en état d'éveil, nous effectuons 2 à 3 repas par jour).
Cette rythmicité discontinue de prise alimentaire s'oppose à une utilisation continue des substrats: stockage en
post-prandial et libération en période de jeûne, de sommeil.
Phases du comportement alimentaire communes à tous les animaux:
–pré-ingestive: état d'éveil, recherche de nourriture, stockage/préparation de la nourriture → associée à
la faim et à l'appétit (distinguer la faim (besoin) de l'appétit (envie)).
–Ingestive : prise alimentaire, choix des aliments, fin de l'alimentation → associée à l'appétit et au
rassasiement (sensation aiguë de ne plus avoir faim → arrêt du repas).
–Post-ingestive: phase de bien-être, somnolence → associée au sentiment de satiété (= sentiment de non-
faim, étape entre deux repas), de plénitude, de satisfaction.
Toutes ces phases communes sont modifiées chez l'homme par les facteurs sociaux, psychologiques et
environnementaux qui peuvent entrainer un trouble du comportement alimentaire (obésité, anorexie etc.)
puis un déséquilibre alimentaire et des problèmes de santé.
Définitions:
Faim: correspond à l'état de motivation interne qui préside l'initiation de l'ingestion alimentaire.
Appétit : caractérise l'attrait d'un sujet pour un aliment particulier, qu'il soit ou non en état de faim, peut être
centré sur un aliment particulier (qqn en hyponatrémie peut être particulièrement en appétit devant des aliments
salés ; appétit sélectif pour les aliments carencés).
Satiété : est l'état caractéristique de la période interprandiale, lorsque le sujet n'éprouve aucune motivation pour
la nourriture. (plutôt hormonal)
Rassasiement : mécanismes et signaux mettant fin à la prise alimentaire et qui terminent donc le repas.
(plutôt mécanique)
2/16

NUTRITION – Régulation physiologique du comportement alimentaire
C. Les centres de régulation de la prise alimentaire
I. L'hypothalamus
L'hypothalamus fait partie du diencéphale.
a. Ancien concept
Dans le centre hypothalamique il existait un centre dédié à la faim et un centre dédiée à la satiété. Depuis 10-15
ans, on sait que dans les différents noyaux hypothalamiques se trouvent certains groupes de neurones liés à la
faim et d'autres à la satiété, reflétant un concept beaucoup plus complexe que ce que l'on croyait.
Dès 1940, des études sur des rats de laboratoire ont été effectuées. On lésait certaines régions de l'hypothalamus
et on pouvait observer que la zone ventro-médiane de l'hypothalamus était plutôt dédiée à l'obésité (zone de
satiété) tandis que la région latérale avait été nommée zone de la faim (en cas de lésion, les rats devenaient
anorexiques).
b. Conception moderne
A ce jour, on a découvert au moins une vingtaine de noyaux hypothalamiques dont 6 sont clairement identifiés
comme ayant un rôle dans la prise alimentaire et la dépense énergétique: le noyau arqué (le plus important), le
noyau suprachiasmatique, le noyau dorsomédian, les noyaux para-ventriculaires, les noyaux ventro-médians
et les noyaux latéraux.
Le noyau arqué, solitaire, situé à la base du 3ème ventricule est le sensor du glucose et des hormones arrivant
à son contact. De par sa proximité avec la circulation, il est le seul noyau capable de mesurer les pics circulants.
3/16

NUTRITION – Régulation physiologique du comportement alimentaire
II. Les Neurotransmetteurs
Les neurones vont tous avoir des récepteurs à des neurotransmetteurs (NT) aux rôles différents: orexigènes ou
anorexigènes.
a. Les neurotransmetteurs orexigènes (induisent la faim et la prise alimentaire)
Les deux plus importants sont:
–NPY (Neuropeptide Y)
–AGRP (Agoutigene-related protein)
Les endocannabinoïdes se fixent sur les récepteurs cannabinoïdes du SNC et déclenchent la prise alimentaire.
(Cannabinoïde végétal: THC; cannabis fumé → faim déclenchée).
Entre 2007 et 2008, un laboratoire pharmaceutique a élaboré le Rimonabant®, antagoniste des récepteurs
cannabinoïdes, dans le but de bloquer la faim et de diminuer la prise alimentaire. Seulement, 2 ans plus tard, on
s'est rendu compte que les patients sous Rimonabant® subissaient des épisodes dépressifs voire se suicidaient.
Autres NT orexigènes: MCH, Orexines A et B, Galanine, Noradrénaline.
b. Les neurotransmetteurs anorexigènes (coupent la faim et la prise alimentaire)
Les deux plus importants :
–α-MSH : peptide de clivage de la POMC (propiomélanocortine)
–CART (Cocaine and Amphétamine Regulated Transcript)
GLP-1 (Glucagon like peptide 1, analogues utilisés en diabétologie → augmente la satiété)
Sérotonine : anti-dépresseurs augmentant la sérotonine dans l'espace inter-neuronal par inhibition de la
recapture → perte de poids
Autres NT anorexigènes: CRF, CCK (Cholécystokinine), Ocytocine, Neurotensine.
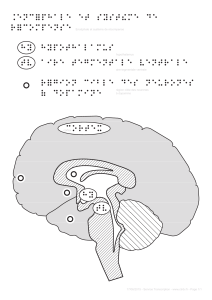
L'hypothalamus est le centre qui contient les noyaux régulant les comportements alimentaires.
Il communique avec:
–le cortex et le système limbique : processus de
conditionnement et d'apprentissage
–le NTS (noyau du tractus solitaire du tronc cérébral): premier
relais de toutes les terminaisons vagales arrivant du
tube digestif
–le thalamus: perceptions hédoniques (plaisir lié à
l'alimentation)
4/16

NUTRITION – Régulation physiologique du comportement alimentaire
III. Les noyaux hypothalamiques
a. Noyau du Tractus Solitaire (NTS)
Situé dans le tronc cérébral.
Relais viscérosensitif: premier relais central des informations nerveuses du tractus digestif via la nerf vague.
Son principal NT est la CCK, surtout anorexigène.
Neurones sérotoninergiques passent par le NTS et émettent des afférences au niveau du noyau arqué (ARC) et
du noyau para-ventriculaire.
Des hormones passent également par le NTS : la leptine et l'insuline
→ Activation du NTS provoque la terminaison des repas.
b. Système limbique
Il comprend l'hippocampe et l'amygdale et contrôle trois fonctions primordiales:
–vivre (motivation alimentaire)
–survivre (menace)
– se reproduire
Ces fonctions primaires sont aussi en relation avec les aires associatives du cortex qui ont des fonctions psycho-
affectives (personnalité).
–système dopaminergique: « vouloir »
–système sérotoninergique: « aimer »
c. Noyau Arqué (ARC)
Rôle fondamental +++
Relais métabolique: détecte les variations de concentrations circulantes d'hormones (leptine, insuline,
ghréline ), de lipides (le seul) et de nutriments qui ne passent pas la barrière hémato-encéphalique.
Il est constitué de différentes populations neuronales clés dans la régulation du comportement alimentaire.
On distingue deux régions au sein du noyau arqué:
–région ventro-médiane: neurones co-exprimant NPY et AGRP
→ Puissants stimulateurs de la prise alimentaire
–Région latérales: neurones exprimant CART
→ Inhibiteur de la prise alimentaire
5/16
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%






![Découverte d un nouveau centre cérébr[...]](http://s1.studylibfr.com/store/data/001261824_1-044b689d1e2faad91148811640c2eb34-300x300.png)



