Cancer, sexualité et parcours personnalisé de soins

Cancer, sexualité et parcours
personnalisé de soins:
leçons de l’expérience pilote de
Rhône-Alpes
pierre.bondil@ch-chambery.fr
Dr Pierre BONDIL
Urologue-oncologue-sexologue
CHG Chambéry 73011
GTS « Cancer et sexualité » de l’AFSOS
Président de l’ISSC

Pourquoi cancer et santé sexuelle ?

données
épidémiologiques
Survie relative à 5 ans des 25 localisations principales de cancer en fonction de leur incidence annuelle en 2005 INCA, La situation du cancer en France en 2010, Coll Rapports et synthèses,
www.e-cancer.fr
Cancer = de plus en plus une maladie chronique
Survie relative à 5 ans = 75 %
Pas un mais des cancers
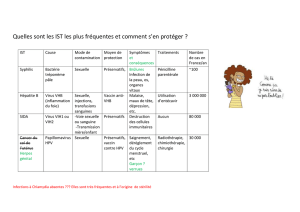
Prévalence élevée Kc génitaux = 40%

Cancers = morbidité sexuelle
importante avec iatrogénie majeure
Souvent « brutale» = information / prévention / réhabilitation

Contexte cancer et sexualité
-Enquête nationale «
La vie deux ans après le cancer
» :
-séquelles sexuelles chez 2/3 des malades = altération QdV et bien-
être malade / couple
-maintien activité sexuelle / intime + soutien partenaire = impacts
positifs en termes ajustement au cancer ++
- Relations de couple = rarement détériorées (8%) mais souvent
préservées (55%) ou renforcées (37%)
- Réalité épidémiologique = 3 millions français concernés
- Problème majeur = réponse déficiente
- centre / soignant / cancer dépendant
- rupture parcours de soins +++
- inégalité accès / qualité soins +++
Particularités : difficultés /
séquelles sexuelles ou intimes
durent longtemps
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%