L`obésité, une maladie pesante pour la santé

14 | Mercredi 26 août 2009 | Le Quotidien Jurassien
MAGAZINE santé Cette page Magazine santé
est réalisée en collaboration
avec l’Hôpital du Jura
et le Service cantonal de la
santé publique.
«Prise en charge
extraordinaire»
l’unité du Dr Grimm. On m’a
conseillé une prise en charge
globale, avec soutien psycho-
logique, suivi diététique et ac-
tivité physique. Cet accompa-
gnement m’a été d’un secours
extraordinaire. Il m’a permis
de revoir mon mode vie et ma
manière de fonctionner. Car,
si on veut se soigner il faut
bouger dans son corps et dans
sa tête. Aujourd’hui, je suis
encore en surpoids, mais je
me sens beaucoup mieux et je
ne fume plus. Surtout, je
prends plaisir à me bagarrer
avec mes kilos.» JS
Domiciliée à Delémont, in-
firmière à la résidence La Pro-
menade, Aline Geley, 45 ans,
raconte: «A 35 ans, suite de
deux grossesses, je pesais 95
kg pour une taille de 1,60 m.
Soit un IMC (lire encadré) de
37 points! J’étais mal, je ne
pouvais plus respirer. Ça ne
pouvait plus durer. J’ai suivi
les conseils d’une diététicien-
ne de l’équipe du DrJean-Jac-
ques Grimm. A un rythme de
deux kilos par mois, j’ai perdu
une trentaine de kilos. Il y a
deux ans, alors que j’étais
stressée, j’ai eu des ennuis
cardiaques. Du coup, j’ai été
contrainte d’arrêter de fumer.
Ça a marché trois à quatre
mois avant que je ne reprenne
10 kg. J’ai alors renoué avec
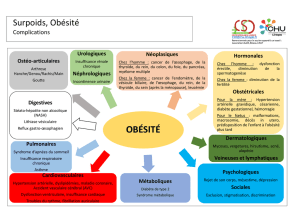
Bien plus qu’une affaire d’alimentation
liée à des problèmes alimentaires, psy-
chologiques, physiques ou endocriniens?
Le diagnostic aiguille le patient vers le ou
les spécialistes: diététicien, psychologue,
spécialiste de l’activité physique ou enco-
re vers le Dr Jean-Jacques Grimm.
Le plus souvent, la cause de l’obésité
n’est pas unique. Selon Liz Moseley,
«près de la moitié des patients en excès de
poids connaissent des problèmes psycho-
logiques». Un traitement personnalisé,
discuté avec le patient, lui est alors propo-
sé. Un procédé qui permet d’établir un
rapport de confiance entre le corps médi-
cal et le patient.
S’agissant de perdre du poids, il fau
t
aussi travailler sur le long terme. «Au dé-
part, on vise à stabiliser», note Laure
Schlup. «J’évite de mettre mes patients au
régime et les invite plutôt à manger futé»,
ajoute Gérard Bischof. Un secret «Il fau
t
que les avantages du traitement soient su-
périeurs à l’effort fourni», conclut Liz Mo-
seley. JS
ventions», explique Gérard Bischof. Il
s’agit, poursuit-il, «d’une approche per-
sonnalisée sur le principe du bouger et
manger futé. Des séances d’activité physi-
que se déroulent en petits groupes et sont
prolongées par des cours mensuels théo-
riques et pratiques». Car, il n’y a malheu-
reusement pas de régime miracle. Tout
l’enjeu du partenariat engagé avec le pa-
tient vise à lui faire changer ses habitudes
afin, par exemple, qu’il découvre une au-
tre manière d’éprouver les plaisirs ali-
mentaires. Il est primordial que le patient
devienne acteur de sa thérapie. Son impli-
cation est essentielle: l’obésité ne se soi-
gne pas à coups de médicaments et son
traitement s’inscrit dans le long terme.
Confiance
réciproque
Patients hospitalisés mis à part,
l’UEDMN assure un traitement ambula-
toire. La première consultation sert à dé-
terminer le pourquoi de l’obésité. Est-elle
L’obésité n’est pas seulement
une question de «malbouffe»
et de manque d’exercice.
Le stress, les gènes, les facteurs psycho-
logiques, l’éducation et un mode de vie
trop sédentaire jouent favorisent l’obési-
té. D’où l’approche pluridisciplinaire de
l’UEDMN dans la prise en charge des per-
sonnes souffrant de surcharge pondérale.
«Souffrance», le mot revient souvent
dans la bouche des trois spécialistes de
l’unité, Liz Moseley, psychologue de la
santé, Laure Schlup, spécialiste de l’activi-
té physique et Gérard Bichof, diététicien.
A leurs yeux, on oublie souvent que beau-
coup de malades ressentent leur obésité
comme une souffrance et une source de
discriminations.
Prise en charge
personnalisée
«Pluridisciplinaire, notre prise en char-
ge place le patient au centre de nos inter-
L’obésité, une maladie pesante pour la santé
៑
QUALIFIÉE DE FLÉAU PAR L’OMS, l’obésité ne cesse de progresser dans nos sociétés. Rencontre avec l’équipe
de l’Unité d’endocrinologie, de diabétologie, du métabolisme et de nutrition (UEDMN) de l’Hôpital du Jura
L’aquagym figure au nombre des activités physiques proposées par l’UEDMN. PHOTO ROGER MEIER
ques. De plus, il y a tout un système de
régulation hormonale, différent selon
les individus, de l’appétit et de la satié-
té.
Il faut aussi relever les risques liés à
l’obésité chez les adolescents. Si l’ada-
ge, «obèse à quinze ans, obèse tout le
temps» n’est pas absolu, il sera diffici-
le, si l’on ne fait rien, de ne pas le res-
ter en vieillissant.
–Quels sont les autres facteurs qui
favorisent l’obésité?
– On constate que tout notre envi-
ronnement socioculturel a subi de for-
tes mutations favorisant l’obésité:
concentration de la population dans
les villes, voitures, aliments indus-
triels, temps passé devant les écrans,
poussées de stress, manque de som-
meil, etc.
JACQUES STADELMANN
–Une mauvaise alimentation peut
aussi avoir de fâcheuses conséquen-
ces?
– C’est une autre cause importante
de l’obésité. Progressivement, nos as-
siettes se sont remplies de produits in-
dustriels, plus gras, plus salés et plus
sucrés. Les fruits et légumes sont sou-
vent relégués au second plan. Autre
élément aggravant, les aliments les
plus sains restent sont fréquemment
les plus chers. Ce n’est pas un hasard
si l’obésité est plus fréquente dans les
milieux défavorisés.
–Y a-t-il un facteur héréditaire?
– Nous ne sommes pas égaux face à
l’obésité! Outre le mode de vie, les gè-
nes ont aussi une influence: c’est bien
connu, la nourriture profite davantage
à certains qu’à d’autres. Ceci s’expli-
que par des prédispositions généti-
L’Unité d’endocrinologie,
de diabétologie, du mé-
tabolisme et de la nutri-
tion (UEDMN) de l’Hô-
pital du Jura réunit les spécialistes
de la nutrition, de l’activité physique
et de la psychologie de la santé. Elle
prend en charge les personnes, hos-
pitalisées ou non, souffrant d’obési-
té ou de surpoids. Son médecin-
chef, le Dr Jean-Jacques Grimm, est
spécialiste FMH en endocrinologie
et diabétologie.
–Face à l’évolution de l’obésité en
Suisse (voir encadré), l’Office fédéral
de la santé publique parle de situation
alarmante. Partagez-vous ce point de
vue?
Dr Jean-Jacques Grimm: – Oui, sans
hésiter. Ce qui m’inquiète, c’est la si-
tuation observée chez les enfants, sur-
tout chez les 6-12 ans. En Suisse, 20%
des jeunes de cette classe d’âge sont
en surpoids et, parmi eux, un sur trois
est obèse! Des proportions qu’on re-
trouve sans doute dans le Jura. L’évo-
lution pourrait même devenir ef-
frayante, si, comme on peut le crain-
dre, la tendance observée aux Etats-
Unis, où 59% de la population est au-
jourd’hui en surpoids, se développait
en Suisse.
Pour mesurer le caractère véritable-
ment alarmant de ce problème, il faut
savoir que le surpoids et l’obésité
constituent des facteurs de risque sé-
rieux pour les maladies cardiovascu-
laires et respiratoires, le diabète, l’hy-
pertension et certains cancers. Des
risques, qui touchent des personnes
de plus en plus jeunes et qui, au final,
se traduisent par une mortalité préco-
ce.
–Comment en est-on arrivé là?
– Il faut remonter le temps. Si l’on
comptait relativement peu d’obèses
jusqu’au milieu du siècle dernier,
c’est parce que l’activité physique fai-
sait partie du quotidien des gens. Aux
champs, à l’usine, à domicile, partout
on s’activait.
Aujourd’hui, quand on parle d’acti-
vité physique, tout le monde pense
tennis ou fitness... La corrélation en-
tre inactivité physique et obésité est
alors évidente. Pour les enfants et les
adolescents, des études révèlent une
relation directe entre le surpoids et le
nombre d’heures passées devant la té-
lévision, l’ordinateur ou la console de
jeux.
Aline Geley. PHOTO DANIÈLE LUDWIG
présentaient un excès de poids.
L’obésité touchait 8,2%
de la même population, contre
respectivement 35% et 6,9% en
1997.
Coûts: selon l’Office fédéral de
la santé publique, en Suisse, les
coûts engendrés en 2001 par
l’excès de poids et l’obésité s’éle-
vaient à 2,7 milliards de francs.
98.4% de ces coûts sont engen-
drés par les complications liées à
l’obésité et 1,6% seulement par
son traitement même. JS
L’Indice de masse corporelle
(IMC) permet de mesurer l’excès
de poids. Il s’obtient en divisant
le poids en kg, par le carré de la
taille en mètre. Par exemple,
l’IMC d’une personne de 1,80 m
pesant 80 kg est de:
80:(1,8x1,8)=24,69 points.
Poids normal: IMC de 20 à 25
points. Surpoid: IMC de 25 à 30
points. Obésité: IMC supérieur
à 30 points.
En 2007, en Suisse, près de 40%
des personnes de plus de 15 ans
៍Des mots et des chiffres
1
/
1
100%