tumeurs du poumon, primitives et secondaires

Dernière mise à jour le 24/3/2014
ITEM 157
TUMEURS DU POUMON, PRIMITIVES ET SECONDAIRES
- Diagnostiquer une tumeur du poumon primitive et secondaire.
- Argumenter l’attitude thérapeutique et planifier le suivi du patient.
Zéros CANCER BRONCHO-PULMONAIRE PRIMITIF
- Arrêt total et définitif du
tabac et aide au sevrage
- Rechercher une
exposition professionnelle
CBNPC :
- Carcinome épidermoïde
et adénocarcinome
- Syndrome de
compression
médiastinale : dysphonie,
sd cave supérieur,
dysphagie
- Sd de Pancoast-Tobias :
tumeur de l’apex +
névralgie cervico-
brachiale C8-D1 +
Claude-Bernard-Horner
homolatéral + lyse
costale
- RxT : recherche de
signes associés : ADP,
épanchement,
atélectasie, lyse costale
- TDM thoracique +
coupe sur les surrénales
- Diagnostic
histologique : Fibroscopie
bronchique + biopsie
- Attention aux cancers
associés : ORL :
panendoscopie VADS
- Bilan d’opérabilité
- Bilan respiratoire pré-
op : EFR + GdS + scinti
pulmonaire ventilation-
perfusion
- TEP-TDM
-Mesures associées :
nutrition, psycho,
antalgiques, soins
palliatifs, kiné respi
-Surveillance à vie
CBPC
- Médiastinal
- 2 stades :
localisé/disséminé
- Métastases précoces
- Sd cave supérieur
- Sd paranéoplasique
(SIADH)
- Biopsie ostéo-médullaire
- Radio-chimiothérapie
concomitante
1. Introduction :
Epidémiologie
- Première cause de mortalité par cancer : 29 000 décès/an en France
- Espérance de vie à 5 ans < 10% tous stades confondus
- Incidence en augmentation dans la population féminine
Facteurs de
risque
Tabac
- 90% des cancers broncho-pulmonaires chez l’homme
- Facteurs les plus importants : Age de début (jeune)
Durée du tabagisme
- Relation dose-effet
- Tabagisme passif : RR = 1,3 chez un conjoint de fumeur
Carcinogènes
professionnels
- 10 à 15% des CBP : enquête professionnelle
- Déclaration de maladie professionnelle ; Cf. item 109
- Effet multiplicatif de l’exposition tabac + amiante : RR=53
Génétiques - Mutation de l’EGFR : chez les non fumeurs et les femmes
Autres - Pollution atmosphérique : effet difficile à mesurer
- Facteur alimentaire
2. Types histologiques :
CB non à petites
cellules
85%
- Carcinome épidermoïde : bronches segmentaires ou lobaires
- Adénocarcinome : Localisés préférentiellement en périphérie du poumon
10-15% associés à une mutation de l’EGFR
- Carcinome à grandes cellules : Diagnostic d’élimination
CB à petites
cellules
- Différenciation neuroendocrine : syndrome paranéoplasique fréquent
- Localisés préférentiellement aux voies aériennes proximales et au médiastin
3. Clinique :
Anamnèse
- Antécédents personnels médico-chirurgicaux et familiaux
- Prise de traitement
- Facteurs de risque : Tabagisme : Evaluation de la consommation en paquets-année
Evaluation de la dépendance : test de Fagerström
Amiante : antécédents d’exposition professionnelle (chauffagiste, chantier)
- Signes généraux : altération de l’état général
- Signes fonctionnels : Toux chronique : Toux sèche, résistante aux traitements
Survenue ou modification récente de la toux
Hémoptysie
Dyspnée : en cas d’obstruction d’un gros tronc
Infections : Pneumopathie aiguë ou bronchite qui
Récidive sur un même territoire
Tableau régressant mal sous antibiotiques
Bronchorrhée en cas d’adénocarcinome
Douleurs thoraciques : fixes et tenaces
Examen physique
Général - Poids, taille et IMC
- Température
Respiratoire - Peut être normal
- Pleurésie réactionnelle ou métastatique : syndrome de condensation
Locorégional
- Syndrome cave supérieur : compression de la veine cave supérieure
- Syndrome de Pancoast-Tobias : Cancer de l’apex pulmonaire
Envahissement du plexus brachial
Atteinte du ganglion sympathique
- Dysphagie par compression œsophagienne extrinsèque
- Wheezing par compression de la trachée ou des bronches
- Nerveux : Dysphonie par paralysie récurrentielle gauche
Hoquet par paralysie phrénique
A distance
- Thrombophilie
- Métastases : Palpation hépatique : hépatomégalie bosselée
Palpation du cadre osseux
Neurologique : Signes de focalisation neurologique, HTIC
Surrénalien : insuffisance surrénalienne
Paranéoplasique
- Hippocratisme digital : Peut être isolé ou au sein d’une ostéoarthropathie
hypertrophiante pneumique de Pierre Marie
(œdèmes douloureux des extrémités)
- Hypercalcémie : sécrétion de PTH-like ou hypercalcémie par lyse osseuse
- Hyponatrémie : syndrome de Schwartz-Bartter : SIADH
- Syndrome de Cushing : sécrétion d’ACTH-like
- Neurologique : Pseudo-myasthénie de Lambert-Eaton
Neuropathie sensitivo-motrice de Denny-Brown

Dernière mise à jour le 24/3/2014
Syndrome de
Pancoast-Tobias :
- Douleur scapulaire
- Syndrome radiculaire
C8-D1
- Syndrome de Claude-
Bernard-Horner
homolatéral
- Lyse osseuse des
arcs post des 1e et 2e
côtes
- Masse dense de
l'apex
- Diagnostic : IRM
Syndrome cave
supérieur :
Clinique
- Turgescence des
jugulaires
- Œdème en pèlerine
- Cyanose faciale
- Télangiectasies
- Œdème
cérébral/HTIC
- Circulation collatérale
basithoracique
Traitement :
- Corticothérapie
- Anticoagulant
- UV-thérapie
- Endovasculaire :
stent
Diagnostic
différentiel des
tumeurs de l'apex
- Métastases
- Mésothéliome
- Maladie de Hodgkin
- Tuberculose
- Sarcome
4. Bilan paraclinique :
Radiographie
thoracique
face + profil
- A réaliser devant tout signe d’appel chez un fumeur > 40 ans
- Peut-être normale
- Lésions : Opacité : Dense, homogène
Taille > 2cm
Contours irréguliers ou spiculés
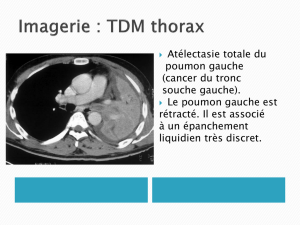
Atélectasie : image dense, homogène et rétractile
- Signes associés : Pleurésie
Opacités ganglionnaires sans image parenchymateuse
Lyse costale
TDM
thoracique
injectée
- Tumeur : Localisation
Taille, limite, densité
Rapports avec les organes de voisinage
- Bilan d'extension : Adénopathies médiastinales
Métastases intra-thoraciques, costales ou vertébrales
Diagnostic
histologique
Fibroscopie
bronchique
- Bourgeon endobronchique polylobé, saignant au contact
- LBA si tumeur distale non visible
- Biopsies multiples avec envoi en anatomo-pathologie
- Recherche de la mutation de l’EGFR
Ponction-biopsie
transpariétale
- Réalisée sous anesthésie locale et guidage TDM
- Indiquée pour les nodules et masses périphériques
Chirurgie - Thoracoscopie et médiastinoscopie
Autres - Biopsie-exérèse d’une lésion à distance : Adénopathie
Métastase
Bilan
d'extension
- TDM TAP : Coupes passant par les surrénales
Métastases hépatiques, surrénaliennes, osseuses
- TEP au 18-FDG : recherche d’adénopathies métastatiques et de métastases
- Imagerie cérébrale : TDM injectée ou IRM
Atteinte cérébrale souvent asymptomatique
- Scintigraphie osseuse (sauf si TEP-TDM) : recherche de métastases
- Ponction pleurale : En cas d’épanchement pleural
Associée à une ponction-biopsie pleurale
- Panendoscopie des VADS : recherche d’un cancer épidémiologiquement lié
- Biopsie ostéo-médullaire pour les cancers bronchiques à petites cellules
Bilan pré-
thérapeutique
- Index de Karnofsky ou OMS
- Etat nutritionnel
- Bilan cardio-respiratoire : EFR : estimation du VEMS résiduel
ECG, écho-cœur, épreuve d’effort
- Bilan pré-chimiothérapie
- Bilan préopératoire
5. Classification TNM :
T
T0 - Pas d’évidence de tumeur primitive
T1
- Tumeur de plus grand diamètre ≤ 3 cm
- ET entourée de poumon/plèvre viscérale sains
- ET sans atteinte en amont d’une bronche lobaire
T2
- Tumeur dont le plus grand diamètre est > 3cm et ≤ 7cm : T2A : ≤ 5cm, T2B ≤ 7cm
- OU extension à la bronche souche à 2 cm ou plus de la carène
- OU atélectasie/pneumonie obstructive < poumon entier
- OU invasion de la plèvre viscérale
T3 - Atteinte de la bronche souche < 2 cm de la carène
- OU Atteinte paroi thoracique, diaphragme, plèvre médiastinale, péricarde
T4
- Tumeur envahissant la carène
- Atteinte cœur, gros vaisseaux, trachée, œsophage, corps vertébral
- Epanchement pleural tumoral confirmé
N
N0 - Pas d’atteinte ganglionnaire décelable
N1 - Atteinte ganglionnaire péribronchique et/ou hilaire homolatérale
N2 - Atteinte médiastinale homolatérale et/ou des ganglions sous-carinaires
N3 - Atteinte hilaire/médiastinale controlatérale ou sus-claviculaire ou des ganglions cervicaux
M M0 - Absence de métastase à distance
M1 - Métastase à distance
6. Stades et pronostic à 5 ans :
Stades
N0 N1 N2 N3
Pronostic
IA 75%
T1 IA IIA IIIA IIIB IB 60%
T2a IB IIA IIIA IIIB IIA 45%
T2b IIA IIB IIIA IIIB IIB 35%
T3 IIB IIIA IIIA IIIB IIIA 25%
T4 IIIA IIIA IIIB IIIB IIIB 10%
Stade IV = tout M1 IV 2%

Dernière mise à jour le 24/3/2014
7. Prise en charge thérapeutique :
RCP + consultation d’annonce + programme personnalisé de soins
Stade I
Chirurgie
- Seul traitement curateur des cancers non à petites cellules
- Lobectomie ou pneumectomie
- Curage ganglionnaire médiastinal complet et systématique
- Contre-indications : VEMS résiduel : < 30% de la théorique
Ou < 1L
Age physiologique avancé
Stades III et IV
Stade II et
IIIA
Chirurgie - Cf. ci-dessus
Chimiothérapie - Chimiothérapie adjuvante
- Doublet contenant un sel de platine
Stade IIIB et
IV
- Traitement palliatif
- Radio-chimiothérapie néo-adjuvante
- Thérapie ciblée : Inhibiteurs de l’EGFR si mutation de l’EGFR à l’anatomo-pathologie
Cancers à
petites
cellules
- Chimiothérapie : cisplatine + étoposide
- Radiothérapie prophylactique de l’encéphale
- Tumeur très chimiosensible au début
- Facteurs pronostiques : Présence de métastase extra-thoracique
Réponse à la chimiothérapie
- 5 à 10% de survie à 5ans
Mesures
associées
- Arrêt total et définitif du tabac
- Traitement symptomatique : Antalgique : adapté à l’EVA (morphiniques ++)
Dyspnée : oxygénothérapie et kinésithérapie
- Traitement palliatif : Radiothérapie pour les métastases symptomatiques
Obstruction bronchique : destruction du bourgeon
- Renutrition
- Prise en charge 100%, déclaration en ALD 30 par le médecin traitant
- Soutien psychologique
Surveillance
- A vie
- Examen clinique + radiographie thoracique tous les 3 mois au début
- TDM + fibroscopie au moindre doute
- Recherche d’un 2ème cancer lié au tabac : ORL, VADS
8. Prévention et dépistage :
Prévention
primaire
- Augmentation du prix du tabac, loi Evin
- Protection dans les milieux professionnels
Prévention
secondaire
- Pas de méthode de dépistage précoce du cancer bronchique à ce jour
- Radiographie de thorax chez tout tabagique > 40 ans avec signes d’appel
- Fibroscopie bronchique 1 mois après une pneumopathie chez le tabagique
CANCER SECONDAIRE DU POUMON
Clinique - Idem cancer primitif
Paraclinique
- TDM thoraco-abdomino-pelvienne
- Examen gynécologique et mammographie
- PSA et toucher rectal
- Coloscopie
Diagnostic
Primitif
inconnu
- Examen clinique et bilan à la recherche du primitif
- Carcinome épidermoïde : recherche d’un cancer ORL
- Adénocarcinome : Immuno-histochimie : statut TTF1
Oriente vers une origine colique ou pulmonaire
Primitif connu - Diagnostic histologique discuté en RCP
Cancer ancien
et guéri
- Diagnostic histologique nécessaire
- Traitement en fonction du nombre
StadecIoucII
Opérable
Exérèsecomplète
StadepI
Surveillance
StadepIIouIIIA
Chimiothérapie
adjuvante
Exérèseincomplète
Discuter:
‐Reprisechirurgicale
‐Radio‐chimiothérapie
Inopérable
Radio‐chimiothérapie
néoadjuvante

Dernière mise à jour le 24/3/2014
MESOTHELIOME PLEURAL MALIN
- Cancer rare
- Recherche d’une
exposition à l’amiante
- Délai de prise en charge
de 40 ans
- Symptômes initiaux non
spécifiques,
principalement
thoraciques :
o Douleurs thoraciques
o Toux positionnelle
o Dyspnée
o Epanchement pleural
- Envahissement local :
douleur pariétale, de
l’épaule
- Général : AEG
- Ponction pleurale
- Biopsies pleurales sous
vidéo-thoracoscopie
- Diagnostic confirmé par
double lecture anatomo-
pathologique (groupe
expert MESOPATH)
- Traitement :
o Chirurgie au stade
très précoce
o Chimiothérapie :
traitement de
référence
o Radiothérapie
o Palliatif : talcage
pleural si
épanchement
récidivant
- Déclaration en maladie
professionnelle
- Indemnisation du Fond
d’Indemnisation des
Victimes de l’Amiante
(FIVA)
- Droit à la cessation
anticipée d’activité
- Surveillance
Plaques pleurales :
- Signe d’une
exposition antérieure à
l’amiante
- Lésions bénignes
- Ne dégénèrent pas
en mésothéliome
1) Introduction :
Epidémiologie
- Cancer rare, 70% des cas surviennent chez les hommes
- 7% de survie à 5 ans
- Atteinte des séreuses : plèvre (90%), péritoine (10%), péricarde
Facteurs de
risque
- Exposition à l’amiante : temps de latence long entre 20 et 40 ans
- Autres fibres minérales : érionite, fluoro-édénite
- Exposition radique
Histologie
- Epithélial
- Sarcomateux
- Mixte ou biphasique
2) Diagnostic :
Anamnèse
- Antécédents personnels médico-chirurgicaux et familiaux
- Prise de traitement
- Tabagisme
- Recherche d’une exposition à risque : exposition à l’amiante
- Histoire professionnelle du patient
- Signes généraux : altération de l’état général
- Signes fonctionnels : Toux, notamment toux positionnelle
Dyspnée
Douleur thoracique ou de l’épaule
Examen
clinique
- Etat général : poids, taille, IMC
- Atteinte pleurale : Toux
Dyspnée
Epanchement pleural
Paraclinique
Radiographie
thoracique
- De face et de profil
- Epanchement pleural
- Epaississement pleural
TDM thoracique
avec injection
- Epaississement circonférentiel de la plèvre
- Rétraction de l’hémi-thorax
- Epanchement pleural
- Plaques pleurales
Thoracoscopie
- Bilan lésionnel
- Biopsies pleurales
- Traitement symptomatique : talcage pleural
Histologie
- Biopsies sous thoracoscopie
- Double lecture par des anatomo-pathologistes experts du
centre national de référence MESOPATH
Bilan
d’extension
- TDM TAP avec injection
- Recherche de métastases abdominales, atteinte péritonéale
Pré-
thérapeutique
- Bilan des comorbidités respiratoires et cardio-vasculaires
- Bilan nutritionnel
3) Prise en charge thérapeutique :
Mesures
générales
- Traitement rarement curatif
- RCP avec avis d’un centre spécialisé MESOCLIN
- Annonce diagnostique avec programme personnalisé de soins
Principes
thérapeutiques
Chirurgie - Pour les rares formes localisées de diagnostic précoce
- Pleuro-pneumectomie élargie
Chimiothérapie - A base de pemetrexed et de sels de platine
Soins palliatifs
- Prise en charge multidisciplinaire centrée autour du patient
- Doivent être discutés dès l’annonce diagnostique avec le patient
- Possibilité de poursuivre des traitements carcinologiques
- Désignation d’une personne de confiance et rédaction de directives anticipées
Mesures
associées
- Sevrage tabagique complet et définitif
- Déclaration en ALD
- Déclaration en maladie professionnelle le cas échéant
- Droit à une cessation anticipée d’activité
- Maladie à déclaration obligatoire
- Indemnisation possible par le Fond d’Indemnisation des Victimes de l’Amiante
Surveillance - Effets secondaires des traitements
- Effets secondaires de l’exposition à l’amiante : asbestose, fibrose pulmonaire
4) Prévention :
Primaire - Désamiantage des zones à risque

Dernière mise à jour le 24/3/2014
- Protection des travailleurs organisée par le médecin du travail
Secondaire - Pas de dépistage organisé pour les sujets exposés à l’amiante
- Information des patients
1
/
5
100%