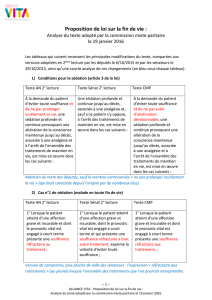
Enjeux projet de loi V4 - Paroisse de Saint

Ce projet de loi dessine le visage de ce que sera ou pourra être notre propre fin de vie.
Le projet de loi sur la fin de vie proposé par les députés Léonetti et Claeys en décembre dernier sera
discuté à l’assemblée d'ici peu. Au préalable une « consultation citoyenne » est ouverte. Nous
sommes tous concernés et avons jusqu’au 16 février à 12h pour faire connaître notre opinion sur le
site
http://www2.assemblee-nationale.fr/consultations-citoyennes/droits-des-malades-et-fin-de-vie
Pour vous aider à saisir les enjeux de cette loi, voici quelques repères qui valent la peine qu'on
prenne le temps de les lire:
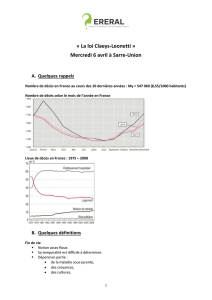
En décembre 2012, le rapport Sicard dresse un tableau assez sombre des conditions de la fin
de vie en France: faible accès aux soins palliatifs, mauvaise prise en charge de la souffrance,
insuffisance de la formation des médecins, non respect de la volonté des patients.... à l'origine d'une
peur légitime des français, qui doit être entendue.
L'article 1 du projet de loi mentionne le droit "à une fin de vie digne et apaisée. Les
professionnels de santé mettent en œuvre tous les moyens à leur disposition pour satisfaire ce
droit." Cette notion de dignité et d'apaisement peut aussi bien signifier un accompagnement de
qualité, soulageant les souffrances et acceptant la mort sans la provoquer, qu’une mort sédatée
voire provoquée comme le souhaitent certaines associations comme l’ADMD.
L'article 2 rappelle à juste titre que l'obstination déraisonnable est à proscrire et que les actes
médicaux "ne doivent pas être poursuivis (...) lorsqu’ils apparaissent inutiles ou disproportionnés.
Lorsque les traitements n’ont d’autre effet que le seul maintien artificiel de la vie, sous réserve de la
prise en compte de la volonté du patient et selon la procédure collégiale définie par le code de
déontologie médicale, ils sont suspendus ou ne sont pas entrepris", et, nouveauté de taille: « La
nutrition et l’hydratation artificielles constituent un traitement».
L’article 3, un des points essentiels du projet, prévoit de donner aux patients un « droit à une
sédation profonde et continue » dans certaines circonstances. Il s'agit de "faire dormir" un patient
par l’administration de médicaments, de façon profonde c’est-à-dire comme un coma (et non
comme une somnolence) et continue c’est-à-dire jusqu’au décès. La sédation est déjà régulièrement
utilisée dans le cadre de la loi actuelle (dite loi Léonetti), de façon transitoire ou continue, lorsqu’une
personne en fin de vie éprouve des symptômes insupportables et réfractaires aux traitements, avec
son accord.
Dans la nouvelle loi, un patient pourra demander une sédation continue jusqu'à sa mort dans deux
circonstances:
- lorsqu'il est atteint "d’une affection grave et incurable dont le pronostic vital est engagé à court
terme" et qu'il présente "une souffrance réfractaire au traitement" (comprendre: un patient en toute
fin de vie qui souffre et qu'on ne peut soulager autrement). Ce cas de figure est déjà permis par la loi
actuelle et largement réalisé par les médecins formés aux soins palliatifs.
- lorsqu'un patient atteint d’une "affection grave et incurable" décide d’arrêter un traitement et que
cette décision engage son pronostic vital à court terme. Comprendre: un patient qui est atteint d'une
maladie ou d'un handicap grave et irréversible (cancer qui ne pourra être guéri, handicap divers
entraînant une dépendance, maladie neurologique, etc), mais qui n'est pas nécessairement en fin de
vie, peut décider de refuser un traitement (y compris l'alimentation ou l'hydratation artificielle
puisque l'article 2 les classe dans la catégorie traitement) même si cela doit provoquer son décès. Ce

patient pourra décider de ne plus être alimenté et d'être endormi jusqu'à ce qu'il décède. Dans
cette situation, un patient pourra ainsi organiser son "suicide médicalisé".
Enfin lorsque le patient ne peut exprimer sa volonté, si un médecin arrête un traitement qui le
maintient en vie artificiellement et considéré comme de l'obstination déraisonnable, l'article 3
prévoit que cette même sédation sera appliquée.
Cet article 3 soulève de nombreux problèmes:
- Il y a un risque très important de glissement car la sédation profonde deviendrait un droit, pas
seulement en cas de souffrance réfractaire (ce qui est une bonne pratique) mais aussi dans les cas
« d’arrêt de traitement engageant le pronostic vital à court terme ». Donc même en l’absence de
souffrance réfractaire. On peut vraiment craindre une dérive vers une forme masquée de suicide
assisté d'une part, et que la mort « normale » devienne une mort sédatée, inconsciente, même en
l’absence de souffrance. Quelle perte dans les relations humaines et le cheminement spirituel que
l’on peut parcourir en fin de vie !
- Si la sédation se généralise et devient un droit, comment ne pas craindre des frontières très floues
entre les sédations visant à soulager en attendant la mort naturelle (qu’elles peuvent accélérer de
façon involontaire), et des sédations visant à abréger la vie, en d'autres termes: des euthanasies.
Quelle confusion pour les équipes soignantes, les proches, et les malades eux-mêmes; que d’angoisse
cela va générer ! De plus, une fois l'intention de la prescription médicale moins établie, la situation
du patient sédaté risque fort de ne plus avoir de sens aux yeux de tous. L'escalade des doses de
médicament pour précipiter le décès ne sera que la suite logique de ce glissement d'intention. En
l'état la loi devrait impérativement prévoir, en écho au droit du patient, un droit à l'objection de
conscience pour le médecin qui ne voudrait pas mettre en œuvre cette pratique dans certaines
circonstances. Exiger du législateur ce droit à l'objection de conscience, c'est l'obliger à nommer les
choses clairement.
- Enfin, faire de la sédation un "droit" du patient, opposable au médecin, bouleverse en profondeur
la relation de soin. Cette dernière, normalement basée sur la confiance et une "alliance
thérapeutique", devient le lieu d'un rapport de force qui risque de générer méfiance et
déresponsabilisation. Plus de solitude pour les malades, plus de fragilité pour les médecins dont la
compétence et la responsabilité sont mises en doute. Une instrumentalisation du médecin contraint
d’obéir au malade. Imaginez un instant que l’on instaure un « droit à être opéré » par exemple : ne
serait-ce pas absurde ? Les situations médicales sont complexes, et chaque fois singulières. Si les
médecins doivent sans doute être mieux formés à l'écoute et la réflexion éthique dans le cadre de
bonnes pratiques prévues par la loi, aucune loi ne peut répondre de façon adaptée et standardisée à
toutes les situations.
Enfin l'article 8 renforce les directives anticipées qui désormais "s'imposent au médecin". Il
est bon d'encourager leur rédaction, leur diffusion et leur accessibilité, car elles peuvent guider
nombre de décisions difficiles lorsque le patient n'est plus en état d'exprimer sa volonté. Néanmoins,
les directives anticipées ne devraient pas pouvoir être opposées au raisonnement et la décision
médicale, qui tient compte de ces directives, mais aussi de beaucoup d'autres éléments trop
complexes pour être anticipés, qui plus est par un non médecin. Il est hasardeux de penser qu’un
document écrit à l’avance puisse rendre réellement compte de la volonté d’une personne lorsqu’elle
sera dans une situation qu’elle n’imaginait pas. Les témoignages abondent de personnes sauvées
d’un problème aigu et rapidement réversible par 48h passées en réanimation, et heureuses de l’être,

alors qu’elles ne souhaitaient pas être « maintenues en vie par de la réanimation intensive » à la fin
de leur vie. Encore une fois, au nom de l'autonomie du patient, cette judiciarisation fragilise une
dimension essentielle du soin qui est la rencontre de deux personnes, de deux consciences, et
l'importance des connaissances médicales pour prendre des décisions justes. Cela risque de simplifier
abusivement et dangereusement le raisonnement médical, par crainte de procès.
Enfin, on est en droit d'attendre du législateur que le droit à la sédation et le renforcement
des directives anticipées, les deux points clés de ce projet de loi, ne soient pas le tout de sa
réponse aux français, mais qu'il s'attache avant tout autre chose à une amélioration des conditions
de la fin de vie du plus grand nombre par un effort massif quant à la formation technique, éthique
et relationnelle des médecins et le développement des structures et équipes de soins palliatifs.
N’hésitez pas à poser vos questions par l’intermédiaire du site de la paroisse.
Et à lire la réaction de la conférence des évêques de France:
http://www.eglise.catholique.fr/conference-des-eveques-de-france/textes-et-declarations/389425-
prenons-pas-probleme-lenvers/
Et également http://findevie.catholique.fr/
1
/
3
100%