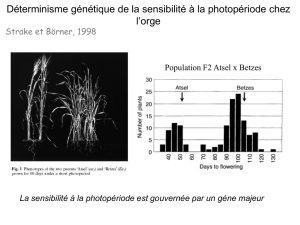
texte_Feingold 02

1
Quelques rappels de génétique médicale
J. Feingold - Directeur de recherches émérite
L’accroissement des connaissances dans tous les domaines de la génétique et en particulier en génétique médicale a été
important au cours des vingt-cinq dernières années. Pour certains, la génétique «vit» une véritable révolution, certains
pensent, peut-être à tort, que la médecine deviendra une médecine génétique. En effet, les cartes génétiques et physiques des
chromosomes humains sont de plus en plus précises. Le génome humain, ainsi que celui d’organismes modèles (souris, rat,
drosophile etc.), de certains virus, bactéries et parasites pathogènes ont été séquencés ou le seront dans un avenir proche. Les
gènes impliqués dans de nombreuses maladies héréditaires ont été identifiés, ainsi que les mutations délétères à l’origine de
ces affections. Cependant pour de très nombreuses maladies, les gènes ne sont pas connus. Le séquençage du génome a
permis d’estimer le nombre de gènes chez l’homme : il est de 30 000 environ dans le génome haploïde, c’est-à-dire que
chaque cellule diploïde possède environ 60 000 gènes. Rappelons que moins de 5 % de l’acide désoxyribonucléique (ADN)
nucléaire est codant. Durant les prochaines années, il faudra identifier la grande majorité de ces gènes, étudier la ou les
protéines dont ils sont à l’origine, les interactions entre ces protéines et leur rôle éventuel dans les pathologies humaines ou
dans l’effet des médicaments (pharmacogénétique). Les gènes impliqués dans les maladies sont ou seront à l’origine de la
mise au point de tests génétiques à visée diagnostique ou pharmacogénétique, ou de la synthèse de nouveaux médicaments.
Notons qu’actuellement les découvertes en génétique ont eu peu de retombées thérapeutiques. Des faits nouveaux, certains
insoupçonnés ont été découverts, citons :
- Les gènes des eucaryotes sont formés de parties codantes «les exons» et de parties non codantes «les introns».
- Certains gènes sont actifs ou inactifs selon leur origine paternelle ou maternelle, c’est le phénomène de l’empreinte
parentale. Le paragangliome dû à une mutation du gène SDHD est un exemple. La tumeur n’apparaît que si le gène
délétère a été transmis par le père.
- Certaines mutations dites dynamiques peuvent être instables d’une génération à l’autre. Ce phénomène explique le
phénomène d’anticipation observé dans les maladies héréditaires. L’aggravation de la mutation délétère entraîne
une aggravation de la maladie, en particulier l’âge de début est plus précoce. La dystrophie myotonique de Steinert
et la maladie de Huntington sont des exemples.
- L’épissage alternatif permet à un gène d’être à l’origine de la synthèse de chaînes polypeptidiques différentes.
- Les gènes de l’embryogenèse et de l’oncogenèse sont nombreux et de mieux en mieux connus.
On considère qu’il existe quatre grands groupes de maladies génétiques :
- Les classiques maladies héréditaires qui se transmettent selon les lois de Mendel.
- Les maladies mitochondriales qui diffèrent des précédentes par leur mode de transmission qui est uniquement
maternel.
- Les maladies par aberration chromosomique.

2
- Les maladies multifactorielles où la composante génétique est polygénique.
Il faut noter que, dans les trois premiers groupes, la mutation cause de la maladie est délétère, tandis que dans les
maladies multifactorielles, les allèles impliqués sont des gènes de susceptibilité appartenant à des polymorphismes. Les
allèles de susceptibilité dans un contexte génétique et environnemental propre à chaque sujet augmentent légèrement, le
plus souvent, le risque de maladie. En outre un même allèle peut être un facteur de susceptibilité pour une maladie et de
résistance pour une autre. Quelque soit la maladie, il est utile de compléter l’observation médicale d’un sujet par une
étude familiale. Celle-ci permet d’orienter le diagnostic dans certains cas et d’être utile dans le domaine de la prévention
pour le sujet et ses apparentés.
I- Les maladies héréditaires
Elles peuvent être dominantes ou récessives, autosomiques ou liées aux chromosomes sexuels. Trois séries de faits
concernant ces maladies méritent d’être analysées : l’hétérogénéité phénotypique et génétique de ces maladies, leur
prévalence chez l’adulte, les problèmes que posent les tests génétiques et le diagnostic présymptomatique des maladies à
révélation tardive.
I-1 L’hétérogénéité des maladies héréditaires
Deux types d’hétérogénéité sont à considérer, l’hétérogénéité phénotypique et l’hétérogénéité génétique.
L’hétérogénéité phénotypique est l’observation qu’une même maladie peut se présenter sous différentes formes
cliniques. La pénétrance incomplète et l’expressivité variable décrivent ce fait.
L’hétérogénéité phénotypique s’explique en partie par l’hétérogénéité génétique allélique ou génique. D’autres facteurs
souvent mal connus interviennent, des gènes modificateurs qui modulent le phénotype, des facteurs de milieu.
On dit qu’il y a hétérogénéité allélique lorsque des mutations différentes d’un même gène sont la cause de la même
maladie. Pour de très nombreuses maladies, ce type d’hétérogénéité est important. Des mutations différentes peuvent
être à l’origine de formes cliniques différentes. L’hétérogénéité génique ou non allélique est le fait que des mutations de
gènes différents peuvent être la cause de la même maladie. La très grande hétérogénéité génétique de certaines maladies
peut rendre difficile le diagnostic moléculaire. On connaît par exemple de très nombreuses mutations des gènes BRCA1
et BRCA2 qui prédisposent aux cancers du sein et de l’ovaire. On peut rapprocher de ces faits que des mutations
différentes d’un même gène peuvent être la cause de maladies différentes. Par exemple des mutations différentes du
gène de la béta-globine sont la cause de la drépanocytose et de la béta-thalassémie, des mutations du proto-oncogène
RET sont à l’origine de la maladie de Hirchprung et du syndrome MEN2 (syndrome de néoplasie endocrinienne
multiple).
I-2 Prévalence des maladies héréditaires chez l’adulte

3
Elles sont beaucoup plus fréquentes qu’on le croyait. D’une part, un certain nombre de sujets atteints par des maladies
héréditaires de l’enfant deviennent des adultes grâce aux progrès des traitements. Citons à titre d’exemple : la
mucoviscidose, les hémophilies, la drépanocytose, la beta-thalassémie. En outre l’identification des gènes impliqués a
montré que le spectre clinique des maladies de l’enfant est important, certaines formes se révélant à l’adulte, c’est le cas
par exemple de la mucoviscidose.
D’autre part, une meilleure connaissance des maladies héréditaires a montré qu’un grand nombre se révélait à l’âge
adulte, voire chez le sujet âgé, même si des formes de l’enfant ou de l’adolescent existent pour certaines d’entre elles.
Ces maladies peuvent être fréquentes (tableau 1). Comme on peut le noter, la pathologie héréditaire ne concerne pas
uniquement le pédiatre. Ces maladies héréditaires à révélation tardive peuvent poser des problèmes difficiles du fait de
l’existence d’une demande de diagnostic présymptomatique [2,3]. Des consultations spécialisées existent pour répondre
à ce type de demande comme on le verra.
I-3. Les tests génétiques et le diagnostic présymptomatique des maladies héréditaires à révélation tardive
Les tests génétiques, outils de diagnostic, concernent non seulement les maladies héréditaires mais également les
maladies mitochondriales ou par aberration chromosomique. Leur utilité dans les maladies multifactorielles est très
petite, voire inexistante pour la plupart de ces affections.
Les tests génétiques sont encadrés par la loi du 29 juillet 1994 et le décret d’application du 23 juin 2000 concernant les
caractéristiques génétiques d’une personne. Le décret définit le test génétique. Il s’agit d’une analyse de cytogénétique
incluant la cytogénétique moléculaire et les analyses de génétique moléculaire (étude de l’ADN). Bien que pouvant
avoir la même signification génétique les analyses des protéines, des enzymes ou des antigènes ne sont pas considérés
comme des tests génétiques. Par exemple le dosage de l’alpha galactosidase A pour affirmer ou confirmer le diagnostic
de maladie de Fabry n’est pas un test génétique pour le législateur français ! Cependant, une règle de bonne pratique est
que la prescription d’un test génétique, quelque soit sa définition, chez un sujet malade se fasse dans le cadre d’une
consultation médicale individuelle, le consentement du sujet doit être libre et éclairé et donné par écrit. Il faut noter
l’importance de ces précautions, car le résultat d’un test génétique peut transformer une maladie individuelle en une
maladie familiale ou potentiellement familiale. L’information de la famille par le sujet malade peut parfois être très
difficile.
Au sujet des tests génétiques faits à des sujets asymptomatiques, deux situations fort différentes sont à considérer. Dans
la première situation, il s’agit de rechercher si un sujet qui a un apparenté atteint d’une maladie récessive autosomique
est hétérozygote pour le gène délétère, ou si une femme est conductrice pour le gène responsable d’une maladie
récessive liée au chromosome X du fait du contexte familial. Dans les deux cas, il s’agit d’estimer le risque de maladie
pour la descendance. Dans la seconde situation, le test génétique est présymptomatique. Le sujet qui consulte a un parent
(ou un apparenté) atteint par une maladie, le plus souvent dominante et à révélation tardive. Il veut savoir s’il est lui-

4
même porteur du génotype délétère. Un test positif signifie que le sujet développera la maladie ou aura une probabilité
élevée de la développer si la pénétrance est incomplète.
Ce type de demande est relativement neuf en médecine et a concerné en premier la maladie de Huntington qui peut-être
considérée comme la maladie «modèle» pour décrire les consultations de diagnostic présymptomatique. Il faut, avant de
les décrire, préciser les différences entre un test génétique présymptomatique et un test prédictif. Les tests
présymptomatiques concernent les maladies héréditaires, un test positif signifie que le sujet aura, comme on l’a dit, un
risque élevé de développer la maladie; par contre les tests génétiques prédictifs concernent les maladies
multifactorielles, un test positif ou négatif pour un marqueur, modifie très légèrement le risque de maladie, leur utilité
dans le domaine de la prédiction est donc très faible.
La localisation puis l’identification de la mutation responsable de la maladie de Huntington a été à l’origine de ce type
de consultation. Elles ont été créées à la demande des familles de malades, certains sujets à risque voulaient connaître
leur statut génétique, bien qu’il n’existe aucun traitement préventif ou curatif. Ces demandes qui posent des problèmes
éthiques ont conduit la Société Internationale de Neurologie (WFN) et l’Association Internationale «Huntington» à
élaborer des règles de bonnes pratiques (guidelines) [5] pour prendre en charge ce type de demande. Les
recommandations sont de plusieurs ordres. La demande doit être formulée par un adulte sain à haut risque (apparenté du
premier degré d’un malade, à la rigueur du second degré) et d’une façon autonome en dehors de toute pression. Le
consentement donné par le demandeur pour réaliser le test nécessite qu’il ait reçu toutes les informations nécessaires, il
s’agit en fait pour le sujet qui consulte de faire un choix éclairé. Il est indispensable de préparer le consultant à l’annonce
d’un résultat défavorable. Une équipe pluridisciplinaire prend en charge le sujet qui demande un diagnostic
présymptomatique.
Notons que le décret de juin 2000 stipule que le médecin qui prescrit un test génétique chez un sujet asymptomatique
doit appartenir à une équipe pluridisciplinaire rassemblant les compétences cliniques et génétiques et qui s’est dotée
d’un protocole type de prise en charge. Cette équipe doit être déclarée au ministère chargé de la santé.
A l’hôpital de la Salpêtrière (Paris) l’équipe comprend : une neurogénéticienne, un généticien, une psychologue, une
psychiatre, une assistante sociale. De nombreuses consultations sont nécessaires avant que le sujet prenne sa décision.
Un suivi du sujet après le résultat est possible, à la demande de ce dernier. Parallèlement aux consultations de neuro-
génétique de diagnostic présymptomatique se sont développées des consultations d’oncogénétiques. En fait ce type de
consultation concerne les différents domaines de la médecine, le type de prise en charge dépend de la gravité de la
maladie, de l’existence ou non d’un traitement préventif et/ou curatif, de la qualité de la surveillance qu’on peut offrir au
consultant, si elle est nécessaire.
II- Les maladies mitochondriales

5
Leur mode de transmission n’est pas mendélien, une mère porteuse d’une mutation mitochondriale transmettra l’anomalie à
tous ses enfants. Cependant la pénétrance n’est pas complète. Rappelons que chaque cellule possède quelques centaines de
mitochondries. Dans certaines maladies, tout l’ADN mitochondrial est muté, on dit qu’il y a homoplasmie, dans d’autres cas
coexistent dans chaque cellule des mitochondries mutées et normales, on dit qu’il y a hétéroplasmie. Les mutations de l’ADN
mitochondrial sont diverses (mutations ponctuelles d’un gène, réarrangement). Il s’agit souvent de maladies de l’enfant. Une
des plus fréquentes est l’atrophie optique de Leber qui se révèle souvent à l’adolescence ou à l’âge adulte.
III- Les maladies par aberrations chromosomiques
Elles sont fréquentes mais diverses. Elles sont cause de syndromes malformatifs et de retard mental. Elles concernent surtout
le pédiatre, mais les syndromes de Turner ou de Klinefelter posent des problèmes à l’âge adulte. Des aberrations
chromosomiques équilibrées peuvent être cause de stérilité ou d’avortements à répétition.
IV- Les maladies multifactorielles
La plupart des maladies ont une tendance à être familiale, cependant leur répartition ne suit pas les classiques lois de Mendel.
Ce fait concerne en particulier les maladies communes comme les diabètes, les maladies cardio-vasculaires, certains cancers,
des affections neurologiques et psychiatriques. Depuis environ quarante ans, les généticiens expliquent la répartition familiale
des maladies communes par l’existence d’une composante génétique. Le modèle polygénique ou multifactoriel essaie
d’expliquer ces faits.
On suppose que la susceptibilité à la maladie est sous la dépendance de nombreux gènes (hérédité polygénique) et de facteurs
de milieu dont l’effet individuel est petit. Il en résulte dans la population générale une distribution gaussienne (courbe en
forme de cloche) de la susceptibilité. Dès que pour un sujet, elle dépasse un certain seuil la maladie apparaît. Ce modèle peut
expliquer l’excès de cas familiaux et leur distribution non mendélienne. Parfois un des gènes peut avoir un effet plus
important, on parle dans ce cas de gène majeur. De nombreuses recherches tentent d’identifier les gènes impliqués dans les
maladies multifactorielles. Il faut cependant reconnaître que peu de gènes ont été découverts, surtout la plupart sont associés
à un risque relatif faible (tableau 2). La quasi-totalité des gènes identifiés ne peuvent être utilisés pour dépister des
populations à risque car leur valeur prédictive positive est faible [2]. Elle est par exemple 1 % à 2 % pour la spondylarthrite
ankylosante chez les sujets porteurs de l’antigène HLA-B27, bien que le risque relatif associé à ce marqueur soit très élevé.
Sur le plan diagnostic, certains de ces gènes peuvent être utilisés dans la démarche diagnostique, c’est le cas par exemple de
HLA-B27 qui peut être utile pour le diagnostic de la spondylarthrite ankylosante. Fait important dans un certain nombre de
maladies multifactorielles, on a mis en évidence des sous-groupes qui se transmettent le plus souvent selon un mode
dominant autosomique. Citons à titre d’exemple le diabète de type MODY, le cancer du sein, le cancer du colon, la maladie
d’Alzheimer.
 6
6
 7
7
 8
8
1
/
8
100%