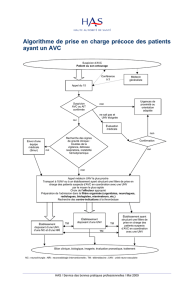
La prise en charge préhospitalière des patients victimes d

* Unité neuro-vasculaire,
hôpital neurologique de Lyon.
es modalités d’hospitalisation d’un
patient sont étroitement liées à la
nature de la pathologie dont il est atteint et à
son traitement éventuel. Ainsi, des systèmes
ont été mis en place pour permettre l’identifica-
tion et le traitement rapides des pathologies
pour lesquelles la nécessité d’un traitement
d’urgence est bien documentée (infarctus du
myocarde, polytraumatisme, etc.). La prise en
charge préhospitalière des patients victimes
d’une attaque cérébrale devrait évoluer en
France dans les années qui viennent. En effet,
l’efficacité du traitement précoce de l’infarctus
cérébral a été démontrée par l’étude NINDS
(National Institute of Neurological Disorders
and Stroke) il y a déjà sept ans, et l’Agence
européenne du médicament s’est récemment
prononcée en faveur de la thrombolyse intravei-
neuse par l’activateur tissulaire du plasmino-
gène (t-PA) chez certains patients sélectionnés
présentant un infarctus cérébral de moins de
trois heures.
P
OURQUOI HOSPITALISER RAPIDEMENT
LES PATIENTS VENANT DE PRÉSENTER
UNE ATTAQUE CÉRÉBRALE
?
Il est clair que seule une minorité de patients
remplit les conditions d’inclusion pour un trai-
tement thrombolytique. Cependant, la diligence
du diagnostic précis de leur affection neurolo-
gique, facilitée par l’accès rapide à une image-
rie cérébrale, permet d’apporter sans délai des
soins adaptés à la majorité des patients vic-
times d’une attaque cérébrale, qu’ils présen-
tent un infarctus ou un hématome intracérébral.
Comme nous l’avons déjà énoncé, l’admission
précoce est une condition indispensable dans
l’optique d’une thérapeutique de revascularisa-
tion en cas d’ischémie cérébrale. L’étude NINDS
a montré que les patients recevant le
t-PA dans les trois heures voient leurs chances
d’être indemnes de tout déficit neurologique ou
d’être porteurs d’un déficit minime augmentées
d’au moins 30 % par rapport à ceux recevant le
placebo. Le bénéfice clinique se maintient à un
an, avec une augmentation de 11 à 13 %, en
valeur absolue, du taux de récupération clinique
complète ou presque complète dans le groupe
t-PA. Ces résultats ont amené la Food and Drug
Administration à autoriser, en juin 1996, aux
États-Unis, l’utilisation du t-PA par voie intravei-
neuse chez les patients victimes d’un accident
vasculaire cérébral (AVC) ischémique datant de
moins de trois heures. Les études de phase IV
montrent la faisabilité de la thrombolyse céré-
brale lorsque les critères de sélection des
patients sont respectés, avec une sécurité et
une efficacité comparables à celles des résultats
de l’étude NINDS. Cependant, et en dépit, par
ailleurs, de la pertinence économique démon-
trée du traitement, moins de 5 % des patients
victimes d’AVC sont actuellement traités par le
t-PA aux États-Unis. Le délai excessif d’hospitali-
sation des patients demeure le principal facteur
limitant leur traitement en urgence.
Face à ce véritable défi du traitement hyperpré-
coce des patients victimes d’un accident isché-
mique cérébral, encore souligné par le bénéfice
particulier observé chez les 48 % de patients
traités dans les 90 premières minutes dans
l’étude NINDS, une chaîne de la prise en charge
organisée doit être mise en place pour une hos-
pitalisation et une évaluation diagnostique et
thérapeutique aussi rapides que possible.
En France, en 2002, le t-PA n’a pas encore reçu
d’autorisation de mise sur le marché dans l’in-
dication “infarctus cérébral”. La Société fran-
çaise neuro-vasculaire s’est prononcée en
faveur de l’efficacité de la thrombolyse par le
t-PA intraveineux dans les trois premières
heures, mais a souligné que les essais cliniques
La prise en charge
préhospitalière des patients
victimes d’un accident
vasculaire cérébral
■
■
L. Derex*
L
36
Correspondances en neurologie vasculaire - n° 1-2 - Vol. III - 1er et 2etrimestres 2003
Fenêtre sur les unités
d’urgence neurovasculaire

démontrant cette efficacité avaient été conduits
dans des centres spécialisés dans la prise en
charge des AVC. Ainsi, la généralisation du trai-
tement, si elle devait intervenir en France,
devrait aller de pair avec la mise en place d’uni-
tés neuro-vasculaires (UNV). Du fait des risques
hémorragiques en cas de sélection inadéquate
des patients, la thrombolyse ne peut être pro-
posée aux patients venant de présenter un AVC
que dans un centre d’expertise diagnostique et
thérapeutique neuro-vasculaire, permettant
également la surveillance attentive et le traite-
ment des complications éventuelles.
O
ÙHOSPITALISER CES PATIENTS
?
Il a été clairement démontré que la prise en
charge des patients victimes d’une attaque
cérébrale par des UNV spécialisées réduit la
mortalité, la dépendance et la nécessité d’une
insti
tutionnalisation au long cours, compa
rati-
vement à leur prise en charge par des services
de médecine non spécialisés. Il est possible
d’éviter un décès ou une institutionnalisation
pour chaque groupe de 11 patients traités dans
une UNV. Les UNV sont organisées autour d’une
équipe multidisciplinaire et coordonnée spécia-
lisée dans la prise en charge des AVC, de filières
de soins organisées avec les structures préhos-
pitalières (services d’accueil des urgences,
SAMU, pompiers…), avec un réseau spécialisé
dans la réinsertion des patients comprenant
notamment des services de rééducation. Ces
caractéristiques sont habituellement absentes
des services de soins conventionnels. Les diffé-
rences les plus notables entre les UNV et les
services non spécialisés sont le niveau de spé-
cialisation et d’intérêt du personnel vis-à-vis de
l’AVC, le niveau de coordination interdiscipli-
naire, ainsi que l’implication du personnel soi-
gnant dans la rééducation. La durée de séjour
des patients hospitalisés dans une UNV peut
être réduite d’environ 30 % par rapport à celle
des patients hospitalisés en unité non spéciali-
sée. Même si les coûts d’hospitalisation à la
phase aiguë sont plus élevés dans les UNV, la
réduction de la durée d’hospitalisation et du
nombre de transferts en soins de suite devrait
permettre de réaliser des économies sur la
prise en charge globale de ces patients.
L’admission dans une UNV de tous les patients
victimes d’AVC doit théoriquement être facili-
tée, quel que soit le délai depuis l’installation
des symptômes, car les UNV ont démontré
qu’elles réduisaient la mortalité, la dépendance
et l’institutionnalisation, indépendamment de
tout traitement spécifique comme la thrombo-
lyse, avec ses contraintes horaires. En pratique,
l’admission de la majorité des patients victimes
d’AVC dans une UNV, bien que souhaitable, est
actuellement impossible en France du fait du
nombre insuffisant de ces unités spécialisées.
En raison de coûts relativement limités, des
UNV devraient être créées dans toutes les
grandes villes françaises afin d’assurer l’accès à
des soins spécialisés et efficaces d’une majo-
rité des patients victimes d’AVC, et non unique-
ment à moins de 5 % d’entre eux, comme cela
est le cas actuellement. Si l’accès à une UNV est
impossible, le patient doit alors être adressé à
un service d’accueil des urgences sélectionné
sur sa capacité à réaliser immédiatement un
scanner cérébral et à contacter 24 heures/24
un médecin expert en pathologie neuro-vascu-
laire, afin d’orienter la prise en charge du
patient.
C
OMMENT RÉDUIRE LE DÉLAI D
’
ADMISSION
DES PATIENTS PRÉSENTANT UNE ATTAQUE
CÉRÉBRALE
?
Nous avons évalué de façon prospective le délai
d’admission de 166 patients consécutifs venant
de présenter un AVC, hospitalisés en première
intention dans l’UNV de l’hôpital neurologique
de Lyon (service du Pr Paul Trouillas), du
2juillet 1998 au 2 juillet 1999, et analysé les
facteurs d’admission précoce. Il faut garder à
l’esprit que ces résultats reflètent les modalités
d’admission de patients dans une UNV et ne
sont donc pas généralisables à tous les
patients. Ils montrent que l’hospitalisation est
possible dans la “fenêtre thérapeutique” des
premières heures dans une UNV française. Le
délai moyen entre l’installation des symptômes
d’AVC et l’arrivée dans l’unité fut de 5 heures
10 minutes (ET = 4 heures). La médiane fut de
4heures 5 minutes. Près de 30 % des patients
bénéficient d’un scanner cérébral dans les trois
premières heures, ce qui autoriserait le traite-
ment par le t-PA intraveineux selon les critères
de l’étude NINDS. Environ 75 % des patients
sont admis dans les six premières heures. Les
patients admis dans cette fenêtre horaire pour-
ront peut-être, à l’avenir, bénéficier de l’inclu-
sion dans des protocoles de revascularisation,
37
Correspondances en neurologie vasculaire - n° 1-2 - Vol. III - 1er et 2etrimestres 2003
37

éventuellement sur la base d’une sélection pré-
thérapeutique par l’IRM de patients présentant
une occlusion artérielle et chez lesquels la
démonstration de l’existence d’un “tissu céré-
bral à risque” d’évolution vers la nécrose pour-
rait être faite.
Par ailleurs, seuls 15 % des patients sont trans-
portés par le SAMU et 20 % par les pompiers,
alors que ces modes de transport sont associés
aux délais d’admission les plus courts. Les
patients transportés par le SAMU (délai moyen
= 190 mn, ET = 70) ou les pompiers (délai
moyen = 222 mn, ET = 105) le sont significati-
vement plus tôt que ceux transportés par un
autre moyen (délai moyen = 334 mn, ET = 256).
Les patients admis dans les trois premières
heures ont significativement plus de chances
d’être transportés par le SAMU ou les pom-
piers. La chaîne de prise en charge préhospita-
lière des patients victimes d’une attaque céré-
brale pourrait être améliorée par une
réorganisation du système de santé fondée sur
la reconnaissance de l’AVC, au même titre que
l’infarctus du myocarde, comme une extrême
urgence médicale et une priorité du transport
rapide par ambulance.
De nombreuses études ont montré que l’appel
du médecin généraliste est un facteur accrois-
sant le délai d’hospitalisation en cas d’AVC.
Dans notre expérience, ne pas appeler le méde-
cin traitant donne 3,7 fois plus de chances
d’être transporté à l’hôpital par le SAMU ou les
pompiers. La recherche d’un avis médical préa-
lable à l’hospitalisation n’est pas une stratégie
efficace d’admission précoce. Un contact direct
des patients ou de leurs proches avec le centre
téléphonique d’urgence (le 15) est susceptible
de réduire le délai d’hospitalisation.
Dans notre analyse, pour une augmentation de
un point du score NIHSS (AVC plus sévère), les
chances d’être transporté par le SAMU ou les
pompiers sont multipliées par 1,07. Cependant,
tous les patients, y compris ceux victimes d’un
accident apparemment peu sévère, devraient
être encouragés à rechercher une hospitalisa-
tion immédiate. Les professionnels de santé
doivent aussi veiller à faire hospitaliser en
urgence tous les patients victimes d’une
attaque cérébrale. En effet, environ un tiers des
patients aux symptômes neurologiques initiaux
légers ou modérés vont présenter une aggrava-
tion clinique précoce et marquée.
De façon intrigante, nous avons observé que les
femmes ont environ deux fois plus de chances
que les hommes d’être transportées par le
SAMU ou les pompiers. Les hommes sont-ils
plus réticents à rechercher une aide médicale en
urgence ? La réaction immédiate face aux symp-
tômes est un élément essentiel de la chaîne de
la prise en charge. En effet, les symptômes
d’AVC sont observés en premier par le patient
ou son entourage dans environ 90 % des cas,
exceptionnellement par un médecin. Dans notre
expérience, seulement 8 % des patients et de
leur entourage ont observé un attentisme initial.
La recherche d’une aide médicale rapide, si elle
est majoritaire, est aussi très hétérogène : appel
du médecin traitant dans 28 % des cas, de SOS
Médecins ou du médecin de garde dans 20 %
des cas, des pompiers dans 17 % des cas. Le
SAMU n’est appelé en première intention que
dans 19 % des cas. Cela montre qu’il n’existe
pas actuellement de message clair relayé dans
le public français concernant la conduite à tenir
face à l’attaque cérébrale. Cela est sans doute
lié à un manque de connaissance des symp-
tômes évocateurs d’AVC et de prise de
conscience de la nécessité d’une hospitalisation
urgente face à leur survenue. Si 93 % des
patients hospitalisés dans l’unité pour une
attaque cérébrale considèrent l’AVC comme une
urgence, 42 % d’entre eux ne peuvent citer un
seul symptôme évocateur d’AVC, et 36 % ne
peuvent citer un seul facteur de risque. Ces
pourcentages sont supérieurs à ceux observés
dans la population générale, où environ 25 %
des personnes ne connaissent aucun symptôme
ou facteur de risque d’AVC. Les personnes
venant de présenter un AVC sont donc les moins
susceptibles de reconnaître leurs symptômes
comme étant ceux d’un AVC. Cela souligne la
nécessité d’un message d’information très
simple, susceptible d’être retenu facilement.
Les campagnes médiatiques devraient insister
sur la description de quelques symptômes fré-
quents, facilement identifiables et évocateurs
d’AVC (faiblesse d’un membre, engourdisse-
ment d’un membre, trouble du langage, maux
de tête soudains, perte d’équilibre). Toute cam-
pagne d’éducation du public concernant les
symptômes d’AVC devrait inclure la consigne
qu’une personne identifiant ces symptômes,
chez elle ou chez une autre personne, doit appe-
ler le centre téléphonique d’urgence (le 15) en
vue d’une hospitalisation immédiate.
38
Correspondances en neurologie vasculaire - n° 1-2 - Vol. III - 1er et 2etrimestres 2003
Fenêtre sur les unités
d’urgence neurovasculaire
Fenêtre sur les unités
d’urgence neurovasculaire

39
Correspondances en neurologie vasculaire - n° 1-2 - Vol. III - 1er et 2etrimestres 2003
C
OMMENT RÉDUIRE LE DÉLAI DE PRISE EN
CHARGE INTRAHOSPITALIER À LA PHASE
AIGUË
?
Un autre élément crucial de la prise en charge de
l’attaque cérébrale est le délai de réalisation
des investigations paracliniques nécessaires, en
particulier le scanner cérébral, avant l’initiation
d’un éventuel traitement thrombolytique. Dans
notre expérience, après entente téléphonique
avec le radiologue et afin de limiter la perte de
temps liée aux transferts intrahospitaliers, le
patient est amené directement par l’ambulance
au scanner, où il est examiné par le neurologue
avant l’admission dans l’UNV. Ainsi, nous avons
observé un délai moyen entre l’installation des
symptômes et la réalisation du scanner de 4
heures 43 minutes, largement inférieur à 6
heures, mais qui doit encore être amélioré. Cela
souligne le rôle d’une étroite coopération entre
neurologues et radiologues, l’importance de la
notification de l’arrivée imminente d’un patient
suspect d’AVC auprès de l’équipe de radiologie
et de la disponibilité permanente de cette
équipe afin que le scanner cérébral soit réalisé
sans délai. Des systèmes de réponse hospita-
lière efficace devraient être mis en place dans
les hôpitaux accueillant des patients victimes
d’une attaque cérébrale, incluant l’organisation
de la réalisation du scanner dans des délais
appropriés à la sélection des patients pouvant
bénéficier d’un traitement de revascularisation.
Le NINDS recommande les fenêtres horaires sui-
vantes lors de la prise en charge d’un patient vic-
time d’AVC : un médecin devrait examiner le
patient dans les 10 minutes suivant son arrivée
dans le service d’accueil des urgences ; un méde-
cin expert dans le traitement de l’AVC devrait être
prévenu de la présence du patient dans le service
d’accueil des urgences dans les 15 minutes ; le
scanner cérébral devrait être réalisé et interprété
dans les 45 minutes ; en cas d’AVC ischémique, le
traitement thrombolytique devrait être initié dans
les 60 minutes suivant l’admission. Ces recom-
mandations peuvent sembler utopiques pour
l’instant dans de nombreux hôpitaux. Aux clini-
ciens et aux radiologues de jouer, maintenant,
pour optimiser la prise en charge des patients vic-
times d’une attaque cérébrale !
Merci d’écrire nom et adresse en lettres majuscules
❏Collectivité .................................................................................
à l’attention de ..............................................................................
❏Particulier ou étudiant
M., Mme, Mlle ................................................................................
Prénom ..........................................................................................
Pratique : ❏hospitalière ❏libérale ❏autre..........................
Adresse e-mail ...............................................................................
Adresse postale .............................................................................
......................................................................................................
Code postal ........................Ville ……………………………………
Pays................................................................................................
Tél..................................................................................................
Merci de joindre votre dernière étiquette-adresse en cas de réabonnement,
changement d’adresse ou demande de renseignements.
ÉTRANGER (AUTRE QU’EUROPE)
FRANCE/DOM-TOM/EUROPE ❐80
€collectivités
❐68
€particuliers
❐50
ێtudiants*
*joindre la photocopie de la carte
❐60
€collectivités
❐48
€particuliers
❐30
ێtudiants*
*joindre la photocopie de la carte
CNV1-2-Vol. III
OUI, JE M’ABONNE AU Trimestriel Correspondances en neurologie vasculaire
Total à régler .......... €
À remplir par le souscripteur
À remplir par le souscripteur
À découper ou à photocopier
ABONNEMENT : 1 an
+
ETPOUR 10 €DE PLUS !
❐10
€
, accès illimité aux 26 revues de notre groupe de presse disponibles sur notre
site vivactis-media.com (adresse e-mail gratuite)
+
R
RELIURE
ELIURE
❐10
€
avec un abonnement ou un réabonnement
MODE DE PAIEMENT
❐
carte Visa, Eurocard Mastercard
N°
Signature : Date d’expiration
❐
chèque
(à établir à l'ordre de Correspondances en neurologie vasculaire)
❐
virement bancaire à réception de facture
(réservé aux collectivités)
DATEBE - 62-64, rue Jean-Jaurès - 92800 Puteaux
Tél. : 01 41 45 80 00 - Fax : 01 41 45 80 25 - E-mail : [email protected]
1
/
4
100%