satisfaire pour mieux soigner

1
INSTITUT DE FORMATION DES MANIPULATEURS
D’ELECTRORADIOLOGIE MEDICALE
Centre de Formation du Personnel Hospitalier 1146, Avenue du Père Soulas
34295 MONTPELLIER CEDEX 5
« SATISFAIRE POUR MIEUX SOIGNER »
TRAVAIL D’INTERET PROFESSIONNEL ANNEE 2008
Tepie Anne-Sophie ; Tolard Mandy ; Vacher Svitlana

2
REMERCIEMENTS
Nous remercions toutes les personnes qui ont contribué par leurs conseils et leur disponibilité à
l'élaboration de ce travail, et notamment :
Mr le Dr D. Nocca, CHU Montpellier
Mr le Pr JM. Fabre, CHU Montpellier
Mr le Dr C. de Seguin des Hons, Clinique St Louis Ganges
Mr G. Bourrounet, Directeur d’IFMEM
Mlle V.Miravette, Cadre de service d’Imagerie Médicale à St -Eloi
Mme Laures, Cadre formateur d’IFMEM
Mr Bacci, Cadre formateur d’IFMEM
Toute l’équipe de MERM de service d’Imagerie Médicale à St -Eloi
Les patients qui ont bien voulu nous faire part de leur expérience,
Nos sincères remerciements.

3
TABLE DES MATIERES
Index des illustrations p5
Lexique p6-7
Abréviations p8
I. Introduction p9-10
II. Cadre théorique p11-25
1) Généralités p11-23
a. Sur l’obésité p12-17
b. L’anneau gastrique p18-21
c. TOGD p21-23
2) Bornes du sujet p23
3) « Le chemin clinique ? » p24-25
III. Etude de terrain p26-39
1) Champ d’investigation p26
2) Dispositif méthodologique p27
a. Instrumentation spécifique à l’étude p27
i. Choix de l’outil p27
ii. Modalités de recueil des données p28
iii. Traitement des données p28
b. Limites p28
3) Résultats et analyses p29-39

4
IV. Conclusion p40-41
V. Bibliographie p42
VI. Annexes p43-55

5
INDEX DES ILLUSTRATIONS
-Tableau 1 : Tableau d’indice de masse corporelle (IMC)
-Tableau 2 : Classification des adultes en fonction de l’IMC
-Tableau 3 : Les deux formes d’obésité
-Tableau 4 : Les risques de l’obésité
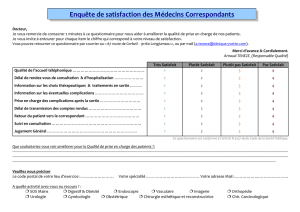
-Tableau 5 : Quelques informations sur les patients interrogés
-Tableau 6 : Moyennes globales obtenues pour la satisfaction générale
-Tableau 7 : Nombre de patient ayant vus un diététicien et un psychologue en période de suivi
-Tableau 8 : Suggestions des patients in terrogés
-Graphique 1 : Relation entre IMC et mortalité
-Graphique 2 : Opinion générale sur le service d’imagerie
-Illustration 1 : Les deux types d’obésité
-Illustration 2 : « Malbouffe » versus activités sportives
-Histogramme 1 : Fréquence des complications et pathologies associées à l’obésité
-Histogramme 2 : Satisfaction générale au CHU
-Histogramme 3 : Satisfaction générale à la clinique de Ganges
-Histogramme 4 : Satisfaction selon les professionnels au CHU
-Histogramme 5 : Satisfaction selon les professionnels à Ganges
-Histogramme 6 : Satisfaction concernant l’information donnée aux patients (CHU et Ganges)
-Histogramme 7 : Comparaison satisfaction générale / imagerie au CHU
-Histogramme 8 : Comparaison satisfaction générale/ imagerie à Ganges
-Schéma 1 : Anatomie de l’estomac
-Schéma 2 : Gastroplastie par anneau gastrique ajustable
-Photo 1 : Anneau gastrique et tuyau siliconé
-Photo 2 : Chambre implantable
-Photo 3 : Cliché radiologique du TOGD (avec opacification)
-Photo 4 : Cliché radiologique du TOGD (sans opacification)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
1
/
57
100%