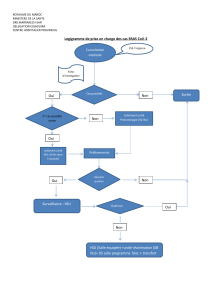
schema directeur des blocs operatoires salles de


SOMMAIRE
ORGANISATION DE LA PRISE EN CHARGE .......................................................................................... 3
LE PERIMETRE ................................................................................................................................................ 4
LA PROSPECTIVE ............................................................................................................................................. 5
LES AXES DE TRAVAIL....................................................................................................................................... 5
LES PROJETS RELATIFS A L’ORGANISATION DE LA PRISE EN CHARGE DU PATIENT.......................................................... 6
PROJET « CIRCUIT DU MEDICAMENT »........................................................................................... 15
LE PERIMETRE.............................................................................................................................................................. 16
LES PROJETS DU GROUPE CIRCUIT DU MEDICAMENT ....................................................................................... 17
SCHEMA DIRECTEUR DES BLOCS OPERATOIRES, SSPI, SALLE INTERVENTIONNELLES ......................... 21
RAPPEL DE LA DEMARCHE ENGAGEE DEPUIS 2005......................................................................................................... 22
PRINCIPAUX OBJECTIFS DEFINIS PAR L’EQUIPE PROJET BSC 13 ....................................................................................... 24
ELABORATION DU SCHEMA DIRECTEUR DES BLOCS OPERATOIRES, SSPI, SALLES INTERVENTIONNELLES .............................. 26
MISE EN ŒUVRE DU SCHEMA DIRECTEUR ...................................................................................................................... 29
SCHEMA DIRECTEUR DES LITS LOURDS ............................................................................................ 33
LE CONTEXE................................................................................................................................................... 34
LE CAPACITAIRE ACTUEL ET PREVU ..................................................................................................................... 35
LA DEMARCHE................................................................................................................................................ 37
SCHEMA DIRECTEUR AMBULATOIRE ............................................................................................... 41
L’AMBULATOIRE AU CHRU DE LILLE .................................................................................................................... 41
LA DECLINAISON DE L’AMBULATOIRE.................................................................................................................. 44

2
ORGANISATION DE LA PRISE EN CHARGE
ORGANISATION DE LA PRISE EN CHARGE

LE PERIMETRE
L’organisation de la prise en charge du patient s’effectue en amont de son entrée au CHRU et se poursuit jusqu’à
sa sortie. Le périmètre de cette problématique a été défini autour de trois questions :
- Qu’est-ce que la «prise en charge du patient » pour chaque professionnel présent au CHRU ?
- Qu’est-ce que l’organisation de la prise en charge ?
- Quelles sont les attentes du patient aujourd’hui mais aussi demain ?
La prise en charge globale du patient englobe deux dimensions, celle de l’accueil et celle du soin avec deux
priorités :
- pour l’accueil administratif, en consultation, en hospitalisation, des défauts de communication et
d’information ont été mis en évidence (communication hétérogène, informations redondantes,
informations non partagées, absence d’information…),
- pour la dimension soins, la personnalisation des soins, et notamment la mise en place d’une filière de soins
globale, en intégrant l’aspect sécuritaire tant au niveau des soins que des biens de la personne, a été
priorisée.
Pour étayer la réflexion, le groupe s’est doté de personnes ressources avec notamment des représentants
médicaux issus du Comité de Liaison Alimentation Nutrition (CLAN) et du Service de Gestion du Risque Infectieux
et des Vigilances (SGRIVI), des représentants des groupes projet BSC : Multimédia au lit du patient, mise en
œuvre d’une politique de marketing médical, identité visuelle, image de marque et design, sans oublier des
partenaires incontournables que sont les représentants des usagers.
Cette réflexion a permis de déterminer 5 objectifs prioritaires :
1. Assurer un accueil et une prise en charge personnalisée et respectueuse du patient et de
son entourage tout au long du parcours de soins
2. Améliorer les délais de prise de rendez-vous
3. Promouvoir et organiser les modalités d’éducation thérapeutique
4. Améliorer la sécurité des soins
5. Coordonner la prise en charge pluridisciplinaire.
Ces objectifs transversaux ont favorisé l’élaboration de 9 fiches projet répondant aux
5 orientations stratégiques déterminées pour le projet d’établissement 2012-2016.

4
LA PROSPECTIVE
Le patient devient un expert et un acteur de sa prise en charge. Il s’informe, il fait valoir ses droits, il compare et
il consomme le soin. La communication doit être positionnée de manière coordonnée au service des patients.
Dans les 5 à 10 prochaines années, la prise en charge du patient, les modalités de prises en charge et les
compétences sont amenées à évoluer dans la perspective d’une organisation plus personnalisée de la prise en
charge.
Evolution de la prise en charge du patient
Le parcours hospitalier du patient doit être le plus adapté possible à son mode de vie d’où un parcours
personnalisé qui lui donne la possibilité d’accéder au multimédia et lui offrir une médecine de qualité dans un
cadre hôtelier high tech.
Evolution des modalités de prise en charge
Une institution qui s’adapte à son environnement et responsabilise ses équipes par une concertation
pluridisciplinaire et une organisation performante axée sur une activité ambulatoire permettant des séjours de
courte durée et nécessitant, par ailleurs, un parc d’équipement innovant et accessible à tous les professionnels.
Evolution des compétences, métiers et collaborations
Une institution qui investit dans les compétences et l’évolution de ses professionnels permettant l’émergence de
nouveaux métiers tels que : IDE programmatrice, intervenant pivot en oncologie, Ingénieur en communication
ainsi que le renforcement des métiers de la qualité, de l’évaluation et de la gestion des risques.
LES AXES DE TRAVAIL
Compte tenu de ces perspectives d’évolution, les axes prioritaires de réflexion sont :
- Intégrer le patient comme acteur et expert dans son parcours de soins en tenant compte de ses choix et
des contraintes liées à son environnement
- Rendre compréhensible/lisible l’identification des différents acteurs (rôle, missions), des structures
(établissements, secteurs de soins, réseaux) et des soins/services proposés (ex : aides aux formabilités
administratives)
- Renforcer les liens entre les professionnels de santé hospitaliers, de ville et les autres partenaires (réseaux,
associations, secteur social…).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
1
/
48
100%