Traitement médicale de l artérite oblitérante des membres inférieurs

Dossier
thématique
Traitement médical
de l’artérite oblitérante
des membres inférieurs
Coordonné par Joseph EMMERICH
(hôpital G. Pompidou, Paris)
I
Sténose des deux
artères iliaques
primitives res-
ponsables d’une
claudication
bilatérale. Le
patient a été
traité par angio-
plastie des deux
iliaques (en
“kissing”) avec
un excellent
résultat 10 ans
plus tard.

Dossier thématique
Introduction
L’artériopathie oblitérante
des membres inférieurs
(AOMI) se définit comme
une atteinte artérielle obs-
tructive principalement, mais
non exclusivement, liée à
l’athérosclérose. L’AOMI est
une pathologie extrêmement
fréquente qui, en elle-même,
compromet peu le pronostic
vital. Elle est, en revanche,
souvent le témoin d’une
atteinte athéroscléreuse dans
d’autres territoires, notam-
ment les artères coronaires
et cérébrales, qui, elles, peu-
vent rapidement compro-
mettre le pronostic vital et
fonctionnel. On doit donc
raisonner, dans le bilan et la
prise en charge thérapeu-
tique d’un patient artéri-
tique, non pas seulement sur
ses seuls symptômes locali-
sés aux membres inférieurs,
mais aussi sur le dépistage,
la prévention et le traitement
des autres localisations.
Rappel
épidémiologique
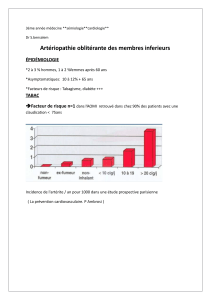
Les études épidémiologi-
ques retrouvent une incidence
de la maladie chez 2 à 3 %
des hommes et 1 à 2 % des
femmes âgés de plus de 60
ans. La prévalence augmente
avec l’âge, passant de 1 à
1,5 % avant 50 ans pour
atteindre 5 % au-delà de
70 ans chez les hommes.
Lorsqu’on utilise des tests
plus sensibles, comme la
prise de pression distale,
cette prévalence est multi-
pliée par 3 à 4. L’évolution
de l’artériopathie chez le
claudicant est le plus souvent
lente et bénigne dans ses
conséquences ischémiques.
Après 5 à 10 ans de suivi, 70
à 80 % des patients sont
stables ou améliorés, 20 à
30 % ont aggravé leurs
symptômes, et 5 à 10 % ont
besoin d’une amputation mi-
neure ou majeure (figure 1).
Malgré ce relativement bon
pronostic local, l’espérance
de vie est réduite chez l’ar-
téritique en raison principa-
lement d’une surmortalité
d’origine cardiovasculaire.
Dix ans après les premiers
signes de claudication, envi-
ron 60 % des patients de
sexe masculin sont décédés,
et le risque de mortalité car-
diovasculaire est multiplié
par 2 à 3. Dans une étude
épidémiologique récente, le
risque relatif de mortalité
cardiovasculaire, après 10 ans
de suivi, était multiplié par 6
et la mortalité coronaire par
6,6 chez les patients avec
atteinte vasculaire périphé-
rique. L’excès de mortalité
totale, outre la mortalité
coronaire – qui est la princi-
pale – s’explique aussi par
les accidents vasculaires cé-
rébraux, les ruptures d’ané-
vrisme de l’aorte et les can-
cers du poumon. L’incidence
des accidents cardiovascu-
laires non mortels chez le
claudicant est estimée entre 2
et 3 % par an.
Par ailleurs, si on retient que
20 % des artéritiques voient
leur artérite se dégrader, on
peut calculer que 1 % des
hommes au-delà de 55 ans
auront une ischémie critique
des membres. L’incidence
annuelle d’une ischémie cri-
tique est estimée entre 500
et 1 000/million d’habitants.
Le pronostic de l’ischémie
critique est redoutable. La
mortalité est de 18 % et le
taux d’amputations majeurs
de 26 % à 1 an.
Classification
Les indications thérapeu-
tiques de l’AOMI dépen-
dent, bien entendu, du stade
évolutif de la maladie, et
l’on ne traitera pas de la
même façon un patient se
plaignant d’une claudication
à 500 m, qu’un autre ayant
un trouble trophique associé
à des douleurs de décubitus.
À la classique mais imprécise
classification de Leriche et
Fontaine (tableau I), on pré-
fère maintenant définir le
claudicant par des critères
plus objectifs incluant, outre
la distance de marche et la
gêne fonctionnelle, l’index de
pression systolique (IPS) à la
cheville, qui doit être systé-
matiquement noté lors de
l’examen clinique d’un arté-
ritique. La survenue de dou-
leurs spontanées et de décu-
bitus doit faire suspecter une
ischémie critique, dont la
définition a été précisée par
le consensus européen de
1989. La définition de l’is-
chémie critique chronique
des membres inférieurs, que
le malade soit ou non diabé-
tique, repose sur l’un des
deux critères suivants :
– douleurs ischémiques de
décubitus, persistantes et
récidivantes, ayant nécessité
L
’évolution de l’artériopa-
thie chez le claudicant
est le plus souvent lente et
bénigne dans ses consé-
quences ischémiques. Après
5 à 7 ans de suivi, 70 à 80 %
des patients sont sta-bles ou
améliorés, 20 à 30 % ont
aggravé leurs symptô-mes,
et 5 à 70 % ont besoin d’une
amputation mineure ou
majeure. Malgré ce relatif
bon pronostic local, la morta-
lité et l’espérance de vie sont
réduites chez l’artéritique, en
raison principalement d’une
surmortalité d’origine cardio-
vasculaire. Le traitement mé-
dical repose principalement
sur la prescription d’antiagré-
gants plaquettaires, qui doit
être systématique en l’ab-
sence de contre-indication,
sur la correction des facteurs
de risque d’athérosclérose,
et sur des exercices de
marche réguliers afin d’amé-
liorer l’ischémie d’effort. Ce
n’est qu’en cas d’aggravation
ou de gêne persistante qu’on
s’adressera aux autres possi-
bilités thérapeutiques, soit la
radiologie vasculaire inter-
ventionnelle, qui a boule-
versé la prise en charge de
l’artéritique, soit la chirurgie
qui garde des indications
mieux définies.
II
Traitement médical de l’artérite oblitérante
de membres inférieurs
Joseph Emmerich
Le Courrier de Médecine Vasculaire (1), n° 1, octobre/novembre/décembre 2001

Dossier thématique
III
régulièrement un traitement
antalgique adéquat de plus
de deux semaines, avec une
pression systolique inférieure
ou égale à 50 mmHg à la
cheville et/ou inférieure ou
égale à 30 mmHg à l’orteil ;
– ulcération ou gangrène du
pied ou des orteils, avec une
pression systolique inférieure
ou égale à 50 mmHg à la
cheville ou inférieure ou
égale à 30 mmHg à l’orteil.
Récemment, le consensus
de la TASC (TransAtlantic
Inter-Society Consensus) sur
la prise en charge de l’arté-
riopathie oblitérante des
membres inférieurs a légère-
ment élargi les critères
hémodynamiques définis-
sant l’ischémie critique. “Le
terme d’ischémie critique
doit être utilisé pour tous les
patients avec ischémie chro-
nique de repos associée à
une douleur, un ulcère ou
une gangrène, imputable à
une atteinte artérielle objec-
tivement démontrée. Le
terme d’ischémie critique
implique la notion de chro-
nicité et doit être distingué
de l’ischémie aiguë des
membres inférieurs”. Les
pressions retenues afin de
parler d’ischémie critique
sont une pression à la cheville
inférieure à 50-70 mmHg, ou
une pression mesurée à l’or-
teil inférieure à 30-50 mmHg,
ou encore une pression trans-
cutanée d’oxygène (TcPO2)
inférieure à 30-50 mmHg.
Ces définitions sont beau-
coup plus précises que les
stades III et IV de la classi-
fication de Leriche et
Fontaine, qui peuvent englo-
ber des patients dont la
sévérité des lésions et le
devenir sont très différents.
Ainsi, des douleurs de décu-
bitus peuvent n’être que
transitoires lors d’une obs-
truction fémorale superfi-
cielle et, après mise en charge
de la circulation collatérale,
le patient peut évoluer en
quelques jours vers un stade
II et ne pas nécessiter de chi-
rurgie en urgence qui pour-
rait au contraire l’aggraver.
Autrement dit, un stade III
ou IV de la classification de
Leriche et Fon-taine ne doit
pas signifier ipso facto la
nécessité d’une revasculari-
sation en l’absence d’une
quantification plus précise
de l’ischémie. Enfin, cette
classification donne l’illu-
sion que la progression de
l’AOMI est linéaire, allant
du stade I au stade IV, alors
qu’un patient peut entrer
dans la maladie par une
ischémie critique. De même,
le pronostic de la maladie
n’est pas forcément lié au
stade de Leriche et Fontaine,
mais peut dépendre princi-
palement des possibilités
thérapeutiques.
Les possibilités de traite-
ment de l’AOMI reposent
sur un trépied qui associe :
– le traitement médical ;
– le traitement endovascu-
laire ;
– le traitement chirurgical.
Nous incluons volontaire-
ment dans le traitement
médical les thérapeutiques
endoluminales qui ont pro-
fondément changé la prise
en charge de l’artéritique au
cours de la dernière décen-
nie, et qui font maintenant
partie à part entière de l’ar-
senal thérapeutique du
médecin.
Traitement médical
proprement dit
Le traitement médical a
deux buts : contrôler l’athé-
rosclérose, cause de cette
pathologie, afin de prévenir
la progression de la maladie
Population › 55 ans
Asymptomatique Claudication Ischémie critique
1 %
5 %
IPS < 0,9
10 %
Devenir vasculaire périphérique Morbidité/mortalité cardiovasculaire
Aggravation
de la CI
16 %
Chirurgie
7 %
Amputation
majeure
4 %
IDM/AVC
20 %
Décès (à 5 ans)
30 %
Revascularisation
itérative
26 %
Amputation
majeure
20 %
Cause
cardiovasculaire
75 %
Cause non
cardiovasculaire
25 %
Figure 1. Épidémiologie dans une population de plus de 55 ans (d’après Weitz et al. Circulation
1996 ; 94 : 3026). IPS : index de pression systolique ; IDM : infarctus du myocarde ; AVC : acci-
dent vasculaire cérébral ; CI : claudication intermittente.

Le Courrier de Médecine Vasculaire (1), n° 1, octobre/novembre/décembre 2001
Dossier thématique
IV
et améliorer la perfusion
périphérique, donc les symp-
tômes liés à l’ischémie.
En raison de la fréquence
élevée des complications
vasculaires de l’artéritique,
ces patients doivent être
considérés comme des can-
didats systématiques à une
prévention de même niveau
que celle effectuée en pré-
vention secondaire de la
maladie coronaire.
Le contrôle des facteurs
de risque d’athérosclérose
Il repose principalement sur
la correction des quatre fac-
teurs de risque principaux
de l’athérosclérose : la cho-
lestérolémie, la tension arté-
rielle, le tabac et la glycé-
mie. Cette prévention doit
être mise en route dans tous
les cas. Compte tenu de la
forte prédominance du tabac
dans la survenue d’une
AOMI, une intoxication
tabagique doit être arrêtée.
Tabac
En ce qui concerne spécifi-
quement l’AOMI, on ne dis-
pose pas d’études de bonne
qualité concernant l’amélio-
ration de la claudication
après sevrage tabagique.
L’arrêt du tabac entraîne
indiscutablement un bénéfice
assez rapide sur la progres-
sion de l’athérosclérose en
général et contribue égale-
ment à l’amélioration du
pronostic de l’artéritique en
diminuant les risques d’am-
putation ou d’aggravation
des symptômes. Il n’est pas
certain que l’arrêt du tabac
améliore la distance de
marche chez le claudicant.
Chez les patients ayant été
opérés, la poursuite de l’in-
toxication tabagique dimi-
nue (divise par deux) les
chances à 5 ans de perméa-
bilité d’un pontage, qu’il
soit proximal ou distal. La
dépendance du malade vis-
à-vis du tabac doit être éva-
luée afin d’améliorer la
prise en charge du sevrage
souvent difficile. L’intro-
duction prochaine du bupro-
pion devrait être une aide
supplémentaire au sevrage à
côté des patchs de nicotine.
Hypercholestérolémie
Un artéritique sur deux envi-
ron a une hypercholestérolé-
mie. En cas d’hypercholes-
térolémie, et compte tenu du
bénéfice important du traite-
ment par les statines démon-
tré vis-à-vis de la maladie
coronaire en prévention
secondaire, une hypercho-
lestérolémie même modérée
(supérieure à 2,20 g/l ou
5,7 mmol/l) doit être prise
en charge, afin d’améliorer
le pronostic coronaire et
vital. Il n’y a pas, à l’heure
actuelle, d’évidence prou-
vant que le traitement hypo-
cholestérolémiant diminue
la progression de l’artério-
pathie sur des populations
initiales ayant une artérite.
En revanche, dans l’étude
4S (avec la simvastatine), le
risque relatif de voir appa-
raître une claudication ou
l’aggravation d’une claudi-
cation était diminué de
40 %. Les recommandations
actuelles de prévention secon-
daire doivent s’appliquer,
c’est-à-dire obtenir un LDL-
cholestérol inférieur à 1 g/l
(2,6 mmol/l).
Hypertension artérielle
On ne dispose pas encore de
preuve d’une efficacité du
traitement de l’hypertension
artérielle sur la progression
de l’artérite. La correction
d’une hypertension artérielle
doit cependant toujours être
obtenue pour son bénéfice
sur la morbidité par accident
vasculaire cérébral, en évi-
tant les diurétiques et en pri-
vilégiant de préférence les
vasodilatateurs. En outre, il
faut prendre soin d’éviter
une diminution trop rapide
et trop importante de la
pression artérielle, notam-
ment en présence d’ischémie
sévère. En cas d’utilisation
des inhibiteurs de l’enzyme
de conversion, il faudra être
particulièrement prudent dans
la surveillance de la fonc-
tion rénale (créatinémie), en
raison de la fréquence accrue
de sténoses associées des
artères rénales chez l’artéri-
tique (de l’ordre de 15 %).
En raison de la coexistence
fréquente d’une maladie
coronaire chez le claudicant,
le problème de la prescrip-
tion de bêtabloquants sur ce
terrain est souvent posé. De
nombreux médecins crai-
gnent ici cette classe théra-
Stade I Absence d’ischémie, abolition
d’un pouls distal
Stade II Ischémie d’effort, claudication
intermittente
Stade III Ischémie de repos, douleurs de
décubitus
Stade IV Ischémie de repos, troubles tro-
phiques (ulcère, gangrène)
Tableau I. Classification de Leriche et Fontaine.

Dossier thématique
V
peutique, en raison du risque
potentiel et théorique d’une
aggravation de l’artérite par
baisse de pression artérielle
et en raison d’une vasocons-
triction périphérique induite
par le blocage des récepteurs
périphériques bêta-2. Une
méta-analyse des essais thé-
rapeutiques par bêtablo-
quants chez l’artéritique
souffrant de claudication
intermittente ne met pas en
évidence d’aggravation de la
distance de marche. Il n’y a
donc aucune raison de ne
pas faire profiter l’artéri-
tique angineux – ou ayant fait
un infarctus du myocarde –
de cette classe médicamen-
teuse, d’autant que l’on
choisira un bêtabloqueur
cardiosélectif. En revanche,
on évitera les bêtabloquants
en cas de claudication inter-
mittente sévère avec un péri-
mètre de marche déjà très
limité et en cas d’ischémie
critique.
Diabète
Le traitement d’un diabète
doit être effectué, principa-
lement pour la prévention de
la microangiopathie, qui
contribue d’ailleurs à l’ag-
gravation des conséquences
de la macroangiopathie. En
effet, le bénéfice d’un équi-
libre parfait d’un diabète,
qu’il soit insulino- ou non
insulinodépendant, n’a tou-
jours pas été formellement
démontré sur les complica-
tions liées à l’athérosclérose.
L’individualisation du pied
artériel, du pied neuropa-
thique et du pied infectieux
est classique chez le diabé-
tique, bien que ces trois
atteintes agissent souvent en
conjonction. L’atteinte neu-
rologique et la moindre
résistance aux infections
contribuent à la plus grande
gravité de l’artériopathie
chez le diabétique. La clau-
dication intermittente est
moins souvent révélatrice de
l’artérite chez le diabétique,
et l’atteinte artérielle peut
n’être découverte qu’au
stade de la gangrène ou des
troubles trophiques. Le
risque d’amputation majeure
et d’exérèse limitée en cas
d’artériopathie et de troubles
trophiques est très augmenté
chez le diabétique. L’infec-
tion est une menace perma-
nente du pied diabétique. On
se méfiera particulièrement
d’un petit pertuis en regard
d’une articulation qui peut
témoigner d’une arthrite sep-
tique d’un orteil.
Antithrombotiques
Antiagrégants plaquettaires
La prescription d’antiagré-
gants plaquettaires a essen-
tiellement pour but de pré-
venir la mortalité et la mor-
bidité liées aux accidents
coronaires et cérébraux de
cette population à haut
risque. Cette recommanda-
tion se fonde essentielle-
ment sur les données de la
méta-analyse des antiplate-
let trialist’s, qui montrent une
baisse de 18 % (de 11,8 à
9,7 %) des décès et de la
morbidité vasculaires par
l’aspirine, après un suivi
moyen de 27 mois. L’artérite
des mem-bres inférieurs,
définissant en elle-même un
groupe de patients à haut
risque coronaire et vasculai-
re cérébral, est donc une
indication formelle à la
prescription au long cours
d’antiagrégant plaquettaire
en l’absence de contre-indi-
cation. Une étude a montré
une diminution de la pro-
gression des lésions, évaluée
par artériographie, chez les
patients traités par aspirine
seule. L’aspirine diminue le
pourcentage d’occlusion des
pontages à condition qu’elle
soit prescrite avant la chirur-
gie. La posologie utilisée est
comprise entre 80 et 325
mg/ jour, en une seule prise.
Aucune étude n’a montré la
supériorité d’une dose par
rapport à une autre dans
cette indication, et l’on pres-
crit habituellement 100, 160
ou 300 mg/jour. Ces don-
nées avec l’aspirine sont
confortées par la méta-ana-
lyse des essais concernant
les accidents cardiovascu-
laires chez l’artéritique traité
par la ticlopidine (Ticlid®), un
autre antiagrégant plaquet-
taire. Une diminution par
trois du risque relatif
d’accidents cardiovasculaires
fatals ou non fatals est obte-
nue par ce traitement après
un suivi de 6 à 12 mois, au
prix néanmoins d’effets se-
condaires 2,4 fois plus fré-
quents qu’avec le placebo.
Pour cette raison, l’aspirine,
du fait de son moindre coût
et de l’absence de sur-
veillance hématologique, est
plus souvent prescrite. Le
clopidogrel (un dérivé de la
ticlopidine, Plavix®) a mon-
tré une efficacité légèrement
supérieure à l’aspirine chez
l’artéritique et une tolérance
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%