Prolapsus récidivés à l étage postérieur

34
Correspondances en pelvi-périnéologie - n° 4, vol. IV - octobre/novembre/décembre 2004
V
ingt-neuf pour cent des prolapsus génito-
urinaires sont réopérés (1), mais il est dif-
ficile de connaître l’incidence des récidives à l’étage
postérieur. Parmi les patientes opérées par notre
équipe, nous en avons sélectionné 88, opérées entre
le 1
er
janvier 1997 et le 31 décembre 2001, adressées
pour un prolapsus exclusivement postérieur.
Vingt-cinq (28,4 %) n’avaient jamais été opérées,
et 63 avaient eu soit une hystérectomie totale
seule (11 patientes, soit 17,5 %, dont 7 par voie
abdominale et 4 par voie vaginale), soit une
intervention pour troubles de la statique pel-
vienne (52 cas, soit 82,5 %). Si l’on analyse en
détail le type d’intervention déjà réalisé chez ces
Prolapsus récidivés
à l’étage postérieur
Posterior vaginal wall
recurred prolapses
■
■
R. Villet*, S. Schouppe*, D. Salet-Lizée*
dossier
* Service de chirurgie viscérale
et gynécologique, groupe hospitalier
Diaconesses - Croix-Saint-Simon,
site Reuilly, Paris.
E.mail : [email protected]
R
ÉSUMÉ
.
À partir de notre expérience et des dossiers de 88 patientes prises en charge pour pro-
lapsus postérieur, nous analysons les données anatomiques, physiopathologiques et théra-
peutiques des prolapsus récidivés à l’étage postérieur.
La paroi postérieure du vagin présente trois niveaux : un niveau haut, verrouillé par les utéro-sacrés
(US), un niveau moyen, correspondant à la cloison recto-vaginale proprement dite, et un niveau bas,
répondant au corps fibreux du périnée. Les récidives à l’étage postérieur sont favorisées par la
création d’un déséquilibre antéro-postérieur et le renforcement prothétique de la paroi antérieure
(effet rechapage). La colpomyorraphie postérieure ne corrige ni ne prévient les rectocèles. Le
traitement chirurgical des prolapsus récidivés à l’étage postérieur peut se faire par voie abdominale
ou par voie vaginale. La voie abdominale est préférentiellement utilisée après promontofixation
préalable par une simple prothèse sous-vésicale, et consiste en la mise en place d’une prothèse
interrecto-vaginale. La réparation du niveau inférieur ne peut se faire que par voie vaginale. La
réparation complète de la paroi postérieure par cette voie comprend une spinofixation du fond
vaginal, une plicature prérectale et une colpomyorraphie postérieure.
Mots-clés : Rectocèle – Prolapsus postérieur – Prolapsus récidivé – Prothèse postérieure – Promonto-
fixation – Sacrospinofixation.
A
BSTRACT
.
From our experiment and files of 88 patients dealt with for posterior prolapses, we
analyze the anatomical, physiopathological and therapeutic data of the posterior vaginal wall
recurred prolapses. The posterior vaginal wall has three levels: a high level, locked by the utero-
sacral ligaments, a mid level corresponding to the recto-vaginal wall itself and a lower one corres-
ponding to the perineal body. The recurrences on the posterior vaginal wall are supported by the
creation of an antero-posterior imbalance and the prosthetic reinforcement of the anterior wall
(remoulding effect). The posterior colpomyorraphy neither corrects nor prevents the rectoceles.
The surgical treatment of the posterior vaginal wall recurred prolapses can be done by abdominal
or vaginal route. The abdominal approach is preferentially used after preliminary
promontofixation by a simple prosthesis under the bladder and consists in the installation of an
inter-recto-vaginal prosthesis. The repair of the lower level can be done only by vaginal approach.
The complete repair of the posterior vaginal wall by this way includes a spinofixation of the
vaginal vault, a plicature of the prerecti fascia and a posterior colpomyorraphy.
Keywords: Rectocele – Posterior vaginal wall prolapse – Recurrent prolapse – Posterior mesh –
Colposacropexy – Sacrospinous fixation.

35
Correspondances en pelvi-périnéologie - n° 4, vol. IV - octobre/novembre/décembre 2004
patientes, on constate que 42 d’entre elles
avaient eu un geste urinaire, dont 29 une colpo-
pexie rétro-pubienne selon Burch, et 35 avaient
eu une cure de cystocèle, dont 18 avec promon-
tofixation et mise en place d’une prothèse sous-
vésicale. Enfin, 23 patientes avaient eu une col-
pomyorraphie postérieure. À partir de ces
dossiers, de notre expérience (plus de
2 500 troubles de la statique pelvienne opérés de
1990 à 2003) et de la littérature, nous discute-
rons l’épidémiologie et la physiopathologie, l’ana-
tomie et la prise en charge des récidives posté-
rieures des prolapsus génito-urinaires.
D
ONNÉES ÉPIDÉMIOLOGIQUES
ET PHYSIOPATHOLOGIQUES
Après hystérectomie, il peut exister des prolapsus
n’intéressant que la paroi vaginale postérieure,
indépendamment de la voie d’abord, abdominale
ou vaginale. Dans la littérature, il y a peut-être plus
de prolapsus après hystérectomie par voie vagi-
nale, mais il semble exister un biais lié au fait que
sont plus volontiers opérées par la voie vaginale
les patientes ayant déjà une tendance au prolap-
sus. Il ressort surtout que les récidives postérieures
peuvent se voir :
–après la création d’un déséquilibre antéro-
postérieur. La traction vers l’avant, lors de la réa-
lisation d’un geste urinaire, va ouvrir l’étage pos-
térieur et augmenter sa fragilité. L’incidence du
prolapsus postintervention de Burch est estimée
dans la littérature entre 5 et 23 % (2) ;
– après renforcement de la paroi antérieure. La
mise en place d’une prothèse sous-vésicale ren-
force la paroi antérieure du vagin et, de ce fait, la
force exercée par la pression abdominale dérou-
lera la zone la plus faible, c’est-à-dire la paroi
postérieure : c’est ce que nous avons appelé
l’effet rechapage ;
–après colpomyorraphie postérieure. Une
simple colpomyorraphie postérieure ne prévient
ni ne corrige les colpocèles postérieures. Ainsi, sur
17 rectocèles majeures, Jouravleff et al. (3) ont
noté que la moitié des patientes avait déjà eu une
myorraphie des élévateurs. Cela ressort également
du tableau I, extrait d’un travail publié par notre
équipe en 1997 (4) : sur 104 patientes opérées
par promontofixation avec hamac sous-vésical,
36 avaient eu une colpomyorraphie postérieure,
qu’il existe ou non une rectocèle préopératoire.
Parmi 61 patientes sans rectocèle préopératoire,
dont 6 ont eu une colpomyorraphie postérieure,
7 ont présenté une récidive postérieure avec
61,2 mois de recul. De même, parmi 17 patientes
avec une rectocèle préopératoire ayant eu une
colpomyorraphie postérieure, seules 12 sont gué-
ries et 5 présentent une rectocèle à 5 ans. À par-
tir de ce tableau, on peut également penser qu’il
existe différents types de rectocèle, puisque, sur
les 26 patientes avec une rectocèle préopératoire
à qui l’on ne fait pas de geste postérieur mais une
simple promontofixation avec prothèse sous-
vésicale antérieure, 24 ne présentent plus de rec-
tocèle postopératoire. Cela témoigne que ces
rectocèles sont liées à une hystéroptose, et
qu’elles sont donc corrigées par la cure de celle-
ci, mais que, vraisemblablement, à long terme, la
pression abdominale forcera la partie haute de
la cloison recto-vaginale postérieure, entraînant
de novo une colpocèle postérieure.
D
ONNÉES ANATOMIQUES
Ces différentes données ainsi que les travaux de
Wei et de Lancey (5) nous ont conduits à mieux
comprendre les différents niveaux de la paroi
postérieure, et donc à améliorer leur prise en
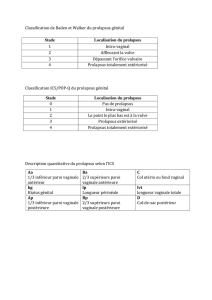
charge (figure). Le niveau haut correspond au
cul-de-sac vaginal postérieur. Le rectum et le
vagin sont en contact, plus ou moins séparés par
le cul-de-sac de Douglas entre les deux utéro-
sacrés qui verrouillent la partie haute de la cloison
recto-vaginale. Les colpocèles postérieures à ce
niveau sont des rectocèles ou des élytrocèles
directement corrélées à l’état des ligaments utéro-
sacrés et donc à l’existence d’une hystéroptose.
Le niveau moyen correspond à la cloison recto-
vaginale proprement dite, au-dessus du plan des
élévateurs de l’anus. Les rectocèles, à ce niveau,
sont liées à une dégradation, voire à une destruc-
tion du conjonctif qui compose cette paroi, quelle
que soit sa dénomination anatomique. Ces recto-
cèles peuvent logiquement se voir, qu’il existe
ou non une hystéroptose, et constituent une véri-
table hernie de la cloison recto-vaginale. Leur
Prolapsus récidivés
R–préopératoire R+préopératoire
CPM -+- +
R –postopératoire 41 13 24 12 90
R +postopératoire 162514
61 43 104
Tableau I. Prolapsus récidivés à l’étage postérieur après colpomyorraphie (CPM) (4).
Haut
Moyen
Bas
Figure. Différents étages de la paroi
vaginale postérieure.

36
Correspondances en pelvi-périnéologie - n° 4, vol. IV - octobre/novembre/décembre 2004
survenue, en cas de prolapsus récidivé, est liée
le plus souvent à une négligence de la partie
moyenne, la partie haute étant réparée par la cor-
rection de l’hystéroptose, et la partie basse, le
cas échéant, par la colpomyorraphie des éléva-
teurs. Par exemple, une hyperpression abdomi-
nale liée à des efforts de défécation importants,
alors que l’étage antérieur a été renforcé, sera
une cause de prolapsus récidivé postérieur (effet
rechapage). Enfin, le niveau inférieur correspond à
la partie au niveau et au-dessus du plan des élé-
vateurs, donc en contact avec le corps fibreux du
périnée. Cette partie est la portion la plus fragile
lors des extractions instrumentales, manœuvres
au cours desquelles le faisceau interne des élé-
vateurs de l’anus peut être désinséré du corps
fibreux du périnée.
P
RISE EN CHARGE
La prise en charge d’un prolapsus récidivé à l’étage
postérieur commence par une analyse sémiolo-
gique permettant de distinguer la récidive par
faute technique, où une mauvaise exécution ou
des complications postopératoires sont en cause,
de la récidive par faute tactique, où un élément
de prolapsus a été négligé par défaut d’examen
clinique ou paraclinique préopératoire, et enfin
de la récidive vraie, où le prolapsus a été a priori
correctement pris en charge, la récidive témoi-
gnant de la poursuite des dégradations tissulaires
ou de la décompensation d’un état précaire anté-
rieur par effet rechapage et modification de l’équi-
libre antéro-postérieur. Dans tous les cas, il sera
important de savoir si les trois niveaux de la paroi
postérieure ont été ou non disséqués préalable-
ment, c’est dire l’intérêt de récupérer les comptes-
rendus opératoires précédents. L’analyse des
troubles de la statique pelvienne associés à la
récidive postérieure est fondamentale, de même
que les circonstances favorisantes et, en particu-
lier, l’existence d’une dyschésie. Le choix théra-
peutique s’appuiera sur l’analyse clinique et les
examens d’imagerie, colpocystogramme et déféco-
graphie. Le tableau II donne les techniques chi-
rurgicales utilisées dans la série des 88 patientes
citées ci-dessus. En cas de promontofixation
préalable avec une seule prothèse sous-vésicale,
l’existence – avant la première intervention – d’une
hystéroptose associée, et donc d’une rectocèle
haute, a été corrigée par la promontofixation lors
de cette première intervention expliquant – les
utéro-sacrés ne verrouillant plus la paroi vagi-
nale postérieure – que la récidive apparaisse au
fil du temps, par l’effet de la pression abdominale,
sous forme d’une colpocèle postérieure. La reprise
avec mise en place d’une prothèse interrecto-
vaginale est logique et sera facile. Dans certains
cas, la prothèse antérieure sera sectionnée, proche
du promontoire, puis refixée avec la prothèse
interrecto-vaginale mise en place. Cette dernière
doit être descendue jusqu’au cap anal. Par cette
voie, le problème de la cure de l’élytrocèle ne se
pose qu’indirectement puisqu’elle sera réalisée
par une péritonisation haute, au-dessus des pro-
thèses. Ainsi, en cas de reprise par voie abdomi-
nale, la mise en place d’une prothèse postérieure
promontofixée assurera la cure de la récidive des
niveaux haut et moyen de la paroi postérieure.
Seul le niveau bas sera traité par voie vaginale,
par une colpomyorraphie basse. C’est pour cette
raison que nous réservons volontiers la cure par
voie vaginale lorsque la récidive intéresse l’étage
inférieur et que la colpomyorraphie est obliga-
toire. La réparation de la paroi vaginale tiendra
compte des dégradations aux trois niveaux. Le
cul-de-sac de Douglas sera recherché et large-
ment disséqué pour être fermé et réséqué le plus
haut possible. Dès lors, on évaluera le niveau
supérieur de la cloison recto-vaginale. Ce n’est
qu’assez exceptionnellement que celui-ci sera
encore en place et que le haut de la paroi posté-
rieure pourra être amarré aux utéro-sacrés. En
effet, en cas de récidive, les utéro-sacrés ont la
plupart du temps été détruits, et il faudra alors
avoir recours à une spinofixation. Pour éviter de
créer un nouveau déséquilibre par une traction
excessive sur la paroi vaginale postérieure, nous
réalisons volontiers cette spinofixation à l’aide
de deux lambeaux vaginaux qui seront fixés sur
le ligament sacro-épineux. Cette technique est
dossier
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Olsen AL, Smith VJ, Bergstrom JO,
Colling JC, Clark AL, Epidemiology of
surgically managed pelvic organ pro-
lapse and urinary incontinence.
Obstet Gynecol 1997;89(4):501-6.
2. Wiskind AK, Creighton SM, Stanton
SL. The incidence of genital prolapse
after the Burch colposuspension. Am J
Obstet Gynecol 1992;167:395-9.
3. Jouravleff M, Robert HG. Problèmes
thérapeutiques des rectocèles à la
lumière des résultats des rectopexies.
In : Entretiens de Bichat. Chirurgie.
Paris : Expansion Scientifique Fran-
çaise, 1980:121-5.
Lésions Voie abdominale Voie vaginale
Niveau supérieur (hystéroptose) Promontofixation avec (Utilisation des US)
Ptose fundique prothèse interrecto-vaginale Spinofixation
IVS postérieur ?
Élytrocèle (Douglassectomie) Douglassectomie
Péritonisation haute
sus-prothétique
Niveau moyen Prothèse interrecto-vaginale Plicature prérectale
(prothèse ?)
Niveau bas – Colpomyorraphie basse
Tableau II. Prolapsus récidivés à l’étage postérieur : différentes méthodes thérapeutiques en fonc-
tion des voies d’abord.

37
Correspondances en pelvi-périnéologie - n° 4, vol. IV - octobre/novembre/décembre 2004
réalisable sans difficulté en raison de l’excès
vaginal latéral (plus que longitudinal) lié à la réci-
dive postérieure. Le niveau moyen sera réparé
par une plicature prérectale au fil non résorbable,
et le niveau bas par une myorraphie des éléva-
teurs avec réparation du corps fibreux du péri-
née. L’alternative à la réparation séparée des
trois niveaux peut être la mise en place d’une pro-
thèse postérieure, l’extrémité supérieure étant
fixée au ligament sacro-épineux ou à l’aide de
deux bras passés par voie transglutéale, la par-
tie moyenne réparant la cloison recto-vaginale,
et la partie basse noyée dans une colpomyorra-
phie basse réparant le noyau fibreux central.
Toutefois, il n’y a pas actuellement de données
suffisantes dans la littérature pour recomman-
der cette technique en routine. De même, il a été
proposé de fixer le fond vaginal à l’aide d’une
bandelette IVS ressortant par voie transglutéale
(6). Dans notre expérience, cette technique ne
nous semble pas préférable à la spinofixation car
elle nécessite, pour être sûre, la même dissec-
tion et une morbidité plus grande. Ainsi, en appli-
quant tous ces principes, nous avons traité avec
succès 52 patientes préalablement opérées d’un
trouble de la statique pelvienne. Parmi celles-ci,
la reprise chirurgicale a consisté en 20 spino-
fixations, 18 interventions par voie basse avec
plicature prérectale et colpomyorraphie, et
14 promontofixations avec prothèse interrecto-
vaginale. Chez 26 patientes, un geste sur un
autre étage a dû être pratiqué. Après 29,5 mois
de recul, le résultat de ces reprises chirurgicales
est tout à fait satisfaisant. ■
Prolapsus récidivés
4. Villet R, Mandron E, Salet-Lizée D,
van den Akker M, Gadonneix P, Zafiro-
pulo M. Traitement chirurgical des
prolapsus génito-urinaires par voie
abdominale avec promontofixation et
mise en place d’une prothèse anté-
rieure sous-vésicale associées à une
colpopexie rétropubienne : résultats
anatomiques et fonctionnels chez 104
patientes. Chirurgie 1997;122:356-62.
5. Wei JT, De Lancey JO. Functional
anatomy of the pelvic floor and lower
urinary tract. Clin Obstet Gynaecol
2004;47(1):3-17.
6. Von Theobald P, Labbe E. Three-way
prosthetic repair of pelvic-floor.
J Gynecol Obstet Biol Reprod
2003;32:562-70.
Vesicare
®
:
traitement de
l’hyperactivité
vésicale
La prise en charge d’une hyperacti-
vité vésicale (incontinence urinaire
par impériosité et/ou pollakiurie et
impériosité urinaire) a pour objectif
l’amélioration de la qualité de vie du patient et
de son confort. La réduction de l’impériosité,
symptôme particulièrement invalidant, est la clé
du succès. Les anticholinergiques sont les trai-
tements les plus utilisés. Les effets indésirables
des molécules disponibles jusqu’à présent, prin-
cipalement la sécheresse de la bouche, aboutis-
saient souvent à l’arrêt du traitement.
Vesicare
®
(solifénacine, Yamanouchi Pharma),
nouvel antimuscarinique sélectif de la vessie
indiqué dans le traitement des symptômes de
l’hyperactivité vésicale, est désormais disponible
en France.
La posologie recommandée chez l’adulte (y com-
pris le sujet âgé) est de un comprimé à 5 mg une
fois par jour, en dehors du repas ou pendant
celui-ci. Pour les patients ayant besoin d’un plus
fort dosage, des comprimés à 10 mg existent éga-
lement.
Vesicare
®
a été évalué à travers trois essais ran-
domisés (3 032 patients). Les résultats ont mon-
tré qu’il est efficace dans le traitement de tous les
symptômes d’hyperactivité vésicale. Après
3 mois, les épisodes de mictions impérieuses ont
été réduits de 49 % avec 5 mg/j et de 55 % avec
10 mg/j. Le nombre de mictions par 24 heures
diminue respectivement de 19 et 23 %, comme
pour la nycturie (30 et 33 %), tandis que le volume
urinaire est augmenté (21 et 26 %). Cette effica-
cité apparaît rapidement (dès la première
semaine de traitement) et durablement (pendant
au moins 1 an). Soixante pour cent des patients
sont redevenus continents après 1 an. La tolé-
rance est bonne, même à long terme. Dans les
essais cliniques, 89 % des patients, à la dose de
5 mg/j, n’ont pas présenté de sécheresse buccale
et environ 90 % des patients ont poursuivi leur
traitement jusqu’à la fin des études. Le taux d’in-
terruptions dû aux effets indésirables était com-
parable à celui observé sous placebo. Dans une
étude clinique réalisée chez 1 300 patients, 98 %
souffrant d’hyperactivité vésicale et traités pen-
dant un an par Vesicare
®
se sont dits satisfaits.
La forte sélectivité du produit pour le détrusor
plutôt que pour les glandes salivaires contribue
à la faible incidence de la sécheresse buccale
sous traitement. Vesicare
®
peut être pris par les
patients sous contraceptif oral, digoxine ou war-
farine, car il ne modifie pas la cinétique de ces
produits.
Il a été noté, dans les études cliniques de
phase III, une nette amélioration de la qualité de
vie sous traitement, évaluée à l’aide du ques-
tionnaire international King’s Health Question-
naire. Cette amélioration est significative dans
tous les domaines et persistante à long terme.
Vesicare
®
est conditionné en boîte de 30 com-
primés au prix public conseillé de 59,50 €(5 mg)
et de 66,50 €(10 mg). Il n’est pas remboursé par
la Sécurité sociale.
Vesicare
®
pourra être proposé aux patients nou-
vellement diagnostiqués tout comme aux
patients insatisfaits d’autres traitements.
Les laboratoires Yamanouchi ont en parallèle
créé un site iInternet (www.sansdetour.org) des-
tiné au grand public afin de rompre le silence sur
ce handicap. En outre, pour faciliter le diagnos-
tic d’hyperactivité vésicale, Yamanouchi a déve-
loppé le questionnaire QUADS (QUestionnaire
d’Aide au Diagnostic et de Suivi), simple à rem-
plir par les patients et à remettre à leur médecin.
Il est accompagné d’un outil d’orientation du dia-
gnostic.
Yamanouchi propose également Vesiguide, pro-
gramme éducatif sur 12 semaines pour accom-
pagner le traitement.
QUADS et Vesiguide seront remis aux praticiens
par les délégués médicaux du groupe pharma-
ceutique.
MP
Nouvelles de l’industrie
1
/
4
100%