Aspects échographiques du muscle traumatique.

3
Revue Marocaine de Rhumatologie
Disponible en ligne sur
www.smr.ma
La pathologie musculaire traumatique est d’une diversité
sémiologique qui mérite d’être étudiée. Grâce au
développement des sondes échographiques, la détection
des lésions musculaires traumatiques ainsi que le suivi de
leur évolution est actuellement facile. Néanmoins, une
bonne connaissance anatomique des différentes structures
reste indispensable afin de différencier les images
normales des images pathologiques.
RAPPEL ANATOMO-HISTOLOGIQUE DU
MUSCLE NORMAL
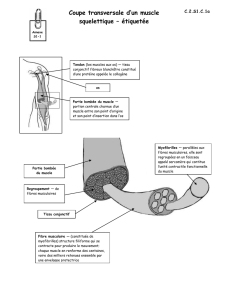
Sur le plan architectural, le muscle normal est constitué de
fibres musculaires baignant dans un tissu conjonctif nommé
l’endomysium. Ces fibres sont disposées en faisceaux
entourés par le périmysium où cheminent les éléments
vasculo-nerveux; l’ensemble des faisceaux constituant
le muscle est limité par l’épimysium ou aponévrose
périmusculaire (Figure 1). Le muscle comporte également
des cloisons aponévrotiques centrales qui assurent sa
cohésion, augmentent sa résistance et favorisent son
glissement sur les autres muscles.
Selon leur architecture interne, on distingue des muscles
uni-pennés, bipennés ou multi-pennés.
Résumé
L’échographie musculo-squelettique est une
technique en plein développement dans le
domaine de la rhumatologie. Son accessibilité,
son innocuité et sa maniabilité font d’elle un
outil indispensable à la pratique quotidienne du
rhumatologue. Dans cette mise au point nous
allons étudier les aspects échographiques
des traumatismes musculaires puisque la
pathologie traumatique est de loin la plus
fréquente en matière de pathologie musculaire
en particulier chez le sportif.
Mots clés : Echographie; Muscle;
Traumatisme.
Abstract
The musculoskeletal ultrasound is a technique
in full expansion in the eld of rheumatology.
Accessibility, safety and maneuverability make
it an indispensable tool in the daily practice of
rheumatologists. In this focus we will study the
sonographic appearances of muscle injuries
since the traumatic pathology is by far the
most common in muscle pathology especially
in athletes.
Key words : Ultrasonography; Muscle;
Traumatism.
FMC
Aspects échographiques du muscle traumatique.
Sonographic aspects of traumatic muscle.
Khadija Berrada, Fatima Ezzahra Abourazzak, Taoufik Harzy.
Service de rhumatologie, CHU Hassan II, Fès - Maroc.
Rev Mar Rhum 2014; 29: 3-8
Correspondance à adresser à : Dr K. Berrada
Email : [email protected]
Figure 1 : Représentation schématique d’un muscle squelettique.

4
Revue Marocaine de Rhumatologie
SÉMIOLOGIE ÉCHOGRAPHIQUE DU MUSCLE
NORMAL
La connaissance d’abord de l’aspect échographique
normal du muscle est indispensable pour pouvoir
reconnaitre une anomalie.
L’exploration échographique des muscles doit être
comparative et dynamique.
En coupe longitudinale le muscle normal prend un aspect
penné sous forme de fines stries obliques hyperéchogènes
correspondant au périmysium disposées sur un fond
hypoéchogène correspondant aux fibres musculaires et
à l’endomysium. Sur une coupe axiale le muscle prend
un aspect réticulé avec des fibres hypoéchogènes, un
périmysium et des aponévroses hyperéchogènes. (Figures
2a, 2b).
La contraction musculaire conduit à une hypertrophie
des fibres musculaires aux dépens de tissu conjonctif
accentuant ainsi l’hypoéchogénicité globale du muscle.
Chez le sujet âgé, on remarque une augmentation de
l’échogénicité en rapport avec la baisse de la trophicité
musculaire.
Tout comme les tendons mais à moindre degré, les muscles
peuvent aussi être sujets à l’artefact d’anisotropie, d’où
l’intérêt de changer constamment l’inclinaison de la sonde
pour s’en affranchir.
ASPECTS PATHOLOGIQUES
L’examen échographique permet de poser le diagnostic
de la lésion, évaluer sa gravité, suivre son évolution et
guider un éventuel geste (ponction d’hématome). En règle
générale, il doit être systématiquement réalisé de façon
bilatérale, comparative, à la fois statique et dynamique,
dans les deux plans de l’espace, en mode B et en mode
Doppler.
La pathologie traumatique domine largement la pathologie
musculaire. Deux mécanismes lésionnels peuvent être en
cause : un mécanisme extrinsèque par impact direct sur le
muscle causant son écrasement entre l’agent traumatisant
et l’os sous-jacent; un mécanisme intrinsèque secondaire
à l’étirement excessif des fibres musculaires au-delà de
leur capacité. Dans tout les cas, un interrogatoire bien
conduit précisant les circonstances du traumatisme est
indispensable.
L’échographie est un excellent outil de détection et
d’évaluation des lésions musculaires traumatiques. Cette
exploration ultrasonographique doit intéresser la totalité
du muscle atteint avec une attention particulière au niveau
des zones jonctionnelles en cas de traumatisme par
mécanisme intrinsèque.
Dans les premières heures suivant le traumatisme, les
images échographiques ne sont pas très parlantes et
peuvent sous estimer les lésions. L’échographie doit être
alors réalisée idéalement entre 48 et 72 heures suivant
le traumatisme afin que les lésions deviennent visibles
permettant ainsi une exploration optimale du muscle
traumatisé [1].
Dans les traumatismes musculaires extrinsèques, le
siège de la lésion correspond généralement au point
d’impact causé par l’agent traumatisant. Les muscles
les plus exposés à ce type de traumatisme sont le vaste
intermédiaire et le vaste latéral au niveau du membre
inférieur et le brachial antérieur au niveau du membre
supérieur. Le palper échographique oriente l’exploration
K. Berrada et al.
FMC
Figure 2a : Coupe longitudinale d’un muscle normal
Figure 2b : Coupe axiale d’un muscle normal

5
Revue Marocaine de Rhumatologie
vers le point douloureux. Une lésion mineure à type
de contusion peut se résumer à une simple infiltration
oedémato-hémorragique du muscle atteint qui augmente
de volume en comparaison avec le côté sain et prend une
échostructure hyperéchogène, hétérogène signant une
désorganisation architecturale focale. Des lésions plus
sévères peuvent causer la rupture partielle ou complète
des fibres musculaires qui seront remplacées par un
hématome prenant un aspect de collection hypoéchogène
plus ou moins hétérogène en fonction de l’ancienneté
du traumatisme, avec dans le cas extrême un aspect
de moignon en «battant de cloche» en cas de véritable
fracture du muscle.
En fonction de son échogénicité et de son caractère
compressible ou non sous la sonde, on peut juger du
caractère ponctionnable ou non d’un hématome.
En effet, un hématome compressible signifie qu’il est
liquéfié et donc accessible à la ponction. Cette dernière
permettrait de lever la compression exercée par
l’hématome sur la loge musculaire atteinte et contribuerait
au raccourcissement du délai de cicatrisation. Dans ce cas,
l’intérêt thérapeutique de l’échographie est incontestable
en permettant de guider le geste. Enfin, il faut également
étudier les structures sous cutanées dont la lésion peut
conduire à l’expansion d’un hématome et la formation
d’une collection type Morel Lavallée.
L’intégrité de la surface de l’aponévrose périphérique est
aussi intéressante à vérifier afin de déceler une éventuelle
rupture de celle-ci, source de hernie musculaire visible
pendant les manœuvres de contraction/relâchement.
Les lésions résultant d’un mécanisme intrinsèque siègent
essentiellement près des jonctions myo-tendineuses et myo-
aponévrotiques centrales et périphériques puisqu’elles
représentent des zones de faiblesse vu leur incapacité à
absorber l’énergie appliquée probablement à cause de
la différence d’élasticité entre les différents tissus. Ceci
implique une exploration particulièrement minutieuse
de ces zones afin de déceler d’éventuelles désinsertions
débutantes qui se manifestent par un flou échogène péri-
aponévrotique.
Les muscles les plus exposés à ce type de mécanisme
lésionnel sont les muscles ischio-jambiers, le droit
fémoral en particulier au niveau de sa jonction myo-
aponévrotique centrale et le gastrocnémien médial
surtout dans sa jonction myo-aponévrotique distale avec
le muscle soléaire dont la désinsertion est connue sous
le nom de «tennis leg» (Figures 3 a,b). Les facteurs de
risques sont représentés par le caractère bi-articulaire
du muscle, sa structure pennée et sa composition
majoritaire en fibres musculaire de type II (à contraction
rapide). Les lésions peuvent être classées en fonction de
leur gravité depuis la simple crampe jusqu’à la rupture
complète avec rétraction. Plusieurs classifications ont
été proposées, la plus récente est celle de Rodineau et
Durey (tableau1) [2].
Aspects échographiques du muscle traumatique.
Figure 3a : Désinsertion du muscle gastrocnémien médial à sa jonction
myo-aponévrotique distale avec le muscle soléaire (Tennis leg).
Figure 3b : Aspect normal de la jonction myo-aponévrotique distale du
gastrocnémien médial avec le muscle soléaire.
Tableau 1 : Classification histopathologique de Rodineau et Durey [2]
Stade Histologie Clinique Echographie
0FM : réversible
TC : normal Crampe Non indiquée
1FM : irréversible partielle
TC : normal Contracture Non indiquée
2FM : irréversible partielle
TC : lésé Elongation Indiquée
Contributive
3FM : irréversible avancée
TC : lésé hématome Claquage Indiquée
Contributive
4
FM : rupture partielle ou
totale
TC : lésé
Rupture Indiquée
Contributive
FM : fibre musculaire ; TC : tissu conjonctif

6
Revue Marocaine de Rhumatologie
La correspondance échographique de la classification de
Rodineau et Durey est représentée dans le tableau 2. [3]
Il est parfois difficile de différencier une déchirure
musculaire partielle d’une déchirure totale à cause du
comblement du foyer lésionnel par le sang et les débris,
dans ce cas l’échographie permet de faire la part des
choses grâce a son approche dynamique en demandant
au patient de faire une contraction musculaire.
LES LÉSIONS CICATRICIELLES
La cicatrice breuse
les traumatismes musculaires minimes guérissent
généralement sans laisser de cicatrice visualisable à
l’échographie. Par contre, les lésions sévères avec
formation d’hématome intra-tissulaire sont susceptibles
de générer une cicatrice fibreuse perceptible à l’examen
ultrasonographique. Cette cicatrice représente une
zone de faiblesse qui peut être responsable d’une
altération de l’élasticité du muscle prédisposant celui-ci
aux récidives lésionnelles. Elle peut aussi être la source
de compression d’un nerf périphérique de voisinage et
générer une douleur chronique. La cicatrice fibreuse prend
échographiquement l’aspect d’une structure linéaire ou
stellaire hyperéchogène entouré parfois d’une zone moins
échogène au sein d’un muscle antérieurement traumatisé.
Sa taille est généralement proportionnelle au volume de
l’hématome initial. (Figure 8).
La myosite ossiante
Il s’agit d’une ossification intramusculaire par métaplasie
bénigne des cellules mésenchymateuses dont la
physiopathologie est encore mal connue. Elle est le plus
souvent secondaire à un traumatisme minime passé inaperçu
dans plus de 50% des cas ce qui rend son diagnostic
difficile [4]. Elle peut être douloureuse ou complètement
asymptomatique. Elle touche préférentiellement les muscles
de la cuisse et de la loge antérieure du bras [5].
L’échographie montre à la phase initiale un aspect
hétérogène non spécifique du muscle, secondairement,
on note la présence d’ossifications périphériques hyper-
échogènes avec cône d’ombre postérieur (Figure 9). Elles
sont détectables plusieurs semaines avant leur apparition
sur les radiographies standards. Le mode Doppler
puissance montre une hyper-vascularisation aussi bien de
la lésion que du tissu qui l’entoure [6].
FMC
Tableau 2 : Classification échographique des lésions musculaires et musculoconjonctives
intrinsèques (en parallèle avec la classification de Rodineau et Durey) [3].
Stade
0
Atteinte réversible de la fibre
musculaire, sans atteinte du
tissu conjonctif de soutien
DOMS (Delayed Onset
Muscular Soreness)
Hypertrophie hyperéchogène du
muscle
1
Atteinte irréversible de
quelques fibres musculaires,
sans atteinte du tissu conjonctif
de soutien
Nuage hyperéchogène sans
désorganisation de l’architecture
musculaire (figure 4)
2
Atteinte irréversible d’un
nombre réduit de fibres
musculaires, avec atteinte du
tissu conjonctif de soutien
Plage hyperéchogène à contours flous
et irréguliers avec désorganisation de
l’architecture musculaire (figure 5)
3
Atteinte irréversible de
nombreuses fibres musculaires,
avec atteinte du tissu conjonctif
de soutien et formation d’un
hématome intramusculaire
localisé
Désinsertion musculo-aponévrotique
ou musculo-tendineuse avec
hématome collecté (figure 6)
4Rupture partielle ou totale d’un
muscle
Désinsertion ou rupture d’un faisceau
musculaire avec rétraction (figure 7)
Figure 4 : Coupe axiale postéro-interne de la cuisse montrant une
zone hyperéchogène focale (flèche verte) correspondant à une lésion
musculaire de grade 1 [7].
Figure 5 : Plage hyperéchogène à contours flous et irréguliers avec
désorganisation de la structure musculaire correspondant à une lésion
musculaire de grade 2. [8]
K. Berrada et al.

7
Revue Marocaine de Rhumatologie
L’hématome enkysté
Il correspond à un défaut de résorption d’un hématome
qui prend l’aspect d’une collection hypoéchogène voire
anéchogène avec renforcement postérieur des échos,
circonscrite par une pseudo-capsule, compressible sous la
sonde pouvant être ponctionné sous écho-guidage.
L’atrophie musculaire
Dans un contexte post traumatique le muscle peut être
le siège d’une infiltration graisseuse qui se manifeste
en échographie par une diminution de l’épaisseur
du muscle en comparaison avec le côté sain. On
note également une perte de l’aspect fibrillaire
remplacé par une hyperéchogénicité globale liée
au remplacement des fibres musculaires par du tissu
graisseux.
Figure 6 : Désinsertion avec hématome collecté de la jonction musculaire
sur la cloison aponévrotique centrale du droit fémoral correspondant à
une lésion musculaire de grade 3. [8]
Figure 7 : Epreuve de contraction montrant la rétraction d’un long biceps
désinséré correspondant à une lésion musculaire de grade 4. [8] Droit
fémoral correspondant à une lésion musculaire de grade 3. [8]
Figure 8 : Epaississement cicatriciel (CIC) ancien à contours parfaitement
nets d’une désinsertion sur la cloison frontale du long adducteur. [8]
Aspects échographiques du muscle traumatique.
Figure 9 : Volumineux amas de calcification (CA), trois semaines après
une contusion grave du vaste intermédiaire. [8]
 6
6
1
/
6
100%