Comment améliorer l`implantation embryonnaire – How

20 | La Lettre du Gynécologue • n° 355 - octobre 2010
DOSSIER La conférence Jean Cohen et les JTA 2010 : les temps forts
Comment améliorer
l'implantation embryonnaire
How improve human embryo implantation?
C. Rongières*, C. Wittemer*
La qualité embryonnaire
Le développement embryonnaire
◆Quelques données fondamentales
La fécondation in vitro (FIV) et l’injection d'un sper-
matozoïde dans l'ovocyte (intracytoplasmic sperm
injection [ICSI]) sont deux techniques d’assistance
médicale à la procréation (AMP) pour lesquelles
la fécondation de l’ovocyte par le spermatozoïde a
lieu in vitro et les premières étapes du développe-
ment de l’œuf fécondé au blastocyste peuvent être
suivies de visu.
➤
Entre 12 et 18 heures après la mise en contact des
gamètes, la fécondation se traduit par la présence au
sein de l’ovocyte de deux pronuclei : les pronoyaux
mâle et femelle, l’ovocyte fécondé est alors appelé
"zygote".
Les deux pronoyaux migrent l’un vers l’autre en direc-
tion du centre de l’œuf. Lorsqu’ils sont au contact
l’un de l’autre (caryogamie), les chromosomes s’in-
dividualisent, un fuseau de division se met en place.
Les enveloppes des pronoyaux sont détruites et les
chromosomes viennent se placer autour de la plaque
équatoriale métaphasique. L’assemblage des maté-
riaux génétiques maternels et paternels marque la
fin de la fécondation et le début du développement
embryonnaire.
➤Le clivage : l’œuf fécondé se divise par mitoses
successives en cellules dont la taille diminue progres-
sivement, ce sont les blastomères. Environ 48 heures
après la rencontre des gamètes, l’embryon humain
comporte généralement entre 2 et 4 blastomères.
La segmentation ou clivage se poursuit, 72 heures
après la mise en contact ovocyte-spermatozoïde,
l’embryon présente 6 à 8 cellules. À partir de
4 cellules, la transcription du génome embryon-
naire commence.
➤Entre le 4e et le 5e jour, les blastomères périphé-
riques établissent entre eux des contacts étroits, c’est
la compaction ; l’embryon est alors appelé "morula".
➤
Le blastocyste se forme entre le 5
e
et le 6
e
jour :
les blastomères les plus périphériques s’aplatissent
pour former une couche continue, c'est le tropho-
blaste ou trophectoderme, une infiltration de liquide
provoque la formation d’une cavité, le blastocèle.
Les blastomères internes sont alors regroupés en un
massif rattaché au trophoblaste, ce qui constitue le
bouton embryonnaire ou masse cellulaire interne.
Le stade blastocyste est le dernier stade embryon-
naire observable in vitro. En effet, l’étape suivante
s’effectue in utero : c’est l’éclosion du blastocyste
de sa zone pellucide et sa nidation dans l’utérus.
Les techniques de FIV et d'ICSI permettent d’obtenir
plusieurs embryons au cours d’un même cycle. Un
compromis doit sans cesse être trouvé entre l’opti-
misation du taux de grossesses initiées par transfert
et la minimalisation du taux de grossesses multiples.
C’est pourquoi le choix des embryons transférés est
très important pour réimplanter le moins d’embryons
possible ayant le maximum de chances d’implanta-
tion. L’estimation de la qualité embryonnaire se fait
aux différents stades de développement.
Le stade zygote
◆Évaluation de la qualité
Au stade zygote, les génomes originaires des deux
gamètes sont encore physiquement séparés dans
leurs pronoyaux respectifs. De nombreuses transfor-
mations morphologiques interviennent pendant le
développement des zygotes humains dont certaines
sont visualisables par une simple observation micros-
copique. Parmi ces transformations, la croissance et
la fusion des nucléoles (nucleolar precursor bodies
[PNB]) présentent une cinétique bien connue qui fait
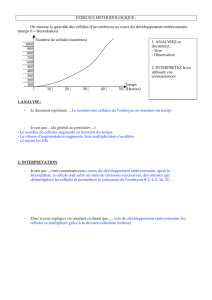
I. Sur quels critères juge-t-on
de la qualité embryonnaire
à J3 ?
➊ Nombre de cellules.
➋ Pourcentage de fragments.
➌ Régularité des cellules.
➍ Précocité du clivage.
➎ Cinétique d’évolution de
J2 à J3.
II. Dans quelles
circonstances les chances
d’implantation sont
augmentées ?
➊ Muqueuse supérieure ou
égale à 10 mm.
➋ Transfert d’au moins deux
embryons quel que soit l’âge.
➌ Cathéter rigide.
➍ Transfert sous échoguidage.
➎ Muqueuse triple couche le
jour de l’hCG.
III. Chez une femme de
25 ans, qui a obtenu
5 embryons à J3, que faites-
vous pour lui donner toutes
les chances de réussite ?
➊ Vous en transférez 2 et en
congelez 3.
➋ Vous préférez cultiver
l'embryon jusqu'au stade de
blastocyste et en transférez 1.
➌ Vous préférez congeler
devant une muqueuse triple
couche à 6 mm.
➍ Vous effectuez un
cathétérisme d’essai avant
transfert.
➎ Vous choisissez un
embryon qui est passé de 5
à 6 cellules de J2 à J3 mais
régulier sans fragment plutôt
qu’un embryon à 8 cellules
mais régulier avec quelques
fragments.
Quiz
Réponses : I : 1, 2, 3, 4, 5 ;
II : 1, 4, 5 ; III : 2.
* Service de gynécologie obsté-
trique, SIHCUS (CMCO), 19, rue
Louis-Pasteur, BP 4120, 67303
Schiltigheim.

La Lettre du Gynécologue • n° 355 octobre 2010 | 21
Résumé
On aurait pu imaginer que le transfert d’un embryon dans un utérus préparé permettrait une implantation quasi systé-
matique. Malheureusement, il n’en va pas de la sorte, et, depuis les débuts de l’assistance médicale à la procréation,
l’amélioration de l’implantation est au centre des recherches. De multiples éléments sont impliqués dans cet événement
pivot. La qualité de l’embryon transféré, la qualité de la muqueuse qui l’accueille et la qualité du transfert lui-même, geste
assez simple, rapide et pourtant crucial. D’autres éléments en amont ou en aval sont également concernés. Cependant,
ce sont ces trois sujets qui seront développés.
Mots-clés
Implantation
embryonnaire
Transfert d’embryons
Qualité endométriale
des PNB des candidats idéaux pour une évaluation
morphologique de la qualité des zygotes.
Plusieurs types de classification des zygotes ont été
proposés (1-3). La classification de Tesarik semble
particulièrement intéressante, elle montre une
relation entre le modèle morphologique du zygote,
l’arrêt ultérieur de développement de l’embryon et
les chances d’implantation de l’embryon.
Une étude préliminaire menée dans notre laboratoire
montre que les zygotes classés "normaux" selon
les critères de Tesarik ont 3 fois plus de chances de
s’implanter après transfert in utero que les zygotes
des autres classes (4).
◆Stratégies de transfert
Quelques études ont été menées au cours desquelles
les embryons étaient replacés au stade de zygote.
Le replacement a été fait soit dans la trompe par
le pavillon, c’est le (Zygote Intra-fallopian Transfer
[ZIFT])[5], méthode justifiée par l’hypothèse que
le transfert dans la trompe au stade zygote est
plus proche des conditions physiologiques, mais
la nécessité d’avoir recours à une cœlioscopie pour
placer les embryons représentait une contrainte
importante qui a amené à quasiment abandonner
cette technique.
Le replacement a également été réalisé dans l’utérus,
c’est le PROST (pronucleated stage transfer). Cette
technique n’est plus guère utilisée à l’heure actuelle.
Stades clivés
◆Clivage précoce à 24 heures
L’observation d’un clivage embryonnaire précoce (24
à 26 heures après l’insémination/injection) traduit
une bonne qualité embryonnaire se traduisant par
un meilleur taux d’obtention de blastocystes et
d’implantation (6).
◆Évaluation de la qualité
En ce qui concerne les embryons clivés 48 heures
après la mise en contact des gamètes, l’appréciation
de la qualité repose sur une approche morphologique
fondée sur deux critères : le nombre de blastomères
présents (idéalement entre 2 et 4) et la présence de
fragments cytoplasmiques.
Plusieurs classifications plus ou moins compliquées
ont été proposées ; la plus couramment utilisée
distingue 5 classes d’embryon (7) :
– classe A ou 1 : embryon présentant des blastomères
de taille égale sans fragments ;
– classe B ou 2 : embryon présentant des blasto-
mères de taille égale, présence d’une quantité peu
importante de fragments ;
– classe C ou 3 : embryon présentant des blastomères
de taille inégale, peu ou pas de fragments ;
– classe D ou 4 : embryon présentant des blasto-
mères de taille égale ou inégale, présence d’une
quantité importante de fragments ;
– classe E ou 5 : embryon présentant peu de blasto-
mères, fragmentation très importante ou complète.
Utilisée depuis de nombreuses années, cette classi-
fication ne permet qu’une estimation grossière de
la qualité embryonnaire. Les embryons ayant des
blastomères de taille égale et présentant peu ou pas
de fragmentation ont plus de chances de s’implanter
que les autres types d’embryons !
En ce qui concerne les embryons clivés 72 heures après
la mise en contact des gamètes, l’appréciation de la
qualité repose sur une double approche : l’appréciation
morphologique décrite ci-dessus et celle de la cinétique
du développement embryonnaire. Pour évaluer cette
cinétique, les embryons au stade zygote sont cultivés
de façon individuelle, identifiés et observés chaque jour.
Ainsi, la cinétique idéale de développement pour un
embryon est de passer de 2 pronoyaux à 18 heures à
2 à 4 blastomères à 48 heures et 6 à 8 blastomères à
72 heures. Cette observation répétée permet de repérer
les embryons ayant arrêté leur développement, et qui
ne seront donc pas transférés.
L’addition de ces deux paramètres d’évaluation de la
qualité embryonnaire, morphologie plus cinétique,
constitue une aide appréciable dans le choix des
embryons à transférer et a permis d’améliorer les
taux d’implantation embryonnaire (8).
L’éclosion embryonnaire assistée (assisted hatching),
c’est-à-dire la sortie de l’embryon au stade blastocyste
de sa zone pellucide, est un phénomène tout à fait
capital pour qu’il y ait implantation embryonnaire.
Plusieurs hypothèses ont été avancées pour tenter
d’expliquer les échecs répétés d’implantation chez
certains couples en AMP. Une explication pourrait être
une anomalie de l’éclosion due à un épaississement
de la zone pellucide de l’embryon cultivé in vitro.
Keywords
Embryos implantation
Embryos transfer
Endometrium quality
Références
bibliographiques
1. Payne D, Flaherty S, Barry M,
Matthews C. Preliminary observa-
tions on polar body extrusion and
pronuclear formation in human
oocytes using time-lapse video
cinematography. Hum Reprod
1997;12:532-41.
2. Scott L, Smith S. The successful
use of pronuclear embryos transfers
the day following oocyte retrieval.
Hum Reprod 1998;13:1003-13.
3. Tesarik J, Greco E. The probabi-
lity of abnormal preimplantation
development can be predicted
by a single static observation on
pronuclear stage morphology. Hum
Reprod 1999;14:1318-23.
4. Wittemer C, Bettahar-Lebugle
K, Ohl J, Rongières C, Nisand I,
Gerlinger P. Zygote evaluation: an
efficient tool for embryo selection.
Hum Reprod 2000;15:2591-7.
5. Devroey P, Staessen C, Camus M,
De Grauwe E, Wisanto A, Van Steir-
teghem A. Zygote intrafallopian
transfer as a successful treatment
for unexplained infertility. Fertil
Steril 1989;2:246-9.
6. Terriou P, Giorgetti C, Hans Z et
al. Comment améliorer nos résul-
tats en AMP ? La France est-elle en
retard ? Stratégie de transfert de
l'embryon unique : la place du choix
de l'embryon et de la congélation
embryonnaire. Gynecol Obstet
Fertil 2006;34:786-92.

22 | La Lettre du Gynécologue • n° 355 - octobre 2010
DOSSIER La conférence Jean Cohen et les JTA 2010 : les temps forts
Pour surmonter cette difficulté une technique dite
d'éclosion assistée a été proposée. Elle consiste à créer
une brèche dans la zone pellucide de l’embryon de 72
heures, juste avant le transfert in utero pour faciliter
l’éclosion ultérieure. La brèche peut être réalisée de
plusieurs manières : par micromanipulation (9), en
utilisant de l’acide tyrode (10), par l’action d’un rayon
laser (11) ou par une action enzymatique (12).
Un certain nombre d’études ont montré des résultats
et des indications contradictoires. Une première étude
prospective incluant 207 patientes montre que les résul-
tats sont similaires dans les deux groupes dès lors que
toutes les patientes sont réunies. En revanche, si on
les classe par âge, la technique de l'éclosion assistée
(hatching) serait nuisible chez les femmes de moins de
34 ans avec un taux de grossesses significativement
moins bon (15 % versus 35 % ; p < 0,05) [13]. Une étude
européenne multicentrique a voulu savoir si un traite-
ment antibiotique et immunosuppresseur par corti-
coïdes améliorerait les résultats après hatching comparé
au hatching sans traitement (14). Ce traitement serait
intéressant chez des patientes qui ont eu des échecs
répétés de grossesse après transfert de bonne qualité
(1,6 % sans traitement versus 10,7 % avec versus 17,1 %
des contrôles). Enfin, l’intérêt d’affiner la membrane
pellucide à l’aide du laser afin de faciliter l’éclosion avant
l’ICSI a été recherché. Les auteurs (15) ont comparé la
méthode classique de l’ICSI à ce qu’ils appellent l’ICSI
modifié par laser assisté. Sur 100 cycles et 1 016 ovocytes
(méta II) et en randomisant les ovocytes d’une même
patiente, ils ont trouvé un taux de dégénérescence moins
important dans le groupe avec laser alors que les taux
de fécondation et d’évolution embryonnaire étaient les
mêmes. En transférant 2 embryons appartenant à la
cohorte étudiée ou 1 embryon de chaque groupe (mixte)
ou encore 2 embryons contrôles, les taux de grossesses
cliniques et d’implantation à J3 sont supérieurs dans le
groupe avec laser seul ou mixte (47,4 % et 27,3 % laser
et 33,3 % et 17,5 % mixte versus 8,3 % et 9,1 % contrôle ;
p < 0,039). Les taux de grossesses et d’implantation ne
sont pas significativement différents dans la globalité
des transferts (J3 et J5) avec, cependant, une tendance
(42,4 % et 30,7 % laser et 41,3 % et 21,3 % mixte versus
23,8 % et 19,6 % contrôle) probablement liée au nombre
de l’effectif.
De très nombreuses études ont été réalisées pour tester
l’éclosion embryonnaire assistée par ces différentes
méthodes. Les résultats sont discutables et divergent
d’une étude à l’autre. La récente mise au point faite par
la Cochrane Database en 2009 (16) met en évidence
une légère augmentation des taux de grossesses mais
considère les résultats insuffisants pour pouvoir dire si
le hatching a véritablement un intérêt.
Stade blastocyste
L’embryon clivé placé dans un milieu approprié
peut poursuivre son développement jusqu’au stade
de blastocyste caractérisé par la présence d’une
cavité centrale, d’un bouton embryonnaire et d’une
couronne de cellules périphériques.
◆Évaluation de la qualité
En fonction de l’aspect morphologique des différents
éléments du blastocyste (taille de la cavité, nombre
de cellules constituant le bouton embryonnaire,
aspect festonné ou non des cellules périphériques),
plusieurs classifications de blastocystes ont été
proposées (17). Le blastocyste idéal doit présenter
une vaste cavité occupant plus de 50 % du volume
embryonnaire, les cellules périphériques doivent être
aplaties et festonnées, le bouton embryonnaire doit
être bien compact et présenter un nombre suffisant
de cellules. Enfin, la zone pellucide doit être amincie
et la taille globale de l’embryon augmentée.
◆Mode d’obtention du blastocyste
Depuis le début des années 1990, différents systèmes
de culture ont été proposés pour le développement
de l’embryon humain jusqu’au stade de blastocyste.
Les premiers succès ont été obtenus en utilisant
des systèmes de coculture au cours desquels les
embryons humains étaient cultivés sur un tapis de
cellules, celles-ci pouvant être de diverses origines
(18). Cela indique l’adaptabilité de l’embryon humain
à différentes conditions de culture. Mais malgré un bel
aspect morphologique, les blastocystes ne sont pas
égaux en capacité d’implantation, selon les conditions
de culture, d’où les résultats très variables observés
dans les nombreuses publications consacrées à ce
sujet.
Historiquement, les recherches sur l’embryon de
mammifères in vitro ont montré que les conditions
de culture qui favorisaient le clivage embryonnaire
n’autorisaient pas le développement du blastocyste
et vice versa. La mise au point de milieux séquentiels
acellulaires, plus sûrs que les cocultures, a généré
de grands espoirs qui, pour l’instant, ne se sont pas
encore concrétisés (19-22).
◆Intérêts et limites du transfert de blastocystes
Théoriquement, le transfert d’embryons au stade de
blastocyste présente plusieurs avantages :
– éviter la présence prématurée d’embryons clivés
dans la cavité utérine qui aurait des effets négatifs
sur l’implantation ;
– obtenir une meilleure synchronisation entre l’état
Références
bibliographiques
7. Veeck L. Atlas of the human
oocyte and early conceptus.
Williams & Wilkins editors, 1991.
8. Dawson K, Conaghan J, Ostera
G, Winston R, Hardy K. Delaying
transfer to the third day post-inse-
mination, to select non-arrested
embryos, increases development to
the fetal heart stage. Hum Reprod
1995;10:177-82.
9. Dokras A, Ross C, Gosden B,
Sargent I, Barlow D. Micromanipu-
lation of human embryos to assist
hatching. Fertil Steril 1994;61:514-
20.
10. Liu H, Cohen J, Alikani M, Noyes
N, Rosenwaks Z. Assisted hatching
facilitates earlier implantation.
Fertil Steril 1993;60:871-5.
11. Antinori S, Panci C, Selman
H. Zona thinning with the use of
laser: a new approach to assisted
hatching in humans. Hum Reprod
1996;11:590-4.
12. Lee D, Lee J, Yoon H, Lee H, Kim
M, Roh S. The supplementation of
culture medium with protease
improves the hatching rate of
mouse embryos. Hum Reprod
1997;12:2493-8.
13. Rufas-Sapir O, Stein A, Orvieto R
et al. Is assisted hatching beneficial
in patients with recurrent implan-
tation failures? Clin Exp Obstet
Gynecol 2004;31:110.
14. Primi MP, Senn A, Montag M et
al. A European multicentre prospec-
tive randomized study to assess the
use of assisted hatching with a diode
laser and the benefit of an immuno-
suppressive/antibiotic treatment in
different patient populations. Hum
Reprod 2004;19:2325-33.
15. Moser M, Ebner T, Sommer-
gruber M et al. Laser-assisted zona
pellucida thinning prior to routine
ICSI. Hum Reprod 2004;19:573-8.
16. Das S, Blake D, Farquhar C,
Seif MM. Assisted hatching on
assisted conception (IVF and ICSI).
Cochrane Database Syst Rev 2009;
(2):CD001894.
17. Leme Alves da Motta E, Alegretti
J, Baracat E, Olive D, Serafini P. High
implantation and pregnancy rates
with transfer of human blastocysts
developed in preimplantation stage
one and blastocyst media. Fertil
Steril 1998;70:659-63.
18. Ménézo Y, Hazout A, Dumont
M. Co-culture of embryos on Vero
cells and transfer of blastocysts in
humans. Hum Reprod 1992;7:101-6.
19. Tsirigotis M. Blastocyst stage
transfer: pittfalls and benefits. Too
soon to abandon current practice?
Hum Reprod 1998;13:3285-9.
20. Gardner D, Schoolcraft W. No
longer neglected: the human blas-
tocyst. Hum Reprod 1998;13:3289-
92.

La Lettre du Gynécologue • n° 355 octobre 2010 | 23
DOSSIER
de réceptivité de la muqueuse utérine et le stade
embryonnaire (fenêtre d’implantation) ;
– diminuer le taux de grossesses multiples en AMP
en diminuant le nombre d’embryons transférés ;
– sélectionner les embryons aptes à poursuivre leur
développement jusqu’au stade de blastocyste.
Le transfert d’embryons humains au stade de blasto-
cyste n’est ni un concept ni une technique nouvelle.
Réalisé par plusieurs équipes en routine par cocul-
ture depuis 1992, de bons résultats ont été obtenus,
en particulier chez des patientes dites "mauvaises
implanteuses", mais sans que l’on sache si le succès
était dû à une meilleure sélection embryonnaire ou
à un meilleur développement du fait de facteurs
produits par les cellules cocultivées ou du fait d’une
meilleure synchronisation utérus-embryon.
Le système des cocultures, en particulier hétéro-
logue, a été quasiment abandonné au profit des
milieux séquentiels.
Cependant, le transfert de blastocyste a aussi montré
ses limites : la plus importante étant le taux réduit
d’embryons clivés atteignant le stade blastocyste
(40 à 50 % maximum), ce qui représente une perte
importante d’embryons pour les couples.
E.G. Papanicolaou et al. (23), dans une méta-analyse
réalisée en 2008, montrent qu’il existe un meilleur
taux de grossesses à J5 lorsque l'on transfère le
même nombre d’embryons qu'à J3. La Cochrane
Database en 2007 (24) avait montré une amélio-
ration des taux de grossesses au stade blastocyste
avec, effectivement, un taux significativement plus
élevé d’annulation à J5 pour arrêt de développement
embryonnaire.
Une récente étude nantaise a établi un modèle
permettant de prédire la réduction du risque d’ab-
sence d’évolution de J3 à J5 en prenant en compte,
de façon indépendante, l’âge de la patiente, le taux
de fécondation, le nombre d’embryons à 6-8 cellules
à J3. Cette étude est à poursuivre si l’on veut pouvoir
améliorer les chances d’implantation par le biais de
la culture prolongée sans risquer d’annuler le cycle.
Préparation de l’endomètre
Qu’attend-t-on de l’endomètre au cours
d’une stimulation de l’ovulation ?
L’épaisseur endométriale semble être un critère
nécessaire, certes insuffisant pour juger de la capa-
cité d’implantation d’un embryon. Une épaisseur au
moins égale à 7 mm devrait être exigée au moment du
déclenchement (25). Dans une étude incluant 1 186
femmes infertiles, C. De Geyter et al. (26) comparent
l’épaisseur de la muqueuse utérine en fonction de la
réussite ou non du traitement (insémination intra-
utérine [IIU] ou FIV/ICSI). Les courbes sont stricte-
ment superposables avec une épaisseur moyenne de
la muqueuse autour de 10 mm au moment du déclen-
chement de l’ovulation. Quand ils regardent les taux
de grossesses en fonction de l’épaisseur endométriale,
il ne semble pas que le degré d’épaisseur endomé-
triale influence les résultats et cela quel que soit le
traitement. En stratifiant les patientes par rapport à
leur épaisseur endométriale, ils retrouvent des taux
bas seulement pour des muqueuses très fines en IIU
ou dans des protocoles courts en FIV. L’obtention de
grossesses avec des muqueuses inférieures à 7 mm,
voire à 4 mm, ne les incitent pas à recommander
une annulation des cycles ou une congélation des
embryons dans le but d’obtenir une muqueuse de
meilleure qualité sur un autre cycle. Il est à noter qu’ils
ont peu de patientes avec une muqueuse inférieure
à 8 mm (161 patientes < 8 mm contre 1 414 patientes
> 8 mm). A contrario, ils observent aussi moins de
grossesses pour des patientes aux muqueuses supé-
rieures à 11 mm, comme c’est classiquement décrit
dans la littérature. H.D. Tsai et al. (27) sur 110 couples
en IIU et F.I. Sharara et al. (28) sur 103 cycles en
FIV concluent que l’épaisseur endométriale n’est pas
prédictive de la réussite d’un cycle. En revanche, l’as-
pect endométrial est prédictif de l’obtention d’une
grossesse et de façon significative chez Sharara.
Donc l’aspect de l’endomètre paraît plus intéressant
que son épaisseur. La description de sa transforma-
tion au cours de la stimulation de l’ovulation (29-31)
définit un aspect en triple couche (ou grain de café)
idéal au moment du déclenchement. Un aspect
hyperéchogène au moment du déclenchement
serait péjoratif. Les nombreuses études retrouvent
à peu près ces résultats. R. Fanchin et al. (32) ont
été plus loin, en montrant sur 121 femmes traitées
que la précocité de l’échogénicité de l’endomètre est
délétère et diminue considérablement les taux de
grossesses. L’étude de l’échogénicité a été réalisée
de façon objective par un système de digitalisation
de l’image et du calcul des gris sur la plus épaisse
surface de l’endomètre. Il ne s’agit donc pas, comme
la plupart des études, de cotation à l’œil nu.
Six groupes ont été ainsi définis (≤ 30 % d’hyper-
échogénicité, 31-40 %, 41-50 %, 51-60 %, 61-70 %
et > 70 %). L’épaisseur endométriale dans les six
groupes n’étaient pas significativement différente
(10,0 ± 0,1 mm). Les taux de grossesses cliniques
sont respectivement de 59 %, 57 %, 35 %, 20 %,
16 % et 11 % (p < 0,001). Les auteurs concluent que
Références
bibliographiques
21. Desai N. The road to blas-
tocyst transfer. Hum Reprod
1998;13:3292-4.
22. Quinn P. Blastocyst stage
transfer: pittfalls and benefits.
Some argument on the pro side.
Hum Reprod 1998;13:3294-5.
23. Papanikolaou EG, Kolibia-
nakis EM, Tournaye H et al. Live
birth rates after transfer of equal
number of blastocysts or cleavage-
stage embryos in IVF. A systematic
review and meta-analysis. Hum
Reprod 2008;23:91-9.
24. Blake DA, Farquhar CM,
Johnson N, Proctor M. Cleavage
stage versus blastocyst stage
embryo transfer in assisted concep-
tion. Cochrane Database Syst Rev
2007;(4):CD002118.
25. Al-Ghamdi A, Coskun S,
Al-Hassan S, Al-Rejjal R, Awartani
K. The correlation between endo-
metrial thickness and outcome of
in vitro fertilization and embryo
transfer (IVF-ET) outcome. Reprod
Biol Endocrinol 2008;2;6:37.
26. De Geyter C, Schmitter M, De
Geyter M, Nieschlag E, Holzgreve
W, Schneider HPG. Prospective
evaluation of the ultrasound appea-
race of the endometrium in a cohort
of 1 186 infertile women Fertil Steril
2000;73:106-13.
27. Tsai HD, Chang CC, Hsieh YY,
lee CC, Lo HY. Artificial insemi-
nation. Role of endometrial thic-
kness and pattern, of pattern of
vascular impedance of the spiral
and uterine arteries, and of the
dominant follicle. J Reprod Med
2000;4:195-200.
28. Sharara FI, Lim J, McClamrock
HD. Endometrial pattern on the day
of oocyte retrieval is mors predici-
tive of implantation success than
the pattern or thickness on the
day of hCG administration. J Assist
Reprod Genet 1999;16:523-8.
29. Gonen Y, Casper RF. Prediction
of implantation by the sonographic
appearance of endometrium during
controlled ovarian stimulation for in
vitro fertilization (IVF). J In Vitro Fert
Embryo Transfer 1990;7:146-52.
30. Bustillo M, Krysa LW, Coulam
CB. Uterine receptivity in an oocyte
donation programme. Hum Reprod
1995;10:442-5.
31. Detti L, Yelian FD, Kruger ML,
Diamond MP, Puscheck EE. Endo-
metrial thickness dynamics and
morphologic characteristics during
pituitary downregulation with anta-
gonists in assisted reproductive
technology cycles. J Ultrasound
Med 2008;27:1591-6.

24 | La Lettre du Gynécologue • n° 355 - octobre 2010
DOSSIER La conférence Jean Cohen et les JTA 2010 : les temps forts
la précocité de différentiation de l’endomètre est
délétère pour l’implantation. Ils préconisent soit
une congélation des embryons, pour un transfert au
cours d’un cycle mieux préparé, soit un traitement
en fin de phase folliculaire par un antiprogestatif
afin de retarder la transformation endométriale sous
l’action de la progestérone.
Il existerait une croissance propre à chaque patiente
qui se révélerait de traitement en traitement (33).
C’est probablement par ces facteurs intrinsèques
qu’une amélioration individuelle de la préparation
utérine serait envisageable. Quand bien même, une
belle muqueuse est nécessaire, elle n'est pas suffisante
à l’implantation, des facteurs locaux non maitrisés
aujourd’hui sont en jeu (cytokines, facteurs de crois-
sance…). Dans le cadre des transferts des embryons
congelés, les traitements substitutifs se révèlent effi-
caces. À l’instar du don d’ovocytes, la préparation par
estrogène naturel per os et progestérone micronisée
est simple d’utilisation et permet des résultats excel-
lents en termes de taux de grossesses. Dans un étude
randomisée (34), l’apport d’agoniste du GnRH, chez
des patientes qui ont encore des cycles, semblait un
atout majeur dans l’amélioration des résultats en
évitant des lutéinisations prématurées. L. Dessolle
et al. (35), dans une étude rétrospective réalisée en
2009, ne retrouvent pas un avantage à ajouter des
agnistes de la GnRH. Dans la Cochrane Database de
2008 (36) comparant le cycle substitué aux cycles
naturel et stimulé, les auteurs ne retrouvent pas de
réelles améliorations et pensent que les études sont
insuffisantes pour conclure.
Qualité du transfert
Le soin apporté à la qualité du transfert joue un rôle
important dans l’augmentation des taux de grossesses
en AMP et depuis peu retrouve une place qui avait
été négligée jusque-là. Cette qualité tient compte à
la fois de l’expérience de l’expérimentateur (37, 38),
du degré de difficulté du passage du col utérin, du lieu
et du temps mis pour le transfert des embryons. Le
choix du cathéter, en particulier d’un cathéter souple,
améliore également les résultats en évitant de blesser
la muqueuse utérine, mais on peut discuter ce concept
dès lors que l’on transfère sous échographie (39). La
présence de sang sur le cathéter, dehors ou dedans,
diminue les taux de grossesses. Il est difficile de savoir
si ce sang vient du col ou de l’endomètre, et les trau-
matismes du col sont les plus communs. Le transfert
embryonnaire sous échographie avec une vessie semi
pleine permettrait, selon de multiples études, d’amé-
liorer les taux de grossesses en favorisant un passage
du col facilité par le trajet visualisé (40).
L’importance de la profondeur du replacement des
embryons a été étudiée par une équipe espagnole sur
une étude prospective randomisée. Les taux d’implan-
tation étaient supérieurs quand le transfert s’effectue
entre au moins 10 mm du fond et ne dépasse pas 20
mm. Ces résultats confortent le fait que la visualisa-
tion de l’arrivée du cathéter dans l’utérus, ainsi que
la maîtrise de la profondeur du dépôt des embryons
améliorent les résultats (41).
Conclusion
Dans l’état actuel de nos connaissances, chaque
optimisation de nos techniques apporte un plus
en taux d’implantation, que ce soit par le choix de
l’embryon, la qualité du transfert ou le moment
idéal du transfert. La protéomique étudiée, autant
du côté endométriale que du côté embryonnaire,
semble être très prometteuse pour déterminer la
capacité d’implantation d’un embryon comme la
réceptivité endométriale. Si les techniques sont
encore complexes et coûteuses, elles devraient, dans
les années à venir, changer radicalement les taux de
réussite en AMP et peut-être même la procréation
dans sa globalité. ■
Références
bibliographiques
32. Fanchin R, Righini C, Ayoubi JM, Olivennes F, de Ziegler D,
Frydman R. New look at endometrial echogenicity: objective
computer-assisted measurements predicts endometrial
receptivity in in vitro fertilization-embryo transfer. Fertil
Steril 2000;74:274-81.
33. Scioscia M, Lamanna G, Lorusso F, Serrati G, Selvaggi
LE, Depalo R. Characterization of endometrial growth in
proliferative and early luteal phase in IVF cycles. Reprod
Biomed Online 2009;18:73-8.
34. El-Toukhy T, Taylor A, Khalaf Y et al. Pituitary suppres-
sion in ultrasound-monitored frozen embryo replacement
cycles. A randomised study. Hum Reprod 2004;19(4):874-9.
35. Dessolle L, Daraï E, Cornet D et al. Determinants of
pregnancy rate in the donor oocyte model: a multivariate
analysis of 450 frozen-thawed embryo transfers. Hum
Reprod 2009;24:3082-9.
36. Ghobara T, Vandekerckhove P. Cycle regimens for
frozen-thawed embryo transfer. Cochrane Database Syst
Rev 2008;(1):CD003414.
37. Dessolle L, Fréour T, Barrière P et al. A cycle-based model
to predict blastocyst transfer cancellation. Hum Reprod
2010;25(3):598-604.
38. Dessolle L, Fréour T, Barrière P et al. How soon can I be
proficient in embryo transfer? Lessons from the cumula-
tive summation test for learning curve (LC-CUSUM). Hum
Reprod 2010;25(2):380-6.
39. Aboulfotouh I, Abou-Setta AM, Khattab A, Mohsen IA,
Askalani A, El-Din RE. Firm versus soft embryo transfer cathe-
ters under ultrasound guidance: does catheter choice really
influence the pregnancy rates? Fertil Steril 2008;89:1261-2.
40. Abou-Setta AM, Mansour RT, Al-Inany HG, Aboulghar
MM, Aboulghar MA, Serour GI. Among women undergoing
embryo transfer, is the probability of pregnancy and live
birth improved with ultrasound guidance over clinical touch
alone? A systemic review and meta-analysis of prospective
randomized trials. Fertil Steril 2007;88:333-41.
41. Tiras B, Polat M, Korucuoglu U, Zeyneloglu HB,
Yarali H. Impact of embryo replacement depth on in vitro
fertilization and embryo transfer outcomes. Fertil Steril
2009;94(4):1341-5.
1
/
5
100%