Contraception et PMA

III – Prendre en charge sa vie sexuelle (de façon conjointe et responsable)
A – Contrôles hormonaux des fonctions de reproduction
doc bilan cycle femme doc bilan régulation sexuelle chez l'homme
Rappel
TD régulation par le CHH
Le cycle ovarien est contrôlé par le complexe hypothalamo-hypophysaire (CHH) :
la GnRH, sécrétée par l'hypothalamus, induit la libération d’hormones
hypophysaires, FSH et LH, qui stimulent l’ovaire.
Les hormones ovariennes influencent en retour le CHH : une concentration
moyenne d’œstrogène freine la sécrétion de FSH/LH (rétrocontrôle négatif) ; une
concentration élevée d’œstrogène, produite par le follicule mûr, déclenche un
« pic » de LH, responsable de l’ovulation (rétrocontrôle positif).
Chez l'homme le rétrocontrôle de la testostérone sur le CHH est négatif en
permanence.
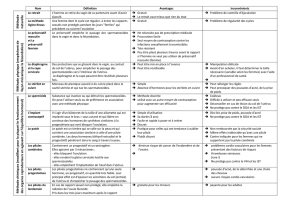
B – La maîtrise de la procréation
1 – La contraception
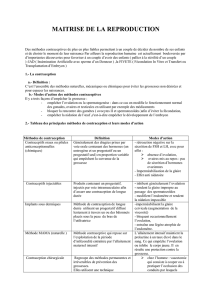
α – La contraception hormonale
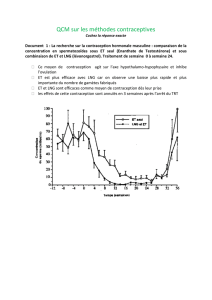
La pilule combinée (contraception régulière) contient des œstrogènes et un
progestatif de synthèse, qui inhibent le CHH par rétrocontrôle négatif, empêchant
ainsi l’ovulation. Prise pendant 3 semaines à partir du 1er jour des règles, arrêt la 4ème semaine → règles.
(pgxmL
-1
)
oestradiol
progestérone
(ngxmL
-1
)
10
20
30
0 8 16 24 32 40 48 56 64 J
200
100
0
oestradiol
progestérone
prise quotidienne d’une pilule normodosée
même pilule
LH
FSH
(mUIxmL
-1
)
20
40
60
0 8 16 24 32 40 48 56 64 J
LH
FSH
règles règles règles

La micropilule contient un progestatif qui modifie les propriétés de l’utérus (motilité de la paroi
utérine et perméabilité de la glaire cervicale) afin de gêner la progression des spermatozoïdes.
La micropilule doit être prise à la même heure 365jour/an (retard max 3h)
Spermatozoïde emprisonné dans la glaire cervicale →
La contraception d’urgence ou pilule du lendemain, qui doit rester exceptionnelle, utilise un
analogue de la progestérone, le lévonorgestrel, dont le mode d'action est incomplètement connu.
Il peut, au niveau de l’ovaire, bloquer ou retarder l'ovulation et, au niveau de l’utérus, modifier
l'endomètre le rendant impropre à la nidation (il agit donc avant l'implantation de l'œuf).
L'implant contraceptif est un bâtonnet de 4cm de long et 2mm de large, inséré sous la peau sous
anesthésie locale. Il délivre un progestatif de synthèse pendant 3 ans qui bloque l'ovulation,
épaissit la glaire cervicale et amincit l'endomètre.
← Le patch contraceptif se colle sur la peau une fois par semaine
pendant 3 semaines, arrêt la 4ème semaine. Même mode d'action que la
pilule.
L'anneau vaginal se place dans le vagin et est laissé en place pendant 3
semaines, Retiré la 4ème semaine → règles. Il libère un œstrogène et un
progestatif en quantité plus faible que les pilules (→ moins d'effets
secondaires). En outre il peut être laissé dans le vagin pendant 35 jours.
L’IVG médicamenteuse utilise un anti-progestatif, le RU486, qui induit le rejet de l’embryon par l’utérus. Il s'agit ici non d'un
contraceptif mais d'un contragestatif ou (contragestif)
β – Les procédés mécaniques
Le stérilet ou DIU (dispositif intra-utérin) est placé dans l'utérus par un
médecin et peut être gardé pendant 4 à 10ans ou retiré dès que la femme le
désire. Le stérilet empêche la nidation de l'embryon. Il existe des stérilets
au cuivre (inhibiteur de la mobilité des sprmatozoïdes) et des stérilets
hormonaux qui délivrent une petite quantité de progestatif de synthèse
pendant 5 ans qui rend la glaire cervicale infranchissable aux
spermatozoïdes.
Le diaphragme et la cape vaginale se placent sur le col de l'utérus et ferment ainsi le passage au spermatozoïdes. Ils peuvent
s'employer avec des spermicides.
Les préservatifs masculin et féminin sont les seuls moyens de contraception qui protègent des infections sexuellement
transmissibles (IST) dont le SIDA.

2 – La procréation médicalement assistée (PMA)
L’infertilité ou la stérilité sont généralement dues, chez l’homme, à la qualité du sperme ou à des anomalies des voies
génitales, chez la femme, à des troubles de l’ovulation ou à des anomalies des voies génitales (ex. obstruction des trompes,
suite à IST)
Les techniques de PMA permettent d’améliorer la fertilité quand celle-ci est insuffisante (induction artificielle de
l’ovulation, insémination intra-utérine …) et à contrer certaines infertilités (IA, ICSI, FIV, TE).
α – L'insémination artificielle (IA)
Les spermatozoïdes n’acquièrent leur pouvoir fécondant qu’après la traversée de la glaire cervicale par des processus
que l’on appelle capacitation. Si la stérilité est due à la glaire cervicale (stérilité cervicale), l’insémination artificielle intra-
utérine avec sperme du conjoint (IAC) consiste à injecter des spermatozoïdes "préparés" dans la cavité utérine, le jour de
l’ovulation. Le sperme est préparé au laboratoire (pour reproduire l’action de la glaire cervicale) et les spermatozoïdes
"sélectionnés" sont injectés dans l’utérus. L'IAC s'accompagne d'une stimulation des ovaires qui permet de maîtriser et
d’améliorer l’ovulation.
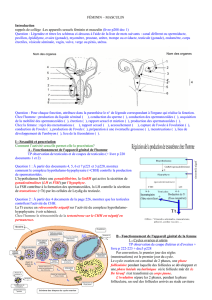
β – La fécondation in-vitro et transfert d'embryon (FIVETE)
La fécondation extra-corporelle ou
Fécondation In Vitro (FIV) consiste à reproduire au
laboratoire ce qui se passe naturellement dans les
trompes : la fécondation et les premiers stades
embryonnaires.
La stimulation des ovaires va permettre le
développement de plusieurs follicules. La ponction
de ces follicules, faite juste avant l'ovulation permet
le recueil de plusieurs ovocytes
Ces ovocytes prélevés (ponction) sont mis en contact
dans une boîte de culture avec les spermatozoïdes.
Au bout de 48 heures, des embryons à 2 ou 4
cellules peuvent être obtenus. Ils sont alors replacés
dans l’utérus (transfert) où ils pourront effectuer leur
nidation. Il s'agit donc d'une FIVETE.
Cette technique permet de court-circuiter les trompes
(stérilités tubaires) et de rapprocher les
spermatozoïdes des ovocytes (stérilités masculines).
γ – L'injection intracytoplasmique de spermatozoïde (ICSI)
Si le pouvoir fécondant des spermatozoïdes est faible ou s'ils sont
trop peu nombreux ou trop peu mobiles ou encore s'ils ne reconnaissent pas
ou mal l'ovocyte, on peut pratiquer une ICSI. On prélève des
spermatozoïdes dans l'épididyme ou à partir d'une biopsie de testicule et on
les injecte directement dans le cytoplasme de l'ovocyte.
Sources des schémas et des photos : Labo SVT du Lycée J.Moulin ou www.choisirsacontraception.fr ou www.wikipedia.fr ou www.svt.ac-dijon.fr/schemasvt/
Micro-injection
(ICSI) si nécessaire
Ovaire contenant
des follicules mûrs
Obstruction tubaire
1
/
3
100%