Mécanismes cellulaires de l`automatisme cardiaque : bilan

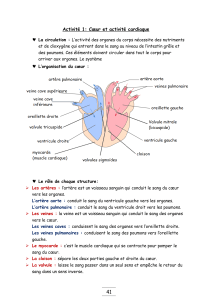
La circulation
I. Introduction

cœur
gauche
cœur
droit
poumons
muscles
reins
cerveau
tube
digestif
autres
OG
VGOG
VG
La circulation du sang est assurée par 2 cœurs disposés en série

Les deux cœurs sont accolés et
fonctionnent de façon synchronisée
grande circulation
petite circulation
4 veines pulmonaires
2 artères
pulmonaires
poumons
artère aorte
2 veines
caves
organes

Les deux ventricules sont de puissance
différente
ventricule
gauche
ventricule
droit
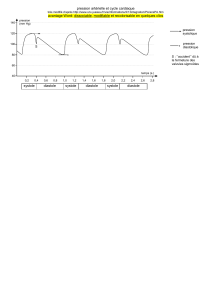
diastole systole

La dépolarisation des cellules qui provoque
la systole
, la phase
de contraction.
La repolarisation des cellules qui entraîne
la diastole, la
phase de relâchement qui permet le remplissage sanguin des
cavités auriculaires et ventriculaires.
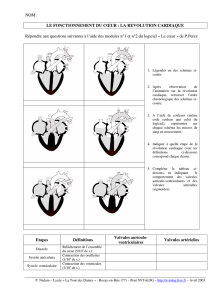
Le cycle cardiaque
Pour fonctionner comme une pompe, le cœur doit répété
successivement 2 phases:
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%