***********e***\2************************** ***1***1***2***2***2***2

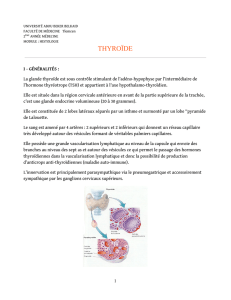
La glande thyroïde

I - Généralités
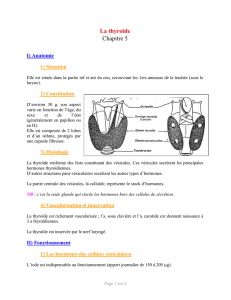
18 g homme 15 g femme
2 lobes latéraux (5cm h, 4 cm l, 3 cm e) et un
isthme
Région cervicale antérieure en avt de
la partie sup de la trachée
Lobe
pyramidal

I - Généralités
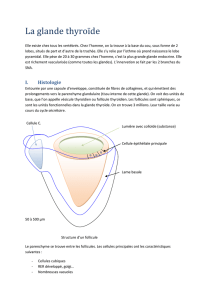
Capsule périphérique conjonctive qui émet des septa fibreux qui cloisonnent
l’organe en lobules

I - Généralités
Dualité hormonale :
-Hormones thyroïdiennes
T3 (Tri-iodothyronine) et T4 (Thyroxine) ++++
(dérivés iodés de la tyrosine)
Régulation du métabolisme énergétique
Développement du SNC
-Thyrocalcitonine ou calcitonine
Régulation du métabolisme phospho-calcique
Hypocalcémiante

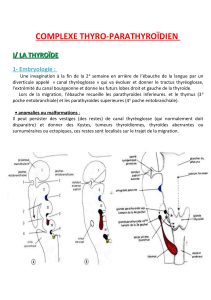
II –Embryogénèse
2 ébauches d’origine embryologique différente
3ième Semaine 7ième Semaine
Ebauche médiane++ : nait à la base de la langue au niveau du pharynx primitif sous la forme
d’un diverticule dont l’extrémité prolifère et donne une ébauche bilobée médiane qui descend
dans le mésenchyme entourant l’intestin antérieur
Reste en connexion avec le pharynx par le canal thyréoglosse qui disparaît (5ième semaine)
En situation définitive en avant de la trachée à la 7ième Semaine
Fonctionnelle à la fin du 3ième mois (stimulus?)
TSH n’est détectée qu’à partir de la 13ième semaine
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%