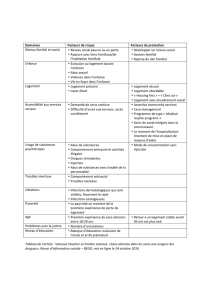
Comorbidité Psychiatrique

Comorbidité Psychiatrique et
Addiction
Journée de formation des 3 frontières :
Maternité et Addictions
30 septembre –1er octobre 2005
Dr Laurent MICHEL - Centre de Traitement des Addictions –Limeil Brévannes

Plan
Epidémiologie
–En population générale
–En populations traitées
–En populations spécifiques
Limites de l’évaluation des troubles comorbides
Interprétation de la comorbidité
Comorbidité et évolution des troubles
Conséquences thérapeutiques

Epidémiologie
En population générale
–2 enquêtes nationales majeures
Epidemiologic catchement area (1990 - nimh –20 291 individus)
National comorbidity survey (1994 –Kessler –8 091 individus)
–ECA
22.5% des américains victimes de troubles psy « lifetime »
–Parmi eux, 15% ont également un problème de drogue
–Les diagnostics les plus concernés étant
•Schizophrénie
•Troubles bipolaires
•Personnalité antisociale
6.1% des américains confrontés à un problème de drogues (hors alcool)
–Parmi eux, 53% ont aussi des troubles psy

En population générale (suite)
–NCS
Prévalence abus/dépendance de drogues chez des patients
présentant des troubles psychiques récents
0
2
4
6
8
10
12
14
16
troubles de
l'humeur syndromes
maniaques troubles
anxieux troubles
panique SPT
abus
dépendance

En population générale (suite)
–NCS
Prévalence de comorbidités psychiatriques au cours des 12
derniers mois chez des patients abuseurs/dépendants de
drogues
0
10
20
30
40
50
60
70
80
90
100
tous troubles
confondus troubles de
l'humeur troubles anxieux
abus
dépendance
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%