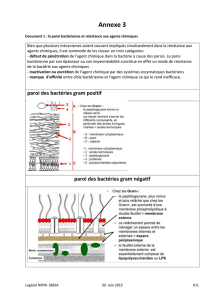
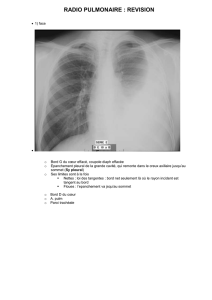
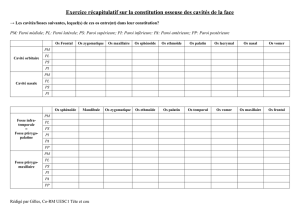
Echographie pleuropulmonaire au cours de la ventilation

Echographie pleuro-
pulmonaire au cours de la
ventilation mécanique en
réanimation
Annelise RAILLON
Saint Etienne DESC Réanimation Médicale
Séminaire LYON 2010

Introduction
•Poumon: évaluation précise
indispensable
•TDM thoracique: technique de référence
mais ! Aux risques et conséquences
•Radio thorax: simple mais imprécise,
rentabilité diagnostique de la RT
quotidienne faible
» Molgaard, Acta Anesthesiol Scand, 2005
• Place de l’échographie?

Principes
• Différence d’impédance acoustique élevée
air/eau
• Air monte et l’eau descend
•Analyse part de la ligne pleurale et
• Basée sur l’évaluation des artéfacts
•Analyse dynamique

Matériels
•Sonde convexe ±linéaire
•5 MHz (4-7.5 MHz)
•Doppler non nécessaire
•Nettoyage/désinfection
» Bouhemad and al, Crit Care Med, 2007

Méthodes
•Abord intercostal direct
• Niveaux d’exploration 1+2+3
•Évaluation systématique
•Individualiser la plèvre et le diaphragme
(et le foie)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%