Loi Leonetti - ce qu`elle a change

Bases éthiques et légales
de la limitation
et arrêt de traitement
en période périnatale
Réflexion sur l’accompagnement et les soins palliatifs de l’anténatal au postnatal
1

Nouveau-né
= patient à qui nous devons
des soins adaptés et proportionnés
Conditions d’existence présentes et futures
pour permettre
une vie relationnelle et sociale
« acceptable »
«qualité de vie »
Avant la Loi Leonetti
Avis FNGEN / CCNE pour la néonatologie (2000)
1.Discussion
2.Information
3.Décision
Limiter des traitements
Arrêter des traitements
Arrêts de vie
»L’éventualité d'un arrêt médicalisé de vie
peut être parfois envisagée » (CCNE / FNGEN, 2000)
2

Decision
Expressed as %
Italy
Spain
France
Germany
Netherlands
UK
Sweden
To
withhold
intensive
care
36
86
73
75
93
91
80
To
administer
drugs
with the
purpose of
ending
life
..
..
86
..
45
..
..
Cuttini M.(2000), End of life decisions, Lancet 355,2112-8.
Etude EURONIC, 2000
3

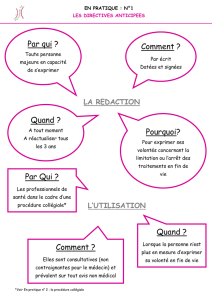
Loi LEONETTI - 2005
Article 1er:
Quand les traitements apparaissent :
- inutiles, disproportionnés ou
-n’ayant d’autre effet que le seul maintien artificiel de
la vie,
ils peuvent être suspendus
ou ne pas être entrepris.
Ce que l’on veut éviter :
•Obstination déraisonnable
•Traitement disproportionné
Le cadre légal
4

« Dans ces cas le médecin sauvegarde la dignité du mourant et assure la
qualité de sa fin de vie selon les soins visés à l’article L.1110-10 »
Article 37, Code de Déontologie «En toutes circonstances, le médecin doit
s’efforcer de soulager les souffrances de son malade, l’assister moralement et
éviter toute obstination déraisonnable dans les investigations ou la
thérapeutique».
•Soulager les souffrances
•Respecter la dignité
•Assurer la qualité de la fin de vie
… Pour le nouveau-né aussi !
Soins Palliatifs et d’Accompagnements
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%