Facteurs de risque cardio-vasculaires

FACTEURS DE RISQUE
CARDIOVASCULAIRE
ET
TARV
Dr BARANSAKA Elysée

INTRODUCTION
• Depuis l’avènement des multithérapies anti-rétrovirales, la morbi-
mortalité des patients atteints du VIH a diminué de facon
spectaculaire dans les pays occidentaux.
•Parallèlement des complications métaboliques secondaires au ttt
anti-rétroviral apparaissent, pouvant accélérer l’athérosclérose et
favoriser les événements coronariens aigus(Idm et angor instable)
•Avant 1996, la prise en compte du risque cardio-vasculaire ne faisait
pas partie des priorités dans le suivi des PVVIHs
•Trois classes thérapeutiques, IP, INTI,et INNTI perturbent le
métabolisme lipidique mais avec un effet très différent selon les
classes et variable, à l’intérieur des classes, selon les molécules.

Introduction
•Les altérations métaboliques résultent principalement de 2 facteurs:
- le ttt ARV: qui agit sur le métabolisme lipidique hépatique
- et la lipodystrophie, srt par le biais de la composante
hypertrophie du tissu adipeux viscéral
Parmi les autres facteurs impliqués:
-Le VIH lui-memedes anomalies lipidiques
-Les facteurs individuels de susceptibilité au diabète et aux
dyslipidémies, ce qui va majorer le risque et la sévérité des
altérations métaboliques.

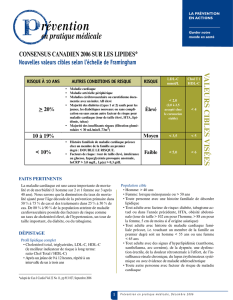
LES FRCV
•FR modifiables:
-Cholestérol total et LDL > 2,2 et 1,3 g/l
- Cholestérol - HDL < 0,35g/l ou 0,9 mmol/l
- HTA( TA>140/90)
- Tabagisme en cours
- Diabète
- Sédentarité
- Surpoids: IMC > 25
=L’addition de plusieurs facteurs de risque expose le patient à un
risque exponentiel de survenue d’accident CV d’origine
athéromateuse.

Prévalence des troubles
métaboliques
* La mise s/s tt par INTI seuls peut donner une dyslipidémie
généralement modérée, srt hyper-TG et dépendante des molécules
individuels:
-la d4T : plus svt impliquée:
- Névirapine: modifie les paramètres lipidiques(augmentat
HDL)
- EFZ: augmente HDL
- les autres INTI, dont le Ténofovir, ne semblent pas induire de
dyslipidémie.
•Les anomalies les plus sévères et les plus fréquentes ont été
rapportées après l’introduction des IP avec des élévations nette :
- des TG, du Cholestérol total, du LDL-C
- alors que le HDL-C est peu modifié.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%