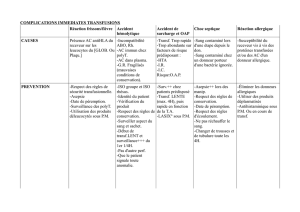
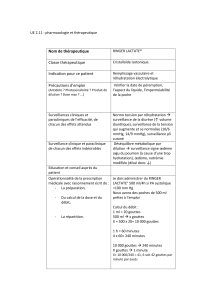
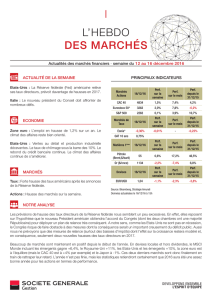
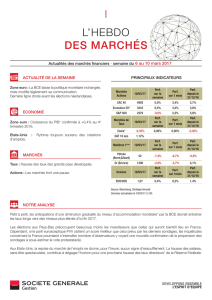
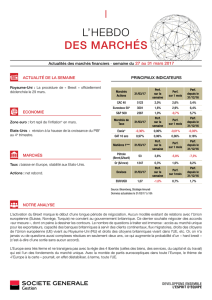
Les méningites bactériennes : synthèse des - Infectio

Epidémiologie
Incidence générale annuelle:
2.23/100.000 hbts soit 1400
cas/an en France
Mortalité: 20%
Séquelles: 30%
Consensus méningite 2008

Clinique
Paraclinique
Prise en
charge
Antibiothérapie
Adjuvants
Suivi

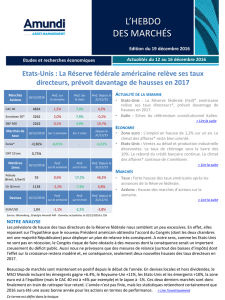
Clinique
La triade « fièvre, raideur de nuque, et
altération de la conscience »
sensibilité de 45% pour le diagnostic de MB
communautaire
60% pour le Pneumocoque
95% des patients ont >2 signes parmi:
Céphalées
Fièvre
Raideur de nuque
Altération de la conscience
Consensus méningite 2008

Clinique
Paraclinique
Prise en
charge
Antibiothérapie
Adjuvants
Suivi
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%