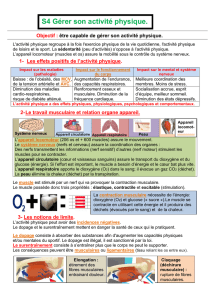
Détection en surface

Manifestations
neuromusculaires
des soins intensifs
Mise au point
Wang FC

Neuromuscular Manifestations
of Critical Illness
INVITED REVIEW
Charles F. BOLTON. Muscle Nerve 32: 140-163, 2005

NEUROGRAPHIE SENSITIVE
•Fibres proprioceptives Ia
•Stimulation nerveuse percutanée
•Détection en surface du potentiel de nerf
•Latence sensitive
Vitesse de conduction sensitive (d : latence)
Amplitude du potentiel sensitif évoqué
-nombre d’axone (> 12 jours)
•Nerf médian
•Nerf ulnaire
•Nerf radial
•Nerf péronier superficiel
•Nerf sural
d
Latence

NEUROGRAPHIE SENSITIVE
Branche terminale
sensitive du nerf
radial

0
NEUROGRAPHIE MOTRICE
•Unité motrice (UM)
•Stimulation nerveuse percutanée
•Détection en surface du potentiel musculaire
•Latence distale motrice
Vitesse de conduction motrice (D : latence)
Amplitude de la réponse motrice évoquée
-nombre d’axone et d’UM (> 9 jours)
- transmission neuromusculaire
- nombre et taille des fibres musculaires
Durée de la réponse motrice évoquée
•Nerf médian
•Nerf ulnaire
•Nerf péronier
•Nerf tibial
•Nerf phrénique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%