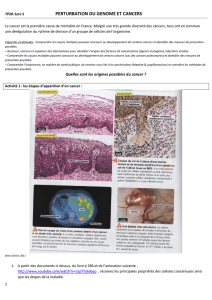
Le protocole d`étude - sante-securite-paca

LEUCEMIES AIGUËS ET
EXPOSITION(S) PROFESSIONNELLE(S)
A DES AGENTS TOXIQUES
Investigateur et coordonnateur principal : Dr François EISINGER

SOMMAIRE
I. CONTEXTE GÉNÉRAL DE L'ÉTUDE.................................................................................................4
1. Physiopathogénie générale .................................................................................................. 4
2. Epidémiologie des leucémies aiguës..................................................................................... 6
2.1. Incidence.................................................................................................................6
2.2. Mortalité...................................................................................................................7
2.3. Facteurs de risque des leucémies aiguës ...................................................................7
II. OBJECTIF DU PROJET .............................................................................................................13
III. HYPOTHÈSES ET/OU PROBLÈMES AUXQUELS LE PROJET SOUHAITE RÉPONDRE...........................15
IV. ETAT DE L'ART EN FRANCE ET À L'ÉTRANGER...........................................................................16
1. La “ traçabilité ” des cancers héréditaires .............................................................................17
2. Le cas de la “ traçabilité ” des agents toxiques en présence de cancers (en dehors des
hémopathies malignes)............................................................................................................18
3. Le cas de la “ traçabilité ” des agents toxiques en présence d’hémopathies malignes...............19
V. POSITIONNEMENT DES ÉQUIPES ET FAISABILITÉ.........................................................................20
1. Compétence analytique ......................................................................................................20
2. Concernant la capacité à mettre en évidence au sein d’une tumeur des caractéristiques histo-
moléculaires évoquant une forme “ étiologique ” particulière : ...................................................... 20
VI. POPULATION DE L’ÉTUDE.......................................................................................................21
VII. MÉTHODE D’INVESTIGATION ..................................................................................................21
VIII. DONNÉES NOMINATIVES.......................................................................................................22
1. Nature et origine des données nominatives ...........................................................................22
2. Justification du recours aux données nominatives..................................................................23
IX. MÉTHODE D’ORGANISATION...................................................................................................23

X. MÉTHODE STATISTIQUE..........................................................................................................24
1. Nombre de sujets de l’étude................................................................................................24
2. Analyse statistique.............................................................................................................25
XI. RENSEIGNEMENTS ADMINISTRATIFS ........................................................................................26
1. Promoteur .........................................................................................................................26
2. Laboratoire d'exécution.......................................................................................................26
3. Comité de pilotage et comité de surveillance.........................................................................26
4. Equipes participantes .........................................................................................................27
3. Calendrier de l’étude...........................................................................................................27
RÉFÉRENCES..............................................................................................................................29
ANNEXE 1 : LETTRE D’INFORMATION................................................................................................I
ANNEXE 2 : CONSENTEMENT.........................................................................................................II
ANNEXE 3 : QUESTIONNAIRE SIMPLIFIÉ D’EXPOSITIONS À DES AGENTS TOXIQUES..............................III
ANNEXE 4 : QUESTIONNAIRE SIMPLIFIÉ D’HISTOIRE FAMILIALE..........................................................V
ANNEXE 5 : QUESTIONNAIRE DÉTAILLÉ D’EXPOSITIONS À DES AGENTS TOXIQUES..............................VI
FIGURES ...................................................................................................................................XX

4
Les cancers liés à une exposition professionnelle représenteraient en France entre
2 et 8 % des cas incidents [1] soit entre 4 000 et 16 000 cas annuels. En regard, en
1997 seulement 409 cancers professionnels ont été reconnus en maladie
professionnelle [2]. L’identification des formes professionnelles des cancers apparaît
donc comme un enjeu médical et social très important.
I. Contexte général de l'étude
1. Physiopathogénie générale
Les cancers résultent de l’accumulation dans une cellule de dysfonctions, le plus
souvent irréversibles, transmises aux cellules filles. Ces dysfonctions génétiques
(mutations) ou épigénétiques (méthylation par exemple) sont soit acquises au cours de
la vie (altérations somatiques) soit héritées (mutations germinales ou constitutionnelles).
Le cancer est une maladie que l’on peut qualifier de pluri-factorielle, pluri-étape et pluri-
cheminenement [3] (cf. figure 1).
• Pluri-factorielle car de très nombreux facteurs [4] peuvent soit augmenter la
fréquence des mutations acquises, soit limiter les capacités de régulation/protection
de la cellule (altération des processus de réparation de l’ADN, inhibition de
l’apoptose), soit enfin perturber les moyens de défense de l’organisme (immuno-
dépression). Ces facteurs sont classiquement appelés facteurs de risque de la
maladie. Ils sont en fait le plus souvent des facteurs directs ou indirects de risque de
mutations.
• Pluri-étape car depuis Knudson [5, 6] puis Vogelstein [7, 8], il est admis qu’une
mutation ne peut à elle seule conférer à une cellule le statut ou le phénotype
cancéreux et que d’autres étapes (d’autres mutations ou altérations de l’expression
de gènes) sont nécessaires.
• Enfin, pluri-cheminement car il apparaît qu’il n’existe pas de profil unique de tumeur
[9] et qu’ainsi le cancer correspond à l’obtention dans une cellule d’une masse

5
critique d’événements et que cette masse critique puisse être atteinte par le cumul
de mutations différentes.
Classiquement, face à un cancer constitué, il n’est pas possible de déterminer quelle(s)
est (sont) sa (ses) cause(s) (cf. figure 1). Néanmoins, il est important de souligner que
cette recherche de cause est très fréquente parmi les personnes atteintes qui cherchent
à donner du sens à leur maladie [10].
Le but de ce protocole est d’essayer, à l’aide des nouveaux outils de caractérisation
des tumeurs, d’identifier pour chaque tumeur la trace d’un événement particulier ayant
participé, avec d’autres facteurs, à l’acquisition du phénotype tumorale (cf. figure
2).
La capacité à identifier à titre individuel des facteurs causaux du cancer se justifie par
quatre conséquences :
• Une meilleure compréhension théorique de la cancérogenèse (dimension cognitive).
• Une possibilité de réparation adaptée. En effet, la réussite de ce projet permettrait
d’avancer des arguments objectifs au niveau individuel permettant de rattacher une
pathologie à un élément causal (dimension sociale).
• Une possibilité d'interventions de prévention, une fois l’agent toxique identifié
(dimension pratique).
• Une possibilité de mise en place de stratégies de dépistage (conséquences
médicales).
Les modalités classiques d'identification des facteurs de risque font appel soit à des
études cas-témoins (le plus souvent), soit à des études prospectives.
L'approche proposée dans cette étude est différente, mais peut servir de préalable à
des études plus complexes comme les études prospectives (études plus fiables quant à
l’analyse de l’exposition mais beaucoup plus longues et coûteuses).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
1
/
68
100%