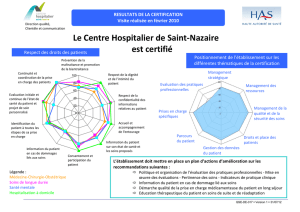
La maltraitance de la personne âgée

ARTICLE DE REVUE
La maltraitance de la
personne âgée
Cindi Smith, Christophe Nakamura, Christophe Büla
Service de Gériatrie et Réadaptation gériatrique, Centre Hospitalier Universitaire Vaudois (CHUV)
Vignette clinique
l’Organisation Mondiale de la Santé

ARTICLE DE REVUE
Tableau 1:
Types de maltraitanceCaractéristiques Exemples
Figure 1:
Histoire de
violence
familiale
Stress du
soignant
Dépendance
à la victime
Pathologie
du soignant
Stress de
l’environnement
Pathologie
de la victime
Maltraitance

ARTICLE DE REVUE
Tableau 2:
Figure 2:

ARTICLE DE REVUE
Tableau 3:
Personne âgée qui

ARTICLE DE REVUE
l’Elder Abuse Sus-
picion Index
Figure 3
Tableau 4:
Médecin
Inrmière
Juge
Assistante sociale
Auteur Victime
 6
6
1
/
6
100%