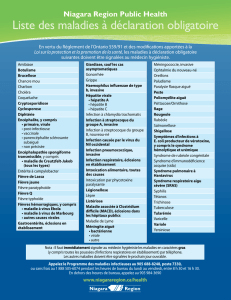
Guide concernant les cas confirmés ou soupçonnés de fièvre

Guide concernant les cas confirmés
ou soupçonnés de fièvre hémorragique
virale (FHV) dans les milieux de soins
actifs
Date de publication : juillet 2016

Guide concernant les cas confirmés ou soupçonnés de fièvre hémorragique virale (FHV)
dans les milieux de soins actifs | Juillet 2016 i
Santé publique Ontario
Santé publique Ontario est une société de la Couronne vouée à la protection et à la promotion de la
santé de l’ensemble de la population ontarienne, ainsi qu’à la réduction des inégalités en matière de
santé. Santé publique Ontario met les connaissances et les renseignements scientifiques les plus pointus
du monde entier à la portée des professionnels de la santé publique, des travailleurs de la santé de
première ligne et des chercheurs.
Avis de non-responsabilité
Le présent document a été produit par Santé publique Ontario (SPO). SPO fournit des conseils
scientifiques et techniques au gouvernement, aux organismes de santé publique et aux fournisseurs
de soins de santé de l’Ontario. SPO fonde ses travaux sur les meilleures données probantes
disponibles actuellement.
SPO n’assume aucune responsabilité à l’égard des résultats de l’utilisation du présent document par qui
que ce soit.
Le présent document peut être reproduit sans autorisation à des fins non commerciales uniquement,
sous réserve d’une mention appropriée de SPO. Aucune modification ne doit lui être apportée sans
l’autorisation écrite explicite de SPO.
Site Web de Santé publique Ontario : www.santepubliqueontario.ca
Téléphone : 647 260-7100 | Courriel : ipac@oahpp.ca
Référence suggérée
Agence ontarienne de protection et de promotion de la santé (Santé publique Ontario). Guide
concernant les cas confirmés ou soupçonnés de fièvre hémorragique virale (FHV) dans les milieux de
soins actifs, Toronto, ON, Imprimeur de la Reine pour l’Ontario; 2016.
Santé publique Ontario remercie le Gouvernement de l’Ontario pour son soutien financier.
© Imprimeur de la Reine pour l’Ontario, 2016
Remerciements
Le présent document a été produit par Santé publique Ontario (SPO). SPO souhaite remercier les
membres du Comité consultatif provincial des maladies infectieuses - Prévention et contrôle des
infections (CCPMI-PCI) et les autres intervenants qui ont accepté de réviser ce document et de fournir
des commentaires en temps opportun.

Guide concernant les cas confirmés ou soupçonnés de fièvre hémorragique virale (FHV)
dans les milieux de soins actifs | Juillet 2016 ii
Table des matières
Santé publique Ontario ........................................................................................................................ i
Remerciements .................................................................................................................................... i
Table des matières .............................................................................................................................. ii
Préambule .........................................................................................................................................1
Abréviations ......................................................................................................................................3
Glossaire............................................................................................................................................4
1.0 Renseignements généraux ...................................................................................................... 10
1.1 Présence dans le monde ......................................................................................................... 12
1.2 Risques de transmission de la fièvre hémorragique virale ..................................................... 13
1.2.1 Vecteurs de transmission à l’humain .......................................................................... 13
1.2.2 Transmission entre humains ....................................................................................... 13
1.2.3 Fièvres hémorragiques virales non transmissibles ..................................................... 13
1.2.4 Études sur la transmission entre humains de la FHV .................................................. 14
2.0 Tableau clinique ...................................................................................................................... 16
3.0 Quand doit-on soupçonner la présence de fièvres hémorragiques virales ................................. 19
3.1 Dépistage des patients qui se présentent afin de recevoir des soins ..................................... 19
3.2 Enquête en laboratoire et diagnostic ...................................................................................... 20
4.0 Mesures de prévention et de contrôle des infections ............................................................... 21
4.1 Pratiques de base .................................................................................................................... 21
4.2 Précautions supplémentaires.................................................................................................. 24
5.0 Considérations supplémentaires concernant la prévention et le contrôle des infections ........... 34
5.1 Interventions médicales générant des aérosols ..................................................................... 34
5.2 Transport des patients dont la FHV est soupçonnée ou confirmée ....................................... 34
5.2.1 Transport interne ........................................................................................................ 34
5.2.2 Transport externe ....................................................................................................... 35
5.3 Restrictions concernant les visiteurs....................................................................................... 35
5.4 Communications ..................................................................................................................... 36
5.4.1 Communications internes ........................................................................................... 36
5.4.2 Communications externes .......................................................................................... 36
5.5 Sensibilisation du personnel et des visiteurs .......................................................................... 37
5.5.1 Sensibilisation du personnel ....................................................................................... 37
5.5.2 Sensibilisation des visiteurs ........................................................................................ 38
5.6 Manipulation du corps des patients décédés d’une FHV en milieu hospitalier ..................... 38
5.6.1 Décès dû à un agent transmissible de la FHV ............................................................. 38
5.6.2 Décès dû à un agent non transmissible de la FHV (p. ex., fièvre dingue) ................... 39
6.0 Considérations relatives à la santé et à la sécurité au travail .................................................... 40
6.1 Surveillance et gestion des membres du personnel qui ont possiblement été exposés ........ 40
7.0 Considérations relatives à la santé publique ............................................................................ 42
7.1 Signalement au bureau de santé publique ............................................................................. 42
7.2 Gestion des contacts ............................................................................................................... 42
Annexe 1 : Guide décisionnel concernant la sélection de l’équipement de protection individuelle :
blouses et combinaisons de protection contre la FHV ........................................................................ 43
Normes relatives aux blouses d’isolement ....................................................................................... 44

Guide concernant les cas confirmés ou soupçonnés de fièvre hémorragique virale (FHV)
dans les milieux de soins actifs | Juillet 2016 iii
Critères de sélection des blouses d’isolement .................................................................................. 46
milieux de dépistage et de triage ............................................................................................ 46
soins aux patients .................................................................................................................... 46
critères de sélection des vêtements et des combinaisons de Protection ............................... 46
Utilisation des blouses et combinaisons avec d’autres ÉPI .............................................................. 47
Bibliographie ................................................................................................................................... 49

Guide concernant les cas confirmés ou soupçonnés de fièvre hémorragique virale (FHV)
dans les milieux de soins actifs | Juillet 2016 1
Préambule
À propos du présent document
Le présent document au sujet des fièvres hémorragiques virales (FHV) (p. ex., fièvre de Lassa, maladie à
virus Ebola, maladie à virus de Marburg) a été réalisé par Santé publique Ontario (SPO) afin de veiller à
ce que les fournisseurs de soins de santé (FSS) et les établissements soient en mesure d’identifier le
risque d’infection, de mettre en œuvre des mesures de prévention et de contrôle de l’infection afin de
protéger le personnel et les patients, et de prendre en charge le patient dans le cadre d’une enquête et
des étapes de la gestion clinique qui conviennent à l’établissement.
Le présent document fournit des conseils concernant la prévention et le contrôle de l’infection des cas
confirmés ou soupçonnés de FHV et énonce des dispositions visant à assurer que les précautions
appropriées soient prises dans le cadre d’un processus d’évaluation du risque. Le ministère de la Santé
et des Soins de longue durée (MSSLD) pourrait adopter des politiques ou des directives afin d’énoncer
des normes qui vont au-delà des recommandations présentées dans ce document.
Preuves à l’appui des recommandations
Le présent document a été rédigé en juin 2016 et il reflète les meilleures données probantes disponibles
à ce moment.
Comment et quand utiliser le présent document
Aux fins des recommandations énoncées dans ce document :
le terme « doit » indique une exigence obligatoire fondée sur la législation ou les normes nationales
(p. ex. Association canadienne de normalisation [CSA]), ou une pratique exemplaire, c.-à-d. la norme
minimale basée sur les recommandations courantes de la documentation médicale;
le terme « devrait » indique une recommandation ou une action qui est conseillée, mais non obligatoire;
le terme « pourrait » ou « peut » se rapporte à un conseil ou à une possibilité.
Hypothèses et pratiques exemplaires en matière de prévention et de contrôle des infections (PCI)
Les conseils fournis dans le présent document reposent sur l’hypothèse selon laquelle les établissements
de soins de santé de l’Ontario disposent déjà de systèmes de PCI.1
Les exigences relatives à la santé et à la sécurité au travail doivent être respectées
Les établissements de soins de santé doivent se conformer aux dispositions applicables de la Loi sur la santé et
la sécurité au travail (LSST), L.R.O. 1990, chap. 0.1 et aux règlements pris en application de celle-ci. Les
employeurs, les superviseurs et les travailleurs ont des droits, des devoirs et des obligations en vertu de la
LSST. Des renseignements sur les exigences particulières en vertu de la LSST sont accessibles à :
Loi sur la santé et la sécurité au travail (LSST), L.R.O. 1990, chap. 0.1 :
http://www.e-laws.gov.on.ca/html/statutes/french/elaws_statutes_90o01_f.htm
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
1
/
56
100%