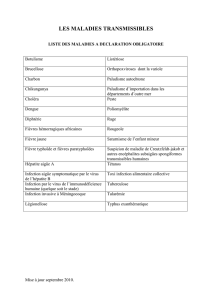
L ÉDITORIAL Médecine des voyages : pathologies au retour de voyage

La Lettre de l’Infectiologue • Vol. XXIII - n° 3 - mai-juin 2008 | 73
ÉDITORIAL
Médecine des voyages :
pathologies au retour de voyage
Éric Caumes*
* Président de la Société de médecine des
voyages ; professeur des universités, univer-
sité Pierre-et-Marie-Curie ; praticien hospi-
talier, service des maladies infectieuses et
tropicales, groupe hospitalier Pitié-Salpê-
trière, Paris.
L
es maladies qui se déclarent au retour
de voyage méritent une attention toute
particulière. C’est pourquoi La Lettre de
l’infectiologue a décidé, à la veille des vacances
estivales, de leur consacrer un numéro spécial.
Le spectre des maladies observées après un
voyage sous les tropiques est mal connu, même
si le phénomène est important, puisque 10 %
des voyageurs vont consulter un médecin au
retour (1). La plupart des études publiées dans
ce domaine se focalisent en fait sur une maladie
particulière (paludisme, leishmaniose, dengue,
etc.) ou sur un groupe de maladies (respiratoires,
cutanées, fébriles, etc.). Trois études “généra-
listes” ont été publiées sur les pathologies au
retour de voyage (2-4) : quel que soit leur biais
respectif (petit effectif pour l’une, recrutement
hospitalier ou spécialisé pour les deux autres),
ces études montrent que les causes de morbi-
dité au retour de voyages sont dominées par la
diarrhée, les dermatoses, les infections respira-
toires et la fièvre. C’est la raison pour laquelle
trois articles de ce numéro spécial sont consacrés
à la diarrhée, aux dermatoses infectieuses et
environnementales, et aux infections respi-
ratoires se déclarant au retour d’un voyage.
Certaines d’entre elles peuvent mettre en jeu le
pronostic vital plus fréquemment que n’importe
quelle maladie exotique. La plus large des études
mentionnées ici, l’étude GeoSentinel, inclut ainsi
parmi les causes de mortalité la pneumonie et
l’embolie pulmonaire (4).
Certaines pathologies observées au retour d’un
voyage “exotique”, dites “maladies d’importa-
tion”, comme le paludisme, peuvent aussi mettre
en jeu le pronostic vital très rapidement. Une
vingtaine de décès environ sont encore observés
chaque année en France du fait du paludisme,
et ce sont toujours 20 décès de trop ! D’autres
pathologies comme la bilharziose peuvent
passer inaperçues lors de la phase invasive et se
révéler des années plus tard par des complica-
tions urinaires, digestives ou hépatobiliaires (3).
Certaines autres sont aussi dotées d’un potentiel
de transmission individuelle, puis éventuelle-
ment communautaire, directement de personne
à personne ou par l’intermédiaire d’arthropodes
présents sur notre sol. L’épidémie d’infection par
le virus chikungunya observée en Italie au cours
de l’été 2007 en est un bon exemple (5). Ces
maladies exotiques sont donc importantes à
reconnaître. Nous avons pris le parti de consa-
crer deux articles aux deux plus fréquentes : le
paludisme et la bilharziose invasive.
En revanche, nous n’avons pas inclus les fièvres
hémorragiques virales (FHV), qui restent excep-
tionnelles chez les voyageurs. En outre, nous ne
souhaitions pas focaliser l’attention sur un risque
réel, mais très mineur, au détriment de risques
majeurs, plus fréquents et tout aussi graves,
suivant en cela l’exemple et les recommanda-
tions d’autres auteurs (6). Toutefois, en cas de
FHV, dans un contexte possible de transmission
secondaire et d’exposition du personnel soignant,
un certain nombre de messages importants sont
à garder en tête (7) :
Les causes non virales de fièvre hémorragique
(FH) [infections à bacilles à Gram négatif et
coques à Gram positif, paludisme...] doivent être
évoquées en priorité, car elles relèvent souvent
d’un traitement urgent et efficace.
La principale FH tropicale, par ordre de
fréquence, est la dengue, qui ne comporte aucun
risque secondaire de transmission au personnel
soignant (en dehors d’un accident d’exposi-
tion au sang) ; d’autres viroses tropicales et
cosmopolites, également plus fréquentes, sont
potentiellement hémorragiques, sans risque de
transmission secondaire.
Même en cas de FHV proprement dite, le
risque de transmission au personnel soignant
est quasiment nul quand on respecte les précau-
tions classiques.
Aucun cas humain d’infection par transmis-
sion respiratoire à partir d’un patient atteint de
FHV n’a été documenté au cours des nombreuses
épidémies de FHV en Afrique.
Les infections graves avec signes hémorragi-
ques relèvent plutôt d’une prise en charge en unité
de soins intensifs qu’en unité de médecine.
Ces remarques soulignent la nécessité de
réviser les recommandations pour la prise
✓
✓
✓
✓
✓
Temple du Bayon,
Angkor, Cambodge
LI MAI-JUIN 2008.indd 73 3/07/08 17:12:50

74 | La Lettre de l’Infectiologue • Vol. XXIII - n° 3 - mai-juin 2008
ÉDITORIAL
en charge des FHV en France, recommanda-
tions considérées comme irréalistes par les
principaux protagonistes de l’unique cas de
FHV importée observé en France au cours des
dernières années (8).
Enfin, les données épidémiologiques montrent
que, si ces maladies d’importation sont possi-
bles, elles sont en fait, en dehors du paludisme,
moins fréquentes que les pathologies cosmo-
polites, au sein desquelles les maladies infec-
tieuses (digestives, cutanées, respiratoires,
hépatiques, urinaires) tiennent la première
place (7). Donc, si le paludisme doit rester
l’une de nos principales préoccupations pour
nos patients au retour de voyage, notamment
chez les migrants, retour d’Afrique et en cas de
fièvre, il convient de sensibiliser les médecins à
la plus grande fréquence des infections cosmo-
polites plus banales.
La notion de voyage récent ne doit pas égarer
à tout prix vers une maladie tropicale ! Mais
la connaissance des maladies exotiques reste
indispensable pour qui veut prendre en charge
les voyageurs revenant de pays tropicaux. Mieux
vaut savoir reconnaître les signes de palu-
disme, de bilharziose, de typhoïde et de fièvre
hémorragique virale. Sans compter le risque
non négligeable de voir ces maladies exotiques
s’implanter en Europe à l’occasion du réchauffe-
ment climatique (9) ! Dès lors, leur surveillance
est nécessaire, et les médecins de terrain y
contribuent en déclarant certaines d’entre elles
(dengue, chikungunya, paludisme).
Cette focalisation sur les pathologies au
retour de voyages ne doit pas faire oublier que
les principales causes de mortalité en voyage
sont cardiovasculaires et accidentelles. Si les
premières ne sont pas forcément imputables
aux voyages, ce n’est pas le cas des secondes,
pour lesquelles le lien est plus évident. Sont
concernés les accidents de la voie publique, les
noyades, les homicides et, dans une moindre
mesure, les suicides. Nos efforts de prévention
doivent désormais porter sur ces points. ■
Références bibliographiques
1. Ryan ET, Wilson ME, Kain KC. Illness after international travel. N Engl J Med
2002;347:505-16.
2. Hill DR. Health problems in a large cohort of Americans travelling to deve-
loping countries. J Travel Med 2000;7:259-66.
3. Ansart S, Perez L, Vergely O et al. Illnesses in travelers returning from the
tropics: a prospective study of 622 patients. J Travel Med 2005;12:312-8.
4. Freedman DO, Weld LH, Kozarsky PE et al. Spectrum of disease and relation
to place of exposure among ill returned travellers. N Engl J Med 2006;354:
119-30.
5. Rezza G, Nicoleti L, Angelini R et al. Infection with chikungunya virus in Italy:
an outbreak in a temperate region. Lancet 2007;370:1840-6.
6. Gushulak B, Funk M, Steffen R. Global changes related to travelers’ health.
J Travel Med 2007;14:205-8.
7. Caumes E. Maladies observées au retour de voyages. Rev Prat 2007;57:845-
51.
8. Tattevin P, Tarantola A, Michelet C. Principale leçon du 1er cas de fièvre
hémorragique virale (FHV) importé en France : la nécessité de disposer de
recommandations réalistes. BEH 2006;n° 43-44:344.
9. Chrétien JP, Linthicum KJ. Chikungunya in Europe: what’s next? Lancet
2007; 370:1805-6.
Avalokiteshvara, temple du Bayon,
Angkor, Cambodge.
LI MAI-JUIN 2008.indd 74 3/07/08 17:12:52
1
/
2
100%