Infections génitales

!"#!$#!"%
!%
Infections génitales
Infections sexuellement transmissibles (IST)
Infections endogènes par déséquilibre de flore
DFASP-1 UE3 2016/2017
Pr Hélène MARCHANDIN
Homme + Infections plus profondes : prostatites,
(orchi-) épididymites%
Femme
+ - Vaginites et vulvo-vaginites
- Vaginose
- Endocervicites
- Infections utéro-annexielles : endométrite,
salpingite, pelvi-péritonite, ...
- Ulcérations génitales
- Urétrites
- Végétations vénériennes, cancer anogénital
Données générales / types d’infections
Approche syndromique
2

!"#!$#!"%
&%
Principaux signes cliniques d’appel/microorganisme%
= perte de substance muqueuse
Herpesvirus HSV1 et 2%>
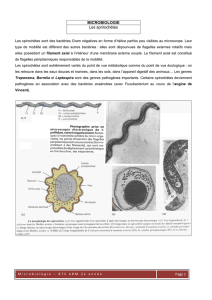
Treponema pallidum
'()*+,-.
• Ulcérations génitales (ou orales) %
• Végétations vénériennes %
Papillomavirus (cf cours spécifique)%
/*0123245-6%%
-66-+7-33-8-+0%%
0)295,*3-6%
+
Klebsiella granulomatis
%:2+2;*+26-
Haemophilus ducreyi
%<1*+,)-%82=
Chlamydia trachomatis
sérotype L %>?@
3
- urétrite (homme) = inflammation de l’urètre
Neisseria gonorrhoeae
,
C. trachomatis
,
Trichomonas vaginalis
, mycoplasmes
• Ecoulement génital %
- leucorrhées +/- urétrite (femme)
= écoulement vaginal anormal (abondance, aspect, odeur)
idem +
Gardnerella vaginalis
Candida
4

!"#!$#!"%
A%
• Dues à + d’une trentaine de bactéries, virus, parasites
Les + fréquentes :
gonococcies, syphilis, chlamydioses,
herpès génital, trichomonose et papillomaviroses
• Maladies vénériennes (Vénus, Déesse de l’amour)
Maladies sexuellement transmissibles IST
• 250 millions de cas d’IST / an (données OMS)
Données générales sur les IST %
5
• Facteurs de risque :
sexe féminin,
précocité 1ers rapports
2 1ères décennies de vie sexuelle
multiplicité partenaires
ATCD d’IST
infection par le VIH
niveau socioéconomique faible
6

!"#!$#!"%
B%
• Evolution vers la chronicité :
Maladie inflammatoire pelvienne
Cancer ano-génital
Syphilis secondaire ou tertiaire
Infection récurrente herpétique
• Complications :
Infertilité et GEU
Maladies congénitales et complications périnatales
Risque accru d’atteinte par le VIH (altération muqueuses)
Coût santé publique +++ %
7
Données générales / diagnostic
Connaitre le microbiote normal du tractus génital%
Endocol, utérus : stériles
Vulve, vagin, exocol : microbiote mutualiste
Lactobacilles : bacilles de Döderlein
maintien d’un pH acide (4,5) « protecteur »
+ bactéries de la flore digestive :
S. agalactiae, entérocoques, SCN,
entérobactéries, bactéries anaérobies
+/- bactéries de la flore oropharyngée
+ Gardnerella vaginalis, mycoplasmes
SCN, Streptococcus, levures, entérobactéries (E. coli)
+/- Gardnerella vaginalis, Lactobacillus
Urètre
8

!"#!$#!"%
C%
Les échantillons %
Ecouvillonnage urétral, rectal, conjonctival
Prélèvement vaginal : exocol, endocol
(auto-prélèvement vaginal possible pour dépistage)
Premier jet urinaire : riche en cellules
méthodes moléculaires avec amplification
uniquement
Sang : sérodiagnostic (indications spécifiques)
9
Vaginose
= Vaginite non spécifique
Quantitatif %%%%x 100 à x 100 000%
= Dysmicrobisme%
leucorrhée malodorante, pH vaginal > 4,5
- disparition des lactobacilles
- prolifération de
Gardnerella vaginalis
recouvrant les cellules épithéliales
- proliférations d’autres bactéries :
* Anaérobies
* Mycoplasmes
Qualitatif
Clue cell
10
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%