La place de la coelioscopie en urologie

◆LEPOINT SUR... Progrès en Urologie (1997), 7, 1023-1025
1023
La place de la coelioscopie en urologie
Jean-Dominique DOUBLET
Service d’Urologie, Hôpital Tenon, Paris, France
Les techniques coelioscopiques ont fait leur apparition
en urologie voici maintenant plus de cinq ans et s’ins-
crivaient alors dans un mouvement général de chirur-
gie initialement baptisée «peu invasive», devenue
depuis à juste titre une chirurgie «à accès minimal».
Etat des lieux
De nombreuses interventions urologiques ont été
décrites et pratiquées, avec un succès variable. De non
moins nombreux articles ont régulièrement dressé un
bilan de l’avancement des connaissances dans ce
domaine [3, 5, 8, 9]. Dans un article publié en octobre
1995, GILL avait classé les interventions urologiques
coelioscopiques en trois catégories : procédures vali-
dées, procédures anecdotiques et procédures expéri-
mentales [3].Les procédures considérées comme vali-
dées étaient les suivantes : curage ganglionnaire, cure
de varicocèle, néphrectomie simple, surrénalectomie et
suspension cervicale. Cette notion de validation appel-
le plusieurs commentaires.Tout d’abord, il s’agit en
fait de l’équivalent d’une phase II pour un nouveau
médicament, et si certaines équipes spécialisées ont
obtenu des résultats satisfaisants sur une population
sélectionnée, tout reste à faire en ce qui concerne
l’amélioration du service médical rendu (ASMR).
Autrement dit, aucun essai n’a été publié à ce jour
comparant de manière prospective et randomisée et
pour une intervention urologique donnée les résultats
obtenus après abord chirurgical et ceux obtenus après
abord coelioscopique. Quant à une étude coûts-béné-
fices, nous en sommes encore plus loin. Deuxième
commentaire : la «validation» est extrêmement liée aux
équipes, et les résultats ne sont pas forcément expor-
tables.
Commentaires
Il faut distinguer les faits acquis et les faits encore à
démontrer :
Les faits acquis
Certaines équipes entraînées obtiennent des résultats
satisfaisants lors d’un certain nombre de procédures
urologiques sous coelioscopie.
La morbidité constatée lors des procédures laparosco-
piques effectuées par des opérateurs entraînés est du
même ordre de grandeur que celle observée dans les
séries concernant la même opération effectuée à ciel
ouvert [1, 2, 6].
La courbe d’apprentissage ne devrait plus exister dans
la mesure où un certain nombre d’opérateurs sont
désormais suffisamment expérimentés (certains dépas-
sent largement les 150 à 200 procédures coeliosco-
piques urologiques) et sont à même d’assurer la forma-
tion des urologues désireux d’apprendre cette chirur-
gie. Il n’est pas envisageable en 1997 de s’entraîner
seul dans son coin ou après la vision de cassettes video.
Le taux extrêmement faible d’accidents sérieux en
aviation civile est probablement dû en partie au fait
qu’à côté du pilote, qui est en formation (siège de droi-
te) est assis le commandant de bord (siège de gauche)
qui peut rectifier les imprécisions de son collègue.
Les faits à démontrer
La coelioscopie urologique fait-elle mieux (ou au
moins aussi bien) que la chirurgie à ciel ouvert?
Eu égard aux normes scientifiques et médicales actuel-
lement en vigueur, les essais randomisés sont considé-
rés comme le degré maximum du niveau de preuve
scientifique. On en connaît les limites, mais aussi bien
les journaux de premier plan que les instances d’éva-
luation (par exemple l’ANAES) les considèrent néan-
moins comme une étape majeure de l’évaluation des
traitements en général. Pour la coelioscopie urolo-
gique, des efforts ont été faits en ce sens, mais souvent
en déplaçant le problème. Ainsi les études comparant
abord transpéritonéal et abord rétropéritonéal, quoi-
qu’intéressantes, éludent la vraie question, qui est celle
de la comparaison entre «laparoscopie» (terme que
nous utiliserons pour englober coelioscopie intrapérito-
néale et voies minimales vidéo-assistées sous-périto-
néales) d’une part, et chirurgie à ciel ouvert d’autre
part. Nous ne pouvons donc pas prouver actuellement
au vu de la littérature disponible que la laparoscopie
urologique fait mieux que la chirurgie urologique à
indication égale.
Le service rendu au malade est-il supérieur?
On connaît l’extrême difficulté à apprécier ce que les
économistes appellent l’utilité individuelle en ce qui
concerne la médecine. Des méthodes telles que le «pari
standard», le «marchandage-temps» ou encore la «dis-
position à payer» existent mais leur utilisation pour la
médecine est balbutiante. En France, leur utilisation est
Manuscrit reçu : juillet 1997.
Adresse pour correspondance : Dr.J.D. Doublet, Service d’Urologie, Hôpital
Tenon, 4, rue de la Chine, 75020 Paris.

1024
rendue encore plus délicate par l’existence d’un systè-
me de prise en charge par la collectivité (du moins jus-
qu’à lors...) d’une grande partie des dépenses de santé.
Un travail présenté cette année au congrès de l’AUA à
New Orleans utilisait entre autres la disposition à payer
(willingness to pay) pour comparer la chirurgie et la
coelioscopie pour le prélèvement de rein sur donneur
vivant [7] le principe étant de demander à des patients
opérés par chirurgie combien ils seraient prêts à
débourser pour être opérés par coelioscopie. Il est pro-
bable que pour un patient français cette notion fasse
partie du «virtuel». Un article du Lancet a été consacré
récemment à la chirurgie laparoscopique, dont l’urolo-
gie était malheureusement exclue [4]. Les conclusions,
après une analyse rigoureuse et méthodique de la litté-
rature disponible, étaient que «la chirurgie laparosco-
pique avait été un développement technologique fasci-
nant pour les chirurgiens, mais une très petite avancée
en terme d’impact sur les patients et de prise en charge
globale des pathologies abdominales, après des inves-
tissements financiers énormes», et que cette chirurgie
était un «luxe coûteux plutôt qu’une révolution chirur-
gicale»...
Que doivent faire la communauté urologique, les orga -
nismes payeurs et plus généralement «la société» face
au développement de ces nouvelles techniques?
En l’absence d’arguments objectifs et comparatifs, les
équipes qui pratiquent régulièrement la coelioscopie
urologique en sont réduites à se fier à leur impression
clinique, qui est que cette chirurgie rend un meilleur
service aux patients que l’équivalent en chirurg i e
ouverte, en s’appuyant éventuellement sur des séries
«historiques» ou après allocation non randomisée [1, 2,
6]. Cependant la question de l’utilité sociale de la pro-
cédure reste entière. Nous entrons, que nous le vou-
lions ou non, dans une période de limitation de
moyens. Celle-ci impose des choix. On ne peut pas nier
qu’actuellement, sur le plan opératoire, une néphrecto-
mie par laparoscopie coûte plus cher qu’une néphrec-
tomie chirurgicale. Une partie du matériel (voir la tota-
lité) est à usage unique, et la laparoscopie impose des
investissements spécifiques (insuff l a t e u r , optique,
éventuellement boîte de trocarts et instrumentation). A
son «débit» doivent également être portées les éven-
tuelles complications, spécifiques ou non, dues à l’in-
expérience ou non. Pour qu’une société dans son
ensemble, appelée à faire des arbitrages financiers dans
ses choix de santé, y trouve son compte, il faudrait pou-
voir évaluer les bénéfices éventuels à porter au crédit
de la technique. Bénéfices matériels d’abord : réduc-
tion des complications pariétales, réduction de l’hospi-
talisation, réduction de la convalescence, moindre
consommation médicale post-opératoire. B é n é f i c e s
intangibles ensuite : réduction de la douleur post-opé-
ratoire, bénéfice cosmétique.
Quelle diffusion faut-il donner à ces techniques?
La question de l’utilité sociale conduit tout naturelle-
ment à celle de la diffusion de la technique : si la tech-
nique rend service à la société, il faut en assurer l’accès
à tous les bénéficiaires potentiels. Cependant, faut-il
pour autant que tout urologue sache la pratiquer? Cette
option implique des investissements importants, là
encore à verser «dans la colonne des coûts» : formation
des spécialistes et acquisition des matériels. Une alter-
native serait l’organisation de réseaux permettant la
circulation des malades vers des centres spécialisés. Un
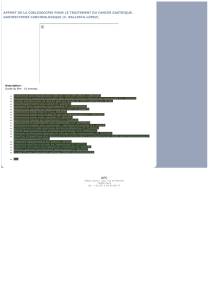
indice de «pénétration» de la technique pourrait être
par exemple la proportion de communications consa-
crées à la coelioscopie dans les congrès d’urologie. La
Figure 1 illustre l’évolution des urologues participant
aux congrès de l’AUA ces dernières années... Il est
probable que la «courbe» d’engouement des urologues
français est assez comparable. Faute de démontrer quoi
que ce soit quant à l’intérêt de la technique pour les
patients, cette courbe illustre bien l’intérêt des uro-
logues pour la technique!
En conclusion, la place de la laparoscopie en urologie
est loin d’être définie actuellement. Cette technique a
suscité des démarches d’évaluation rigoureuses, tant
médicales que médico-économiques et un souci de
transparence qu’il faudra savoir appliquer à d’autres
domaines de la chirurgie. Dans son excellent éditorial
d’avril 1995, PARRA a très justement insisté sur les
bénéfices «secondaires» de l’arrivée du curage coelio-
scopique sur le bilan pré-opératoire des cancers prosta-
tiques [10]. En ce qui concerne l’avenir de la tech-
nique, les résultats obtenus par les équipes entraînées
Figure 1. Pourcentage de communications consacrées à la
laparoscopie aux congrès de l’AUA entre 1992 et 1997.

sont néanmoins très encourageants et incitent à penser
que la coelioscopie urologique est légitime dans un cer-
tain nombre d’indications bien précises, telles que
néphrectomie simple, curage ganglionnaire avant
radiothérapie pour cancer prostatique ou vésical et chi-
rurgie du prolapsus et de l’incontinence.
REFERENCES
1. DOUBLET J.D., BARRETO H.S., DEGREMONT A.C., GATTE-
GNO B., THIBAULT P.Retroperitoneal nephrectomy : a compari-
son of laparoscopy with open surgery. World J. Surg., 1996, 20, 713-
716.
2. ERAKY I., EL KAPPANY H.A., GHONEIM M.A.Laparoscopic
nephrectomy : Mansoura experience with 106 cases. Br.J. Urol.,
1995, 75, 271-275.
3. GILL I.S., CLAYMAN R.V., McDOUGALL E.M. Advances in uro-
logical laparoscopy.J. Urol., 1995, 154, 1275-1294.
4. JOHNSON A. Laparoscopic surgery.Lancet, 1997, 349, 631-635.
5. KERBL K., CLAYMAN R.V. Advances in laparoscopic renal and
ureteral surgery.Eur.Urol., 1994, 25, 1-6.
6. KERBL K., CLAYMAN R.V., McDOUGALL E.M. et al.
Transperitoneal nephrectomy for benign disease of the kidney : a
comparison of laparoscopic and open surgical techniques. Urology,
1994, 43, 607-613.
7. MACKEY T.J., FLOWERS J.L., BARTLETT S.T., CHO E.,
JACOBS S.C., NASLUND M.J. Cost comparison of laparoscopic
versus open donor nephrectomy analysing provider charges and pro-
ductivity loss. J. Urol., 1997, 157, S156.
8. McDOUGALL E.M., CLAYMAN R.V.Advances in laparoscopic
urology.Urology, 1994, 43, 420-426.
9. McDOUGALL E.M., CLAYMAN R.V. Advances in laparoscopic
urology Part II : innovations and future implications for urologic sur-
geons. Urology, 1994, 43, 585-593.
10. PARRA R.O. Editorial : Laparoscopic surgery in urology : refining
indications and techniques. J. Urol., 1995, 153, 1178.
1025
1
/
3
100%