TSSI Pr JL. MEGE 8 pages IMMUNITE MATERNO-FOETALE

TISSU SANGUIN ET SYSTEME IMMUNITAIRE Immunité Materno-Fœtale
16/10/14
FOUCHERE Elise L2 (CR Julie Chabert)
TSSI
Pr J-L. MEGE
8 pages
IMMUNITE MATERNO-FOETALE
A. La grossesse : un paradoxe immunologique
La grossesse repose sur un phénomène de tolérance d'une structure semi-allogénique : le fœtus. Celui-ci
exprime des antigènes paternels qui le rendent étranger. Le système immunitaire de la mère doit tolérer le fœtus
tout en évitant d'accroître la susceptibilité de la mère aux infections.
Ce paradoxe immunologique a été décrit en 1953 par P.B. MEDAWAR, qui a montré que des jumeaux bovins
dizygotes naissent et conservent longtemps les cellules de l’autre jumeau. Ils acceptent longtemps après la
naissance une greffe de peau provenant de l’autre jumeau comme donneur. Il existe donc un système de
tolérance acquis durant la grossesse.
Les souris femelles gestantes acceptent une tumeur allogénique (d’origine paternelle). Les tumeurs sont
rejetées après la délivrance. Il y a donc une tolérance immunologique, transitoire durant la grossesse.
On a proposé des hypothèses, qui n’ont pas été vérifiées :
–Immaturité antigénique du tissu fœtal
–Non réactivité immunologique de la mère
–Séparation des tissus maternels et fœtaux, par une membrane, ne communiquant pas.
En réalité, il y a reconnaissance du fœtus par le système immunitaire maternel !
1/8
Plan
A. La grossesse : un paradoxe immunologique
B. Organisation de la réponse immunologique au cours de la grossesse
C. Les interfaces foeto-maternelles
D. Les cellules trophoblastiques
E. Les cellules immunitaires placentaires
I. Les cellules Natural Killer (NK)
II. Les macrophages
III. Les cellules dendritiques
F. La tolérance foeto-maternelle
I. Anticorps cytotoxiques maternels
II. Les cellules T CD8+ cytotoxiques
III. Rôle des molécules HLA-G
IV. Les mécanismes d'immunosuppression
G. Conclusion

TISSU SANGUIN ET SYSTEME IMMUNITAIRE Immunité Materno-Fœtale
Qu’est-ce qui est reconnu par le système immunitaire de la mère ?
–Les antigènes paternels
–Les antigènes du soi, comme par exemple l’antigène carcino-embryonnaire durant le développement
embryonnaire.
–Les antigènes extérieurs, en particulier les agents infectieux ou les cellules infectées (qui mettent en
danger la grossesse).
B. Organisation de la réponse immunologique au cours de la grossesse
Fœtus et système immunitaire maternel ne sont pas en contact direct ; le placenta est l’interface entre le fœtus
et le système immunitaire de la mère. Si le fœtus était retiré du milieu placentaire et transféré dans un tissu
maternel, il serait immédiatement rejeté.
L’organisation de la réponse immunitaire au niveau du placenta est donc essentielle à la mise en
place d'une tolérance, mais le système immunitaire doit rester compétent pour protéger la mère et l'enfant des
infections.
C. Les interfaces foeto-maternelles
Le placenta est un tissu en croissance extrêmement vascularisé, en particulier par les artères spiralées qui vont
entraîner le développement du fœtus. Ce tissu est basé sur une angiogenèse extrêmement active. On y trouve
plusieurs interfaces foeto-maternelles :
–L'interface syncitiotrophoblaste / espace intervilleux sanguin maternel
–L'interface chorion (cytotrophoblaste extravilleux) / espace intervilleux sanguin maternel
–L'interface cytotrophoblaste extravilleux (endovasculaire) / sang des artères spiralées maternelles
–L'interface cytotrophoblaste extravilleux (cellules géantes, cellules placentaires géantes) → decidua
basalis (c'est le milieu où il y a le système immunitaire placentaire)
C'est un système de contact permanent entre la mère et le système immunitaire placentaire.
La decidua basalis est le milieu où on retrouve le système immunitaire placentaire.
2/8

TISSU SANGUIN ET SYSTEME IMMUNITAIRE Immunité Materno-Fœtale
D. Les cellules trophoblastiques
Les trophoblastes ont-ils un rôle dans la réponse immune placentaire ?
Les trophoblastes constituent le tissu placentaire. Durant la grossesse les trophoblastes vont jouer un rôle de
tissu de soutien mais aussi de reconnaissance des éléments étrangers.
Dans l’utérus en absence de grossesse, l’épithélium de l’endomètre constitue une barrière contre les micro-
organismes présents dans l’appareil reproducteur.
Durant la grossesse, les trophoblastes expriment des récepteurs TOLL (en particulier TLR2 et TLR4 dans les
placenta à terme alors que ceux ci sont absents des cellules du syncytiotrophoblaste en début de grossesse) pour
reconnaître les micro-organismes, comme les bactéries présentes dans le tractus génital, mais la réponse à
l’infection ne compromet pas la grossesse (car ils ne sont pas trop réactifs).On a proposé que les récepteurs de
reconnaissance des micro-organismes, en particulier les récepteurs TOLL (TLR) sont exprimés à l’intérieur des
cellules, et non à la membrane comme dans les cellules immunitaires.
Le placenta peut distinguer les micro-organismes pathogènes des micro-organismes commensaux. Les bactéries
commensales n’accèdent pas aux trophoblastes alors que les bactéries pathogènes pénètrent dans les
trophoblastes et sont reconnues par les TLR intracellulaires conduisant au déclenchement d'une réponse
inflammatoire et anti-infectieuse.
Les trophoblastes attirent les monocytes et les cellules Natural Killer, via la sécrétion de facteurs
chimioattractants. Face à une agression infectieuse, le trophoblaste se comporte comme une cellule de
l’immunité innée. Les trophoblastes ne sont pas des cellules immunitaires mais ont un rôle sentinelle
indispensable !
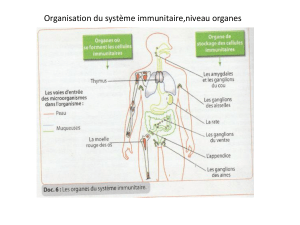
E. Les cellules immunitaires placentaires
La distribution des cellules immunitaires maternelles dans la decidua basalis est différente du sang
périphérique :
–Les cellules NK représentent 70% des cellules immunitaires maternelles dans la decidua basalis.
–Les cellules macrophagiques représentent 20% de ces cellules.
–Les cellules dendritiques correspondent à 1% du total des cellules immunitaires maternelles dans la
decidua basalis.
–Les lymphocytes T représentent 10%.
–Les autres cellules immunitaires (Polynucléaires basophiles, mastocytes, lymphocytes B...) en
représentent moins d'1%.
On notera qu'il y a peu de lymphocytes B dans le placenta, ce qui est une des particularités de ce tissu. La
grossesse peut être divisée en 3 trimestres au cours desquels sera observée une variation de la cellularité du
placenta.
I. Les cellules Natural Killer (NK)
Les cellules NK sont présentes dans la muqueuse utérine. Après implantation embryonnaire, leur nombre
augmente rapidement pour représenter 70% des cellules lymphoïdes présentes dans la decidua basalis.
Les cellules NK utérines expriment fortement CD56 contrairement aux cellules NK circulantes. Elles ne sont
pas cytotoxiques contrairement aux cellules NK circulantes. De plus, elles ont une forte activité de production
de cytokines (supérieure aux NK circulants). Ces particularités ne favorisent pas l'induction de réponse toxique
par les cellules NK utérines.
3/8

TISSU SANGUIN ET SYSTEME IMMUNITAIRE Immunité Materno-Fœtale
Les cellules NK utérines expriment une grande variété de récepteurs :
–Les récepteurs CD94/NKG2A (inhibiteur) et CD94/NKG2C (activateur) reconnaissant HLA-E
–Les récepteurs ILT2 et KIR2DL4 (activateur-inhibiteur) reconnaissent les formes solubles et
membranaires d’HLA-G.
–Les récepteurs KIR (activateur et inhibiteur) reconnaissent les molécules HLA-C
L’interaction des récepteurs KIR des cellules NK utérines et des molécules HLA-C exerce un effet positif sur la
grossesse. (pas besoin de retenir les détails de tous les récepteurs)
Il existe un certain nombre de polymorphisme au niveau de ces récepteurs et des pathologies peuvent y être
associées. Les mères dont le génotype KIR est de type AA (perte de la plupart des récepteurs de type activateur)
et qui portent un fœtus homozygote pour HLA-C2 ont un risque de pré-éclampsie augmenté.
La pré-éclampsie est une pathologie survenant durant la grossesse qui se caractérise par une hypertension
artérielle et qui est due à une anomalie de l’angiogenèse placentaire. Cette pathologie peut engendrer un
avortement du fœtus et des complications pour la mère.
II. Les macrophages
Ils infiltrent la decidua au site d’implantation. Leur taux reste constant au cours de la grossesse. Ce sont des
cellules qui expriment les molécules CD14 (marqueur monocytaire) et CD68 (CD68 étant caractéristique des
macrophages).
Les macrophages placentaires produisent moins de cytokines inflammatoires que les macrophages d’autres
origines mais ils produisent plus de molécules suppressives que les autres macrophages, ces molécules
suppressives étant IL10, TGF-β, PGE2, IDO.
Ils contribuent à l’angiogenèse en phagocytant les cellules apoptotiques (en leur absence, on observe une
réaction inflammatoire nocive pour le fœtus). Mais cette phagocytose accrue engendre un état de tolérance pour
le macrophage. Leur diminution accroît le risque de pré-éclampsie, ce qui est l’inverse d’une réaction
inflammatoire classique, où il y a augmentation de macrophages.
III. Les cellules dendritiques
Les cellules dendritiques contrôlent la présentation de l’antigène et l’induction de la tolérance. Elles vont
présenter les antigènes paternels aux LT.
On trouve 3 sous populations de cellules dendritiques dans la decidua au début de la grossesse (il y a peu de
cellules et ce sont des populations hétérogènes) :
–Cellules dendritiques matures exprimant CD83 (marqueur de maturité)
–Cellules dendritiques immatures exprimant DC-SIGN
–Cellules dendritiques immatures exprimant DEC-205 (la plus minoritaire)
Pour induire une tolérance, il faut que les cellules dendritiques soient dans un état de moindre maturité
Normalement, les cellules dendritiques matures présentent les antigènes fœtaux dérivés du trophoblaste invasif
au système immunitaire maternel. Pour qu'il y ait tolérance, il faut que la maturation des cellules dendritiques
soit ralentie par des cytokines comme l'IL-10, le TGF-β ou les prostaglandines E2. Ces médiateurs sont
retrouvés en abondance dans la decidua basalis.
4/8

TISSU SANGUIN ET SYSTEME IMMUNITAIRE Immunité Materno-Fœtale
F. La tolérance fœto-maternelle
Lors de la grossesse, le fœtus (et les cellules trophoblastiques) doit faire face à 3 réponses immunitaires dirigées
contre les antigènes paternels :
–Les anticorps cytotoxiques fixant le complément
–Les cellules T cytotoxiques
–Les cellules NK
En l’absence de toute pathologie ou infection, le fœtus déjoue les différentes menaces par la mise en place de
différents mécanismes moléculaires protecteurs, spécifiques et transitoires.
I. Les anticorps cytotoxiques maternels
Il existe des allo-anticorps cytotoxiques contre les molécules CMH de classe I chez 15% des primipares et 75%
des multipares. Donc plus le nombre de grossesses augmente plus il y aura développement d'anticorps
cytotoxiques. Le placenta humain résiste à la lyse par les anticorps cytotoxiques anti-paternels en inhibant
l’activation du complément par des molécules régulatrices (MCP, DAF). Ces molécules régulatrices vont
bloquer l'activation du complément.
Dans le modèle de la souris, l’inactivation de la protéine Crry régulatrice des composants C3 et C4 du
complément se traduit par 100% d’avortements. Les cellules B anti-paternelles sont partiellement délétées
durant la gestation (ce sont les lymphocytes B transitoires qui sont la cible principale).
II. Les cellules T CD8+ cytotoxiques
Les cellules CD8+ reconnaissent les molécules CMH classe I paternels et sont potentiellement
cytotoxiques. Plusieurs mécanismes permettent de neutraliser cette cytotoxicité.
Les cellules trophoblastiques n’expriment pas les molécules CMH classe I les plus polymorphes (HLA-A et
HLA-B). Les molécules HLA-C sont moins polymorphes et leur expression à la surface du trophoblaste villeux
est faible : les cellules T CD8+ spécifiques de HLA-C sont rares après transplantation.
III. Rôle des molécules HLA-G
Les molécules HLA-G sont exprimées par les cytotrophoblastes extravilleux. Il existe 6 isoformes : 4 sont
membranaires et 2 sont solubles. Ces isoformes solubles sont très efficaces. Elles ont un polymorphisme très
réduit (à la différence des HLA-A et des HLA-B). De plus, la queue cytoplasmique est courte.
Leurs récepteurs sont exprimés par les cellules NK et les macrophages. Pour les macrophages, les récepteurs
ILT4 et ILT2 (moins spécifiques) reconnaissent HLA-G.
Les molécules HLA-G ont plusieurs rôles :
–la diminution de l’activité des cellules NK et des lymphocytes T
–la modulation de la production de cytokines
–le blocage de la prolifération des lymphocytes allo-réactifs
–elles favorisent le développement embryonnaire
–les molécules solubles HLA-G induisent l’apoptose des cellules CD8+ activées en se fixant à la
molécule CD8 (faible nombre de CD8 au niveau de la decidua basalis)
5/8
 6
6
 7
7
 8
8
1
/
8
100%