insuffisaence cardiaque du sujet ag

INSUFFISAENCE CARDIAQUE DU SUJET AGE
Dr A.KHELIFA, juin 2009
I/ DEFINITION L’insuffisance cardiaque est définie comme l’incapacité du cœur à assurer dans des
conditions normales, un débit sanguin nécessaire aux besoins métaboliques et fonctionnels des
différents organes.
II/ EPIDEMIOLOGIE :
L’épidémiologie de l’insuffisance cardiaque est peu connue en France malgré son impact économique
considérable sur le système de santé.
L’incidence de l’insuffisance cardiaque augmente de façon exponentielle avec l’âge, dans l’étude de
Framingham l’incidence annuelle est de 3/1000 dans la tranche d’âge 35-64 ans, et atteint 10/1000
chez ceux de 65-74 ans avec une véritable explosion dans la décennie 85-94 ans.
L’étude Epicale concernant des patients stade III et IV de la NYHA effectuée en Lorraine a estimé
l’incidence à 225 /Million d’habitants avec une prévalence de 500 000 cas avec le même constat
d’élévation avec l’âge de (0,8% entre 50-59 ans à 9,1% entre 80-89 ans)
La mortalité à un an varie de 5% chez les sujets asymptomatiques à 40% chez les patients
symptomatiques.
III/ Etiologies de l’insuffisance Cardiaque (IC)
Maladie coronarienne (60-70% des patients avec IC)_______
HTA (risque d’IC augmenté de 3 fois)__________________
Diabète (risque d’IC augmenté de 2 à 5 fois)_____________
Cardiomyopathie dilatée non ischémique (20% des cas d’IC)
Primitives
Familiales
éthyliques
Carentielles
Post-chimiothérapie
Fibrose sous endocardique
Amylose
Myocardiopathies hypertrophiques
Valvuloplasties
Myocardites
Troubles du rythme

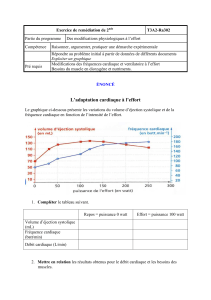
IV/ PHYSIOPATHOLOGIE
A/ Vieillissement cardio-vasculaire normale :
Pour aborder la pathologie du sujet âgé, il est indispensable de connaître son état normal, le
vieillissement physiologique du système cardio-vasculaire s’accompagne de modifications structurales et
fonctionnelles (tab ci-dessous)
Modifications cardiovasculaires physiologiques chez le sujet âgé
Hypertrophie ventriculaire gauche
Diminution du remplissage ventriculaire gauche
Augmentation de la contribution auriculaire au remplissage
Augmentation de la rigidité artérielle
Augmentation de l’impédance aortique
Diminution de la sensibilité des baroréflexes
Diminution de la réponse aux catécholamines
Augmentation des résistances vasculaires périphériques
B/ Mécanismes physiopathologiques d’adaptation cardiovasculaire
1) Activation neuro-humorale
a) Activation du système sympathique :
• augmentation de la contractilité myocardique (effet transitoire)
• augmentation de la résistance systémique et de la poste charge
• tachycardie avec risque ischémique accru
b) Activation du système Rénine-Agiotensine-Aldostérone
• augmentation de la résistance systémique due à l’effet vasoconstricteur de l’Angiotensine II
• Rétention hydrosaline induite par l’Aldostérone
c) Activation de nombreux autres systèmes régulateurs
• hypersécrétion d’endothéline et des peptides natriurétiques (ANP et BNP),
• activation de certaines cytokines de type « inflammatoire » tel le TNF (Tumor Necrosis Factor)
2) Mécanismes régis par La loi de FRANK-STARLING
En présence d’une cardiopathie, contrairement a la situation physiologique, l’augmentation de la pré
charge n’induit pas une augmentation de la contractilité myocardique.
Le ventricule gauche défaillant utilise comme mécanisme compensateur l’hypertrophie et la dilatation.
• L’hypertrophie compensatrice augmente certes le nombre d’unités contractiles disponibles, ce
qui dans un premier temps semble contribuer au maintien de la fonction systolique du ventricule
gauche. Cette hypertrophie trouve cependant vite ses limites : elle est coûteuse en oxygène, altère la
fonction diastolique et gêne le remplissage du ventricule gauche.
• La dilatation augmente le volume télé diastolique et permet donc dans un premier temps, à
fraction d’éjection constante, de maintenir le volume d’éjection systolique. Là aussi, ce mécanisme
compensateur à un coût : la dilatation de la cavité ventriculaire gauche augmente la tension pariétale
(loi de Laplace) ce qui contribue à augmenter les besoins en oxygène et en énergie du myocarde,
phénomène particulièrement délétère lorsque la cardiopathie est d’origine ischémique, éventualité de
loin la plus fréquente, tout du moins dans les pays développés.

V/ FACTEURS FAVORISANTS
Pour faire une insuffisance cardiaque, en plus des effets du vieillissement sur le cœur, il faut une
cardiopathie sous-jacente et un facteur déclenchant (1+2+3 de Bouchon), qui peut être peu de choses
chez une personne âgée Un écart de régime, une absorption inhabituelle de sel (eau pétillante,
médicaments effervescents, huîtres du réveillon, charcuterie ou aliments à base de poissons salés,
repas au restaurant ou séjour chez des proches…)
Les facteurs de décompensations à rechercher systématiquement :
Ecart de régime ou de traitement
Infection systémique, infection pulmonaire
Poussée hypertensive
Cause iatrogène [anti arythmiques, inotropes (-)]
Anémie
Troubles de rythme et/ou de conduction
Embolie pulmonaire
Abus d’alcool
Insuffisance rénale
VI/ CLASSIFICATIONS DE L’INSUFFISANCE CARDIAQUE
A Classification fonctionnelle de la New York Heart Association (NYHA)
Sur le plan clinique on distingue 4 stades de l’insuffisance cardiaque :
Stade I absence de symptômes
Stade II symptômes survenant au cours d’une activité courante
Stade III symptômes survenant aux petits efforts
Stade IV symptômes survenant au repos
Diseases of the Heart and Blood Vessels. Nomenclature and criteria for
Diagnosis. Boston, Little, Brown and Co ; 1964 , P114
Cette classification n’est pas utilisable et n’a que peu d’intérêt chez le sujet âgé compte tenu des
atypies et de la mobilité réduite rencontrées au grand âge.
B Une nouvelle classification a été récemment proposée par l’American college of Cardiology et
l’American Heart Association.Elle est basée davantage sur l’évolution et la progression de l’affection :
Stade A : présence de facteurs de risque de développer une insuffisance cardiaque sans atteinte
structurelle ou fonctionnelle
Stade B : présence d’anomalies structurelles ou fonctionnelles sans symptômes d’insuffisance
cardiaque
Stade C : présence de symptômes d’insuffisance cardiaque et d’anomalies cardiaques
structurelles et fonctionnelles
Stade D : insuffisance cardiaque terminale résistante au traitement conventionnel
(Source : JACC, vol 38 n°72001 : 2101-13)

C- Les différentes formes cliniques d’insuffisance cardiaque
1) Insuffisance cardiaque gauche, droite ou globale
a) Pour l’insuffisance cardiaque gauche le signe fonctionnel est la dyspnée. Celle ci peut être
déclenchée à l’effort, spontanée parfois nocturne, paroxystique.
Les signes physiques sont : la tachycardie, un bruit de galop, un souffle d’insuffisance mitrale, des
râles crépitants.
b) Pour l’insuffisance cardiaque droite les signes comprennent le foie cardiaque (congestion
hépatique, la turgescence des veines jugulaires l’œdème des membres inférieurs et l’oligurie).
c) L’insuffisance cardiaque est dite globale devant l’association des signes gauche et droite.
2) Insuffisance cardiaque aiguë ou chronique
a) Insuffisance cardiaque aiguë
Les mécanismes d’adaptation n’ont pas le temps de se mettre en place (exemple : infarctus du
myocarde, bloc auriculo-ventriculaire aigu, rupture de cordage mitral, embolie pulmonaire…).
b) Insuffisance cardiaque chronique
L’insuffisance cardiaque peut être longtemps bien tolérée grâce aux mécanismes d’adaptation.
Des facteurs surajoutés peuvent déclencher une décompensation aiguë (infection, trouble du rythme,
arrêt de traitement…).
3) Insuffisance cardiaque de bas débit ou de haut débit
Une baisse du débit cardiaque au repos ou à l’effort caractérise l’insuffisance cardiaque apparaissant
dans la plupart des formes de cardiopathies (congénitale, valvulaire, hypertensive, coronarienne,
cardiomyopathie…).Un certain nombre d’affections sont responsables d’insuffisance cardiaque à
haut débit : thyréotoxicose, fistule artério-veineuse, Béribéri, maladie de Paget, anémie…etc.
4) Insuffisance cardiaque systolique ou diastolique
L’insuffisance cardiaque peut être due à une anomalie de la fonction systolique, conduisant à un
défaut d’expulsion du sang (insuffisance cardiaque systolique) ou à une anomalie de la fonction
diastolique, conduisant à un défaut de remplissage ventriculaire (insuffisance cardiaque
diastolique).Sur le plan clinique, il peut s’avérer difficile de faire la différence entre un
dysfonctionnement ventriculaire systolique et diastolique ; le tableau ci-dessous résume leurs
principales caractéristiques.
Caractéristiques cliniques de l’insuffisance cardiaque systolique et diastolique
Insuffisance cardiaque Systolique Diastolique
Antécédents IDM ancien ou aigue HTA ; OAP, ischémie myocardique aigue
Examen clinique Cardiomégalie, Galop B3, Insuffisance
mitrale chronique ou aortique
Taille du cœur normal ou modérément
agrandie, galop B4, souffle systolique
d’éjection
Rx thorax cardiomégalie Taille du cœur normal
Fraction d’éjection < 40 % > 40 % et E/A < 0,60 (normale >0,75)
Echocardiographie Cavités dilatées avec parois VG fines VG à parois épaisses hyper dynamiques
Traitement Digitaliques, IEC, Diurétiques Diurétiques*, Inhibiteurs calciques,
B bloquants ; IEC

VII/ PARTICULARITES CLINIQUES DE L’INSUFFISANCE CARDIAQUE AU GRAND AGE
L’insuffisance cardiaque est un syndrome clinique dû à une anomalie de la fonction ventriculaire dont le
diagnostic est souvent facile à établir, si le contexte est évocateur. Mais plus délicat chez un patient
présentant une forme fruste ou atypique tel est le cas du sujet âgé où les symptômes sont souvent
intriqués du fait de l’existence de pathologies associées (respiratoire, anémie, déconditionnement
physique…).
A/ Signes fonctionnels
1) La dyspnée : La dyspnée d’effort est souvent difficilement interprétable chez les patients âgés dont
la mobilité est souvent limitée (causes pulmonaire et cardiaque peuvent coexister). La dyspnée de
repos peut être absente ; l’orthopnée reste un bon argument en faveur de l’origine cardiaque de la
dyspnée.
2) Signes de bas débit : L’asthénie est un deuxième symptôme fréquemment retrouvé souvent en
rapport avec un bas débit ou une hypotension artérielle. Certains signes généraux non spécifiques tels
que la confusion mentale, les troubles du comportement, la désorientation temporo-spaciale, les
troubles du sommeil, les chutes, la perte d’autonomie, peuvent parfois représenter la seule
manifestation clinique de l’insuffisance cardiaque chez le sujet âgé.
3) Oedèmes périphériques : Ils sont fréquents chez les personnes âgés et non spécifiques.
L’insuffisance cardiaque doit être évoquée au même titre que d’autres pathologies fréquentes
(pathologie rénale, malnutrition, insuffisance ou compression veineuse, lymphoedème).
B Signes physiques
1) Râles pulmonaires : Les râles pulmonaires inspiratoires (crépitants) sont souvent retrouvés en
dehors de toutes pathologies cardiovasculaires. Il faut les rechercher après la toux du fait d’une
hypoventilation alvéolaire fréquente.
Une fibrose pulmonaire peut également être responsable de crépitants chez les sujets âgés.
En outre l’œdème pulmonaire peut s’accompagner d’un bronchospasme aboutissant à une véritable
dyspnée asthmatiforme pouvant orienter à tort vers une origine pulmonaire.
L’absence de râle pulmonaire rend moins probable l’existence d’une insuffisance cardiaque gauche.
2) Signes d’insuffisance cardiaque droite : Les signes témoignant de l’élévation des pressions de
remplissage droite sont : l’hépatomégalie plus ou moins douloureuse, le reflux hépato-jugulaire, les
œdèmes des membres inférieurs et la turgescence des jugulaires. Ces signes peuvent simuler une
pathologie abdominale.
3) La tachycardie : Elle manque souvent chez le sujet âgé du fait de la coexistence fréquente de
troubles de la conduction ou d’une sensibilité particulière aux médicaments bradycardisants.
4) Les bruits du cœur: Le B4 n’a pas de valeur diagnostique chez la personne très âgée, le B3 est
souvent difficile à retrouver ; l’auscultation est surtout utile pour rechercher une étiologie notamment un
rétrécissement aortique calcifié suspecté devant l’existence d’un souffle systolique ancien, la survenue
d’un souffle récent d’insuffisance mitrale fait suspecter une rupture de cordage.
La présentation atypique de l’insuffisance cardiaque chez le sujet âgé doit faire rechercher
systématiquement les co-morbidités qui modifient les signes cliniques notamment :
* Le syndrome confusionnel est souvent une réponse clinique au stress fréquent chez le sujet âgé en
présence de lésions cérébrales dégénératives ou vasculaires et/ou de prise de médicaments qui
 6
6
 7
7
 8
8
 9
9
1
/
9
100%