Prise en charge des patients avec problèmes de toxicomanie et de

Prise en charge des patients
avec problèmes de toxicomanie
et de santé mentale
Didier Jutras-Aswad MD, MS, FRCPC
Médecin psychiatre et directeur, Unité de psychiatrie des toxicomanies du CHUM
Chercheur, Centre de recherche du CHUM
Professeur agrégé de clinique, Département de psychiatrie, Universtié de Montréal
Journée Alliance, Laval
18 novembre 2016

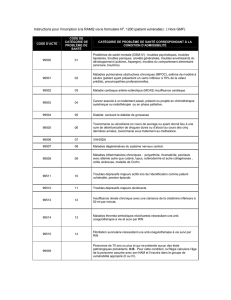
Déclaration des conflits d’intérêt potentiels
Nom de la compagnie/organisation Type d’affiliation Date
Insys Soutien pour recherche, consultation 2015-2018,2016
Pfizer Subvention de recherche 2014-2016
Lundbeck-Otsuka Présentation (sans droit de regard sur le contenu) 2015-2016
Mylan
Présentation (sans droit de regard sur le contenu) 2014

Objectifs
•Définir les enjeux entourant l’intervention chez une
personne présentant des problèmes concomitants de
toxicomanie et de santé mentale;
•Utiliser les données probantes dans le traitement des
troubles concomitants;
•Développer des approches et stratégies de collaboration
pour mieux intervenir auprès des personnes souffrant de
troubles concomitants.

Compton, W. M. et al. Arch Gen Psychiatry 2007;64:566-576.
Pertinence clinique de la comorbidité:
épidémiologie

Pertinence clinique de la comorbidité:
l’exemple de la dépression
•La dépression prédit le risque de développer une
toxicomanie et vice versa1
•La dépression prédit le risque de rechute chez le patient
dépendant à une substance2
•La présence de toxicomanie est associé à une évolution
défavorable de la dépression3
1Gilman et al, Drug Alcohol Depend 2001; 2Greenfield SF et al. Arch
Gen Psychiatry 1998; 3 Mueller et al Am J Psychiatry 1994
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%