Vague 6 – Charte d`amélioration de la qualité

Vague 6 – Charte
d’amélioration de la qualité
Accès ouvert, efficacité et gestion des maladies chroniques dans les soins
primaires
« Grâce à l’accès ouvert, mes patients peuvent me consulter plus facilement dès le début de leur
problème de santé. Le fait d’attendre une seule journée a réduit leur stress de même que mon propre
stress et celui de mon personnel. » ~Dr Paul Cano, Équipe de santé familiale de Smithville
« Cette initiative de QSSO a révolutionné notre pratique. »
~Susan Ouellet, administratrice, Équipe de santé familiale Greenstone
« Le fait de mieux comprendre votre pratique fournit d’excellentes occasions de vous améliorer. C’est
en pensant aux patients que j’ai fait de grands changements dans la façon de m’occuper de ceux qui
ont des besoins complexes en matière de santé, ce qui a permis de réduire de 50 % le temps
d’attente pour le troisième rendez-vous disponible. »
~Dr Jamie Read, Équipe de santé familiale Sherbourne
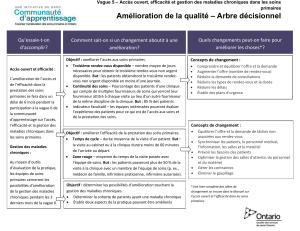
Qu’essaie-t-on d’accomplir?
Selon l’Observateur de la qualité de 2012, publié par Qualité des services de santé Ontario,
« seulement la moitié des adultes en mauvaise santé ont pu voir un médecin ou une infirmière le jour
même ou le lendemain, contre 79 % au Royaume-Uni »
1
. Le retard mis à obtenir un rendez-vous avec
leur fournisseur de soins primaires cause l’insatisfaction des patients, contribue à l’insatisfaction du
personnel et peut contribuer à empirer les résultats cliniques
2
. Les retards sont également coûteux
pour les raisons suivantes :
Il y a un coût associé à la tenue des listes d’attente et au triage des demandes de rendez-
vous des patients.
Le nombre de patients qui ne se présentent pas à leur rendez-vous augmente lorsque les
patients doivent attendre longtemps avant d’obtenir un rendez-vous.
Les patients qui attendent un rendez-vous risquent de se présenter avec un état clinique plus
coûteux
3
.
Les patients se rendent à l’urgence pour obtenir des soins médicaux qu’ils pourraient recevoir
de leur fournisseur de soins primaires (niveaux 4 ou 5 de l’échelle canadienne de triage et de
gravité [ÉTG]). « En Ontario, près d’une personne sur deux estime qu’elle aurait pu être
soignée par son fournisseur de soins primaires s’il avait été joignable la dernière fois qu’elle
est allée à l’hôpital ou aux urgences
4
. »
Les constatations présentées dans l’Observateur de la qualité de 2012 démontrent qu’il y a quelques
signes d’amélioration dans la gestion des maladies chroniques, notamment en ce qui concerne les
complications et l’utilisation des médicaments recommandés, mais qu’il y a encore d’immenses
progrès à faire. Malheureusement, les pratiques exemplaires fondées sur des preuves qui pourraient
aider les gens à rester en bonne santé ne sont pas toujours appliquées
5
.

2
Vague 6 - Charte Qualité des services de santé Ontario
OBJECTIF du projet :
L’amélioration de l’accès aux soins primaires et de l’efficacité dans la prestation des soins
primaires se fera dans un délai de six mois pendant la participation à la vague 6 de la
communauté d’apprentissage sur l’accès ouvert, l’efficacité et la gestion des maladies
chroniques dans les soins primaires. Au moyen d’outils d’évaluation de leur pratique, les
équipes de soins primaires détermineront les aspects qui peuvent être améliorés en ce qui a
trait à la gestion des maladies chroniques pendant les trois derniers mois de la vague 6.
La feuille de route en ligne de l’accès ouvert et de l’efficacité dans les soins primaires vous orientera
dans le processus d’amélioration. Les équipes modifieront leur pratique afin d’améliorer l’efficacité
administrative et de mieux assortir l’offre de rendez-vous et la demande de consultations afin d’ouvrir
l’accès. À la base de l’accès ouvert se trouve le principe voulant que les patients qui appellent pour
prendre rendez-vous avec un médecin se voient offrir un rendez-vous le jour même ou le jour qui leur
convient
6
.
Après vous être employé à améliorer l’accès et l’efficacité, vous pourrez évaluer votre gestion des
patients ayant une maladie chronique afin de déterminer les aspects qui peuvent être améliorés pour
faire une différence dans la qualité des soins que vous pouvez offrir. La feuille de route en ligne de
gestion des maladies chroniques vous guidera dans l’évaluation, le diagnostic et l’élaboration d’un
plan d’amélioration de la qualité.
Comment sait-on si un changement aboutit à une amélioration?
Les quatre indicateurs décrits ci-dessous seront suivis pour faire en sorte que les changements
aboutissent à des améliorations. Le suivi se fera pendant les neuf mois au cours desquels les cabinets
participeront à la vague 6 de la communauté d’apprentissage sur l’accès ouvert, l’efficacité et la
gestion des maladies chroniques dans les soins primaires (de mars à décembre 2013), et se
poursuivra pendant une autre période de trois mois (de janvier 2014 à la fin de mars 2014) pour
démontrer la pérennité des efforts d’amélioration déployés pendant l’apprentissage.
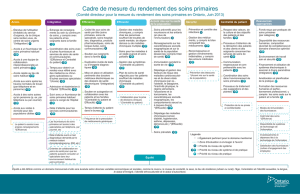
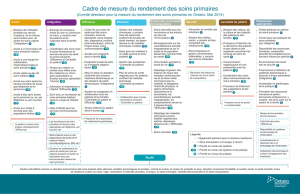
Accès et efficacité
1. Troisième rendez-vous disponible – Les patients obtiendront le troisième rendez-vous
disponible en moins d’une journée. Cet indicateur sert à mesurer le nombre de jours qu’un
patient doit attendre pour obtenir un rendez-vous non urgent. On utilise le troisième rendez-
vous comme indicateur parce que le premier et le deuxième rendez-vous disponibles peuvent
être accessibles en raison de l’annulation de rendez-vous, ce qui ne permet pas de mesurer la
véritable accessibilité
7
.
2. Continuité des soins – 85 % des patients d’une clinique qui compte de multiples
fournisseurs de soins verront leur fournisseur attitré à chaque visite au lieu d’un autre
fournisseur de la même discipline de la clinique.
3. Temps de cycle – La visite au cabinet ou à la clinique durera moins de 60 minutes de
l’arrivée au départ.
4. Zone rouge (temps à valeur ajoutée) – Les patients passeront plus de 50 % de la visite à la
clinique avec un membre de l’équipe de soins (p. ex., médecin de famille, infirmière
praticienne, infirmière autorisée).

3
Vague 6 - Charte Qualité des services de santé Ontario
On incite les équipes à utiliser leurs données pour orienter leur travail de changement. Dans les
premiers stades de l’initiative, l’équipe de soins pourra établir la taille de la patientèle (liste de
patients), suivre la demande de rendez-vous quotidienne et évaluer l’offre et les taux d’activité
pour prendre ses décisions de changement. Le troisième rendez-vous disponible et la capacité
ouverte future sont des indicateurs qu’il est utile de mesurer de façon continue pour maintenir les
améliorations et déterminer quels changements supplémentaires peuvent être nécessaires et à
quel moment il faudra les faire, le cas échéant.
Gestion des maladies chroniques
Les équipes évalueront et détermineront les possibilités d’amélioration touchant la gestion des
maladies chroniques. À la fin de la période de trois mois portant sur l’évaluation, le diagnostic et la
gestion des maladies chroniques, les équipes pourront :
- déterminer leur cohorte de patients ayant une maladie chronique;
- établir deux aspects de leur pratique qui peuvent être améliorés.
Expérience des patients
On encouragera également les équipes à orienter leur travail de changement en utilisant des
renseignements sur l’expérience des patients. La saisie, la compréhension et l’utilisation des
renseignements que les patients ont à fournir sur leur accès aux soins, les soins qu’ils ont reçus et la
gestion des maladies chroniques peuvent aider les équipes à obtenir le point de vue des patients, à
déterminer les occasions d’amélioration et, en définitive, à encourager les patients à participer à la
conception des soins pour améliorer leur propre expérience et celle de l’équipe
8
. Les équipes qui
participent à la vague 5 de la communauté d’apprentissage sur l’accès ouvert, l’efficacité et la gestion
des maladies chroniques dans les soins primaires pourront faire le suivi des indicateurs facultatifs sur
l’expérience des patients.
Quels changements peut-on faire pour améliorer les choses?
Les concepts de changement représentent des approches générales qui, selon nous, peuvent être
utiles pour apporter des améliorations. La documentation regorge de concepts de changement que
des équipes ont mis en œuvre et qui donnent lieu à des améliorations. À partir de ces concepts de
changement, les cabinets et les cliniques élaboreront des idées plus spécifiques de changement qu’ils
veulent mettre à l’essai. Ces idées peuvent comprendre des processus et des outils qui sont
nouveaux ou qui ont été testés et mis en œuvre avec une efficacité manifeste dans d’autres
contextes
9
.
Une liste de concepts de changement qu’une équipe peut développer et mettre à l’essai se trouve
dans le Manuel sur l’accès ouvert et l’efficacité dans les soins primaires.
1
Qualité des services de santé Ontario, Observateur de la qualité, Toronto, 2012, p. 4.
2
M. Murray, « Modernising the NHS – Patient Care: Access », BMJ, vol. 320 (2000), p. 1594.
3
Ibid., p. 1594.
4
Qualité des services de santé Ontario, Observateur de la qualité, Toronto, 2011, p. 84.
5
Qualité des services de santé Ontario, Observateur de la qualité, Toronto, 2012, p. 10.
6
M. Murray, et D. Berwick, « Advanced Access: Reducing Waiting and Delays in Primary Care », JAMA, vol. 289, no 8 (2003), p.1035.
7
Ibid., p. 1038.

4
Vague 6 - Charte Qualité des services de santé Ontario
8
H. Baxter, M. Mugglestone et L. Maher, The EBD Approach – Experience Based Design Concepts and Case Studies, NHS Institute for
Innovation and Improvement, New Audience Ltd, West Midlands (R.-U.), 2009.
9
G.J. Langley, R.D. Moen, K.M. Nolan, T.W. Nolan, C.L. Norman et L.P. Provost, Improvement Guide. 2nd Ed, Jossey-Bass, San Francisco,
2009.
1
/
4
100%