TS_Connaissances exigibles_partie_1_procreation

Terminale S Partie obligatoire
I – 6 Procréation
Connaissances exigibles
1. Le sexe génétique détermine la mise en place du sexe phénotypique au
cours du développement d’un mammifère .
1.1 Le sexe est génétiquement défini à la fécondation par la présence des chromosomes
sexuels : XX chez la femelle et XY chez le mâle.
1.2 La 1ère étape de l’expression du sexe génétique se caractérise par la mise en place d'un
appareil génital indifférencié.
Chez le jeune embryon, la structure de l'appareil génital est commune aux deux
sexes.
Les gonades sont indifférenciées.
Les voies génitales présentent deux types d'ébauches : les canaux de Wolff et
les canaux de Müller
1.3 1.3 Lors de la 2ème étape, au cours du développement embryonnaire, les gonades se
différencient.
1.3.1. L'acquisition du sexe gonadique mâle est déterminée par l'expression du gène Sry
Le gène Sry est localisé sur la portion spécifique du chromosome Y.
Ce gène code pour la synthèse de la protéine TDF.
Cette protéine conduit à la différenciation de la gonade en testicule.
1.3.2. Chez la femelle, en absence du gène Sry, les gonades se différencient en ovaires.
1.4 1.4 Lors de la 3ème étape, au cours du développement embryonnaire, les voies génitales
se différencient.
1.4.1 Chez le mâle, les hormones testiculaires contrôlent la sexualisation des voies
génitales.
La testostérone stimule la masculinisation des canaux de Wolff à l'origine des
voies génitales mâles et des organes sexuels externes.
L'hormone antimüllérienne entraîne la régression des canaux de Müller.
1.4.2 1.4.2 Chez la femelle, l'absence d'hormones testiculaires conduit à la
féminisation des voies génitales.
Les canaux de Wolff régressent et disparaissent
Les canaux de Müller persistent et évoluent en voies génitales femelles.
1.5 1.5 A la puberté, les appareils génitaux deviennent fonctionnels.
1.5.1. La concentration plasmatique des hormones sexuelles sécrétées par les gonades
augmente considérablement.
Les testicules sécrètent la testostérone.
Les ovaires sécrètent les oestrogènes.
1.5.2. Les hormones sexuelles contrôlent le développement des caractères sexuels
secondaires et l'acquisition de la fonctionnalité de l'appareil génital.

1.6 1.6 Les phénotypes sexuels sont définis pas les caractères sexuels primaires et
secondaires.
Les caractères sexuels primaires correspondent aux organes génitaux internes et
externes.
Les caractères sexuels secondaires correspondent à des différences
morphologiques et comportementales entre les deux sexes.
2. Le fonctionnement des gonades est contrôlé par un système de régulation
2.1 2.1 La concentration plasmatique des hormones sexuelles produites par les gonades
détermine l'aptitude à la procréation en modifiant l’activité des cellules cibles des
effecteurs.
2.1.1 Chez le mâle, le maintien de la concentration de la testostérone est indispensable à
l'entretien des caractères sexuels et au déroulement de la spermatogénèse.
La testostérone est sécrétée par les cellules interstitielles des testicules,
regroupées en populations cellulaires permanentes.
La concentration plasmatique de testostérone résulte d'un équilibre dynamique entre
sécrétion continue d'une part, dégradation puis excrétion d'autre part.
Dans l’espèce humaine, la production de spermatozoïdes et de testostérone est
continue de la puberté jusqu’à la fin de la vie.
2.1.2 Chez la femelle, les variations cycliques de la concentration en oestrogènes et en
progestérone sont indispensables à la fécondation et à la nidation.
2.1.2.1 L'oestradiol et la progestérone, hormones sexuelles femelles, sont sécrétées de
façon cyclique par des populations cellulaires temporaires des ovaires.
Cette activité est cyclique de la puberté à la ménopause chez la femme.
2.1.2.2 Pendant la phase folliculaire, première phase du cycle ovarien, la sécrétion
d'œstrogènes résulte de l'activité de cellules du follicule.
Les oestrogènes sont sécrétées en quantité croissante au cours de la maturation du
follicule.
Les oestrogènes stimulent la prolifération des cellules de la muqueuse utérine, ce qui
prépare la nidation.
La concentration croissante d'œstrogènes, deux jours avant l'ovulation, augmente la
fluidité de la glaire cervicale, ce qui facilite le passage des spermatozoïdes.
2.1.2.3 Pendant la phase lutéale, deuxième phase du cycle ovarien, oestradiol et
progestérone sont sécrétées par les cellules du corps jaune.
Le corps jaune est issu de la transformation du follicule qui a libéré le gamète
femelle.
La progestérone renforce la vascularisation de la muqueuse utérine et rend les
glandes utérines fonctionnelles : la muqueuse utérine devient apte à la nidation.
La progestérone inhibe la contraction du myomètre, ce qui favorise l'implantation
éventuelle de l'embryon.
En l’absence de nidation, le corps jaune régresse, les concentrations plasmatiques
d'œstrogènes et de progestérone diminuent.
La diminution de la concentration plasmatique des hormones ovariennes entraîne la
destruction d’une grande partie de la muqueuse utérine ce qui provoque la menstruation
chez la femme.

2.2 La régulation de l'axe gonadotrope se fait à trois niveaux : gonades, hypophyse et
hypothalamus.
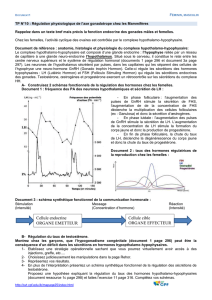
2.2.1 L'hypothalamus commande la sécrétion des hormones hypophysaires.
Certains neurones de l'hypothalamus ont une activité spontanée.
Ce message nerveux commande une libération pulsatile de GnRH dans le sang par ces
mêmes neurones. La GnRH est une neurohormone.
La GnRH stimule la sécrétion d'hormones hypophysaires, FSH et LH.
2.2.2 La variation de la concentration plasmatique des hormones hypophysaires constitue le
message hormonal contrôlant l'activité des organes effecteurs, les gonades.
2.2.2.1. Les hormones hypophysaires sont appelées des gonadostimulines.
2.2.2.2 Chez l’homme, la production continue de gonadostimulines entretient l’activité des
testicules.
La LH stimule la production de testostérone .
La FSH stimule indirectement la spermatogénèse.
2.2.2.3 Chez la femme, la sécrétion cyclique de gonadostimulines détermine l’activité des
ovaires.
La sécrétion de FSH permet la croissance des follicules ovariens.
Le pic de LH déclenche l’ovulation.
L’importante sécrétion de LH permet la mise en place d’un corps jaune fonctionnel.
2.2.3 Le complexe hypothalamo-hypophysaire capte les variations de la concentration
plasmatique des hormones produites par les gonades et adapte en conséquence la sécrétion des
gonadostimulines.
2.2.3.1 2.2.3.1 Chez l'homme, une rétroaction négative suffit à ramener à sa valeur de
référence la concentration de testostérone.
Cette valeur de référence constitue la grandeur de consigne de l’homéostat .
Une augmentation de la concentration de testostérone entraîne une diminution de la
sécrétion de LH.
La réponse des cellules cibles (cellules interstitielles) diminue l'activité des cellules
qui les commandent (cellules du complexe hypothalamo-hypophysaire) : c’est une
rétroaction négative.
Une diminution de la concentration plasmatique de testostérone lève la rétroaction
négative, ce qui entraîne une augmentation de la sécrétion de LH.
2.2.3.2 2.2.3.2 Chez la femme, l'alternance de rétroactions négatives et positive est
responsable des cycles sexuels.
Au cours d’un cycle sexuel, les grandeurs de consigne constituées par les
concentrations plasmatiques d’œstrogènes et de progestérone de l’homéostat varient.
Au cours de la phase folliculaire, de faibles concentrations d’œstradiol exercent une
rétroaction négative sur le complexe hypothalamo-hypophysaire qui diminue la production
de gonadostimulines.
En fin de phase folliculaire, la mise en jeu d’un servomécanisme transforme le sens
de la rétroaction.

La réponse des cellules cibles (les cellules folliculaires) augmente l'activité des
cellules qui les commandent (cellules du complexe hypothalamo-hypophysaire) : c’est une
rétroaction positive.
En phase lutéale, l’œstradiol et la progestérone exercent conjointement une
rétroaction négative diminuant de nouveau la production des gonadostimulines.
En fin de phase lutéale, en absence de fécondation, la diminution des concentrations
plasmatiques des hormones ovariennes entraîne la production accrue de FSH ce qui
permet le début d’un nouveau cycle.
3. L’activité hormonale assure le synchronisme des phénomènes
physiologiques et comportementaux, condition du succès de la procréation
3.1 La rencontre des gamètes résulte d’un comportement sexuel caractéristique de chaque
espèce
3.1.1 Chez les mammifères non hominidés, le comportement sexuel est étroitement lié à des
facteurs hormonaux et environnementaux
3.1.1.1 Chez la femelle, l’état physiologique qui conduit à l’acceptation du mâle est
déterminé par l’augmentation de la sécrétion d’oestrogènes
Cet état physiologique est appelé oestrus
Le synchronisme de l’oestrus et de l’ovulation augmente les chances de fécondation
3.1.1.2 Chez le mâle, l’état physiologique qui conduit au rut est déterminé par
l’augmentation de la sécrétion de testostérone et par l’existence de stimuli émis par la
femelle réceptive
3.1.1.3 Les facteurs de l’environnement peuvent influencer l’activité du complexe
hypothalamo-hypophysaire
Le complexe hypothalamo-hypophysaire intègre des messages nerveux et hormonaux
provoqués par des stimuli d’origine externe
Cette intégration se traduit par des variations des pulses de GnRH
3.1.2 Chez les hominidés, la relation entre les sécrétions hormonales et le comportement
sexuel est moins étroite
Le développement de la libido à partir de la puberté est lié à l’augmentation des
concentrations plasmatiques des hormones sexuelles.
Dans l’espèce humaine les individus sont capables de dissocier au moins partiellement
leur comportement sexuel de leur état hormonal.
3.2 Chez les mammifères, la rencontre des gamètes a lieu dans les voies génitales
femelles : la fécondation est interne.
3.2.1 Elle a lieu dans le tiers supérieur des trompes
Elle implique la migration des spermatozoïdes dans les voies génitales femelle après
l’accouplement
3.2.2 La survie limitée des gamètes dans les voies génitales femelles réduit la période de
fécondité à quelques jours par cycle.
3.3 La gestation nécessite des modifications des sécrétions hormonales.
3.3.1 Lorsqu’il y a gestation, la concentration plasmatique de progestérone augmente

Cela est dû au maintien de l’activité du corps jaune
Ainsi la muqueuse utérine ne se détruit pas.
3.3.2 Le maintien de cette activité du corps jaune est assuré par une hormone : l’HCG
Cette hormone est sécrétée par des cellules embryonnaires dès le début de la
nidation
La présence de cette hormone dans l’urine permet de diagnostiquer une grossesse
4.Les connaissances acquises sur la physiologie de la reproduction
permettent des applications médicales dans la maîtrise de la procréation.
4.1 Des méthodes de régulation des naissances facilitent le choix du moment de la
procréation.
4.1.1 La contraception hormonale chez la femme est fondée sur la modification des
équilibres hormonaux ayant des conséquences sur les structures reproductrices.
4.1.1.1 Elle utilise des hormones de synthèse : oestrogènes et progestagènes.
4.1.1.2 Ces hormones bloquent le développement folliculaire donc l’ovulation.
Cela est dû à la rétroaction négative exercée sur le complexe
hypothalamo-hypophysaire.
4.1.1.3 Ces hormones agissent aussi sur la glaire cervicale la rendant imperméable
aux spermatozoïdes.
4.1.1.4 Ces modifications sont réversibles après l’arrêt de la prise d’hormones.
4.1.2 Des méthodes d’urgence peuvent être utilisées après un rapport sexuel sans
contraception.
4.1.2.1 La pilule du lendemain agit grâce à la forte dose d’oestrogènes et/ou de
progestagènes
Elle engendre une perturbation hormonale qui empêche l’ovulation ou la
nidation si l’ovulation a déjà eu lieu.
4.1.2.2 le RU 486 est une molécule antagoniste de la progestérone
Il a une structure proche de celle de la progestérone mais n’induit pas la
même réponse biologique
Il entre en compétition avec elle sur les cellules cibles de la muqueuse
utérine
Cette muqueuse ne répond plus à l’action de la progestérone : la grossesse
devient impossible.
4.1.3 La contraception hormonale masculine est encore à l’état de recherche.
4.1.4 Des méthodes non hormonales peuvent être utilisées.
4.2 L’aide médicalisée à la procréation permet de traiter certains cas d’infertilité.
4.2.1 des oestrogènes et des progestagènes de synthèse permettent de stimuler l’ovulation
et de préparer la nidation.
4.2.2 Elles sont utilisées dans différents cas : IA, FIVETE, ICSI
L’IA est l’insémination artificielle
 6
6
1
/
6
100%