V - PATHOLOGIES DU COUDE - ff

1
PATHOLOGIES DU COUDE
Le coude est une articulation très sollicitée en handball. Les pathologies décrites à ce niveau
chez le sportif peuvent être groupées en quatre grandes catégories:
+ Les apophysites et/ou arrachements de noyaux osseux
= Noyau complémentaire de l'olécrane
= Condyle huméral (voir maladie de Panner)
= Noyau de l'épitrochlée
+ Les tendinites
= Tricipitale
= Bicipitale
= Des muscles épicondyliens (tennis elbow)
= Des muscles épitrochléens (golf elbow)
+ Les luxations
= Huméro-cubitale
= Radio-cubitale
+ Les fractures
= De l'olécrane
= De l'apophyse coronoïde
= Du condyle externe de l'humérus
= Du col radial
= De l'épitrochlée
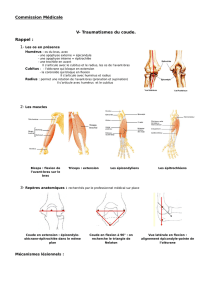
1. ANATOMIE
1.1 OSTEOLOGIE
Trois os participent à l'articulation du coude, l'humérus, le radius et le cubitus.
= Extrémité inférieure de l'humérus
L'extrémité inférieure de l'humérus est aplatie d'avant en arrière, elle est formée d'une surface
articulaire et de deux saillies latérales l'épicondyle (externe) et l'épitrochlée (interne). L'épicondyle est
une saillie rugueuse qui donne naissance, par un tendon unique, aux muscles épicondyliens (2 e radial,
extenseur commun des doigts, extenseur propre du V, cubital postérieur), et sur sa face postérieure à
l'anconé. L'épitrochlée est située en dedans de la trochlée et donne naissance, par un tendon commun,
aux muscles épitrochléens (rond pronateur, grand et petit palmaires, cubital antérieur). L'extrémité
articulaire de l'humérus est constituée par une trochlée interne, un condyle externe séparés par une
gouttière condylo-trochléenne.
. La trochlée présente deux versants et une gorge qui décrit un arc en hélice. Elle est
surmontée en avant par la fossette coronoïdienne et en arrière par la cavité olécrânienne.
. Le condyle est un segment sphérique qui regarde en avant et en bas.

2
= Extrémité du radius
L'extrémité supérieure du radius est formée de la tête (zone articulaire), d'un col et d'une
tubérosité sur laquelle s'insère le tendon du biceps brachial. La tête du radius supporte deux
articulations dont les surfaces cartilagineuses sont en continuité l'une avec l'autre. La cupule radiale
répond au condyle huméral, la partie interne du bord de la cupule s'articule avec la petite fosse
sigmoïde.
= Extrémité du cubitus
L'extrémité supérieure du cubitus est formée par deux apophyses, l’olécrane et l'apophyse
coronoïde.
. L’olécrane présente une face antérieure articulaire et une face postérieure rugueuse.
La partie supérieure de cette dernière donne insertion au tendon du triceps brachial.
. L'apophyse coronoïde présente une face supérieure articulaire, une face inférieure
dont la partie basse donne insertion au brachial antérieur, une face interne sur laquelle s'insère le
ligament latéral interne et une face externe articulaire.
L'extrémité supérieure du cubitus présente deux cavités articulaires dont l'une occupe la face
antérieure de l’olécrane (grande cavité sigmoïde olécrânienne), et l'autre la surface supérieure de
l'apophyse coronoïde (petite cavité sigmoïde coronoïdienne). Les surfaces articulaires de ces deux
cavités sont perpendiculaires. Le sillon transversal qui les partage verticalement répond à la gorge
trochléenne. La petite cavité sigmoïde est située sur la phase externe de l'apophyse coronoïde, elle
s'articule avec la cupule radiale.
1.2 ARTICULATION DU COUDE
L'articulation du coude est formée de trois articulations, entre l'humérus, le cubitus et le radius.
Ces trois articulations existent déjà à la fin du primaire et chez les amphibiens et les reptiles du
secondaire. Il s'agit d'un caractère très ancien, propre à l'ensemble des vertébrés. Les trois articulations
sont enfermées dans une même capsule qui s'étend de l'humérus aux deux os de l'avant bras. Cette
dernière est renforcée par les ligaments antérieur, latéral interne, latéral externe, postérieur, annulaire
et le ligament radio-cubital.
. Le ligament antérieur s'étend sur tout l'humérus de l'épitrochlée à
l'épicondyle au bord externe de l'apophyse coronoïde et au ligament annulaire.
. Le ligament latéral externe est formé de trois faisceaux qui prennent
naissance sur l'épicondyle et s'étendent au bord externe de la grande cavité sigmoïde.
. Le ligament latéral interne comprend également trois faisceaux qui prennent
naissance sur l'épitrochlée et divergent vers le bord interne de la grande cavité sigmoïde.
. Le ligament annulaire entoure la tête radiale sans présenter d'insertion sur
cette dernière. Cette conformation permet lors de la prono-supination le glissement de la tête radiale au
sein du ligament.
. Le ligament radio-cubital ou ligament inférieur, relie le bord inférieur de la
petite cavité sigmoïde au bord interne du radius, juste sous sa surface articulaire
. Le ligament postérieur, très peu développé relie l'extrémité supérieure de
l’olécrane aux bords latéraux de la fossette olécrânienne.

3
2. PHYSIOLOGIE
L'articulation du coude réalise des mouvements de flexion/extension de l'avant bras grâce à
l'articulation de l'humérus avec le cubitus et le radius, et des mouvements de torsion appelés pronation

4
et supination avec l'articulation radio-cubitale. Ces derniers mouvements nécessitent le bon
fonctionnement de l'articulation radio-cubitale inférieure. En extension (160°) le cubitus ne se trouve
pas exactement dans l'axe de l'humérus. Ce valgus physiologique est d'environ 170°. La flexion
maximale est de 20 à 30°. La supination (paume de la main vers le haut) est de 90°, la pronation
(paume de la main vers le bas) de 80°.
3.TRAUMATOLOGIE
La traumatologie du coude en rapport avec l'activité sportive regroupe des apophysites, des
ostéonécroses, des luxations, des tendinites et des fractures.
3.1 FRACTURES DU COUDE
Le coude est une articulation difficile à explorer radiologiquement en phase aiguë du fait de
l’impossibilité d'étendre l'avant bras. Le praticien devra donc être vigilant et demander toutes les
incidences radiologiques qui lui semblent propres à diagnostiquer une fracture. Le coude de l'enfant
jeune (moins de 1O ans) est l'articulation qui, sur le plan de l'interprétation radiographique pose le plus
de problèmes, c'est pourquoi on insistera sur la qualité des clichés (face et profil strict). Les principales
fractures du coude sont les fractures de l’olécrane, de l'apophyse coronoïde, du condyle externe de
l'humérus, de l'épitrochlée et la fracture du col radial.
+ Fracture de l’olécrane
= Etiologie
C'est une fracture relativement rare du coude dans le domaine sportif. Elle est secondaire à une
chute direct sur le coude.
= Diagnostic
. Examen clinique
Le diagnostic est très aisément posé. Point douloureux exquis, hématome, contraction
douloureuse du triceps.
. Examen radiographique
La radiographie met en évidence le trait de fracture (souvent horizontal) et la taille du
fragment osseux. Les déplacements importants sont exceptionnels.
= Traitement
Après réduction (exceptionnellement nécessaire), immobiliser l'avant-bras en semi-extension
pendant 3 semaines. Le risque majeur est la pseudarthrose d'un petit fragment du bec avec calcification
dans le tendon du triceps. Une intervention chirurgical est rarement nécessaire.
+ Fracture de l'apophyse coronoïde
= Etiologie
Elle résulte d'une luxation postérieure du cubitus par accrochage de son sommet sur la trochlée
lors de sa translation antéropostérieure. Le mouvement en cause est le plus souvent une chute sur la
main, l'avant-bras étant tendu.

5
= Diagnostic
. Examen clinique
La douleur est difficile à localiser du fait de la luxation postérieure du cubitus, l'apophyse se
trouvant sous la trochlée humérale. Le diagnostic doit donc être évoqué cliniquement dans cette
situation et vérifié radiologiquement.
. Examen radiologique
La fracture de l'apophyse coronoïde est visible sur les radiographies de profil, le coude étant
en extension ou en flexion. Le fragment fracturé est le plus souvent non déplacé, seulement séparé de
sa base par le trait fracturaire.
= Traitement
Compte tenu de l'absence d'insertion tendineuse à ce niveau le traitement consiste à
immobiliser le bras avec un Dujarier, le coude étant à 90° de flexion.
+ Fracture du condyle externe de l'humérus
Ce sont des fractures rares mais qui ne doivent pas être méconnues compte tenu du risque très
important de séquelles.
= Etiologie
Cette fracture résulte d'un traumatisme direct violent.
= Diagnostic
. Examen clinique
La douleur siège au niveau du ligament latéral externe, la pronosupination est douloureuse. La
région externe est souvent tuméfiée et ecchymotique mais il est pratiquement impossible d'évoquer sur
les seuls arguments cliniques une fracture condylienne.
. Examen radiologique
Chez l'enfant la radiographie peut être difficilement interprétable si le trait de la fracture est
proche du cartilage de conjugaison. Chez l'adulte le trait de fracture apparaît le plus souvent oblique de
dehors en dedans ou horizontal. En cas de doute un examen tomodensitométrique peut être nécessaire.
= Traitement
C'est une fracture articulaire, donc à risque fonctionnel ultérieur. La réduction se fera de façon
sanglante avec fixation par deux broches. L'immobilisation par résine brachio-antibrachiale sera
maintenue 4 semaines.
+ Fracture du col radial
C'est une fracture très fréquente chez le sportif.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%