Intervention du Dr RICHARD le 23/11/2012 lors de la 1ère journée

Les atteintes cardiaques héréditaires
Application du séquençage haut débit en
diagnostic clinique
1ère Journée des Cardiopathies
Vendredi 23 Novembre
Université Paris VI- CHU Pitié Salpêtrière
Institut de Cardiologie
Dr Pascale RICHARD- UF Cardiogénétique et
Myogénétique Moléculaire et Cellulaire

Le contexte du diagnostic
Le contexte du diagnostic
mol
molé
éculaire
culaire
Outils
Outils
L
L’
’é
étape clinique
tape clinique
•
•Examiner attentivement
Examiner attentivement
•
•histoire du patient
histoire du patient
•
•Interroger sur ses ant
Interroger sur ses anté
éc
cé
édents
dents
D
Dé
éfinir un ph
finir un phé
énotype
notype
•
•L
L’
’é
électrocardiogramme (ECG)
lectrocardiogramme (ECG)
•
•L
L’é
’échocardiographie
chocardiographie
•L
L’
’imagerie (IRM)
imagerie (IRM)
•
•Le bilan cardiorespiratoire
Le bilan cardiorespiratoire
•
•Le test d
Le test d’
’effort
effort
Les examens
Les examens
paracliniques
paracliniques
Les examens
Les examens
biologiques
biologiques
•
•Constantes biologiques
Constantes biologiques
L
L’
’analyse mol
analyse molé
éculaire
culaire
ADN, ARN
ADN, ARN
INTERPRETATION

Maladies g
Maladies gé
én
né
étiques
tiques
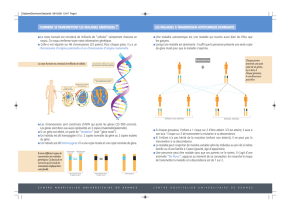
Le choix des outils d
Le choix des outils dé
épends des caract
pends des caracté
éristiques de la maladie
ristiques de la maladie
Maladie
récessive
Maladie
dominante
Maladie
multigénique
Maladie
monogénique
Plusieurs gènes
mutés
1 gène muté
Gène A
Gène B
Gène C
Gène D
Gène E
ou
Gène K
Gène J
Gène L
Gène P
Gène M
et
génétiquement hétérogènes
GENE
MUTE
Maladie 1
Maladie 2
Maladie 3

L’outil diagnostique est choisi en fonction du type de mutation
Le g
Le gè
ène et ses alt
ne et ses alté
érations
rations
•Mutations de type substitutions
–EXONIQUES
•Faux sens
•Non sens
–INTRONIQUES
•Sans effet : polymorphismes
•Effet sur l’épissage
•Mutations de type Insertions/délétions
–De petite taille
•Décalant le cadre de lecture
•Ne décalant pas le cadre de
lecture
–De grande taille
•D’un ou plusieurs exons
•Du gène entier

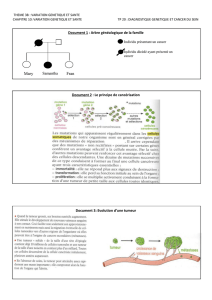
Les atteintes cardiaques héréditaires
Cardiopathies h
Cardiopathies hCardiopathies h
Cardiopathies hé
éé
ér
rr
ré
éé
éditaires
ditairesditaires
ditaires
Myocardial
MyocardialMyocardial
Myocardial
Myocardial
MyocardialMyocardial
Myocardial diseases
diseasesdiseases
diseases
diseases
diseasesdiseases
diseases Primary
PrimaryPrimary
Primary
Primary
PrimaryPrimary
Primary rhythm
rhythmrhythm
rhythm
rhythm
rhythmrhythm
rhythm disturbance
disturbancedisturbance
disturbance
disturbance
disturbancedisturbance
disturbance
Hypertrophic
Hypertrophic
Cardiomyopathy
Cardiomyopathy
Dilated
Dilated
Cardiomyopathy
Cardiomyopathy
Restrictive
Restrictive
Cardiomyopathy
Cardiomyopathy
Arrhythmogenic right
Arrhythmogenic right
ventricular
ventricular cardiomyopathy
cardiomyopathy
Left
Left ventricular
ventricular
non compaction
non compaction
Long QT Syndrome
Long QT Syndrome
Brugada Syndrome
Brugada Syndrome
Catecholaminergic
Catecholaminergic polymorphic
polymorphic
Ventricular
Ventricular tachicardia
tachicardia
Short QT Syndrome
Short QT Syndrome
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
1
/
45
100%