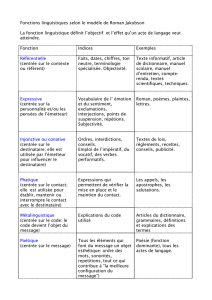
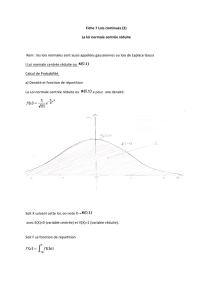
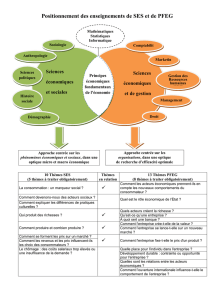
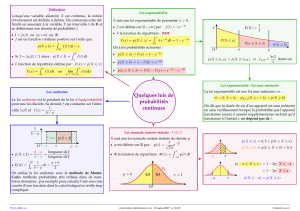
emergence et evolution du concept de soins centres sur le patient

UNIVERSITÉ DE NANTES
FACULTÉ DE MÉDECINE
Année 2015 N°……
THÈSE
Pour le
DIPLÔME D’ÉTUDES SPÉCIALISÉES
MÉDECINE GÉNÉRALE
Laurène BELLIOT
Née le 05/12/1986 à Les Ulis
Présentée et soutenue le 30 juin 2015
E MERGENCEETE VOLUTIONDUCONCEPT
DESOINSCENTRE SSURLEPATIENT :
ENQUE TEDOCUMENTAIRE
Président : Monsieur le Professeur Pierre Pottier
Directeur de thèse : Monsieur le Professeur Jean-Paul Canévet
033

REMERCIEMENTS
À Monsieur le Professeur Pierre Pottier d’avoir accepté de présider le jury.
À Monsieur le Professeur Jean-Paul Canévet de m’avoir suggéré ce thème très intéressant
qui m’aura permis d’enrichir mes connaissances sur ce vaste sujet qu’est la Médecine
Générale ! Merci pour vos conseils avisés.
Merci à tous les membres du jury d’avoir pris le temps de juger ce travail.
Merci également à Marc Jamoulle, France Legaré, Filipe Luis Gomes, Veronica Casado et
Michel Roland d’avoir partagé leurs connaissances du sujet et leur passion pour la médecine.
À Jacques, merci pour ta disponibilité et ta constance, ton amitié et ton soutien précieux !
À mes parents, merci pour votre amour, votre aide, et vos judicieux conseils !
À Frédéric, merci pour tout ton amour, ta bonne humeur quotidienne et ta présence
rassurante !


TABLE DES MATIERES
INTRODUCTION .......................................................................................................................... 1
MÉTHODES ................................................................................................................................. 3
1
ÉVOLUTION DU STATUT DU PATIENT AU COURS DU TEMPS ............................................. 4
1.1
Émergence du statut social du patient : vers un contrepoids au savoir/pouvoir du
médecin .................................................................................................................................. 4
1.2
Un contexte sociétal et philosophique ........................................................................ 5
1.3
Évolution des modèles de relation médecin-patient : prise en compte du patient en
tant que sujet autonome ........................................................................................................ 6
1.3.1
La relation médecin-patient paternaliste ............................................................ 6
1.3.2
Carl Rogers : pionnier de l’approche centrée sur la personne en psychologie ... 9
1.3.3
Szasz et Hollander ................................................................................................ 9
1.3.4
Le rôle de la psychanalyse et de Michael Balint ................................................ 10
1.3.5
Georges Canguilhem .......................................................................................... 11
1.4
Apport de l’anthropologie à la compréhension du patient ...................................... 12
2
LE MODÈLE BIOMÉDICAL ET SES LIMITES ......................................................................... 14
2.1
Définition actuelle du patient .................................................................................... 14
2.2
Découvertes scientifiques et personnalisation des soins .......................................... 14
2.3
Émergence d’un questionnement sur le modèle biomédical à travers un échantillon
de six études de médecine générale de 1977 à 1995 .......................................................... 15
3
VERS UNE AUTONOMIE PLUS GRANDE DES PATIENTS ..................................................... 17
3.1
Quelques exemples des nouveaux droits des usagers : du paternalisme au
partenariat ............................................................................................................................ 17
3.1.1
Droit à l’ information .......................................................................................... 17
3.1.2
Comité Consultatif National D’Éthique .............................................................. 17
3.1.3
États Généraux de la Santé de 1999 .................................................................. 18
3.1.4
Loi Kouchner ....................................................................................................... 18
3.1.5
L’accès au dossier médical ................................................................................. 19
3.1.6
Loi Léonetti ......................................................................................................... 19
3.2
Participation active du patient à la prise de décisions .............................................. 19
3.3
Réticence et freins à l’émancipation et à l’autonomisation des patients ................. 20
4
LE MODÈLE BIOPSYCHOSOCIAL ........................................................................................ 22
4.1
George L. Engel .......................................................................................................... 22

4.2
A. Chauvenet.............................................................................................................. 23
4.3
Marco Vannotti .......................................................................................................... 23
5
L’EVIDENCE-BASED-MEDICINE OU LA MÉDECINE BASÉE SUR LES PREUVES .................... 24
6
LA REMISE EN CAUSE DE L’EVIDENCE-BASED-MEDICINE ET L’ESSOR DU PATIENT-
CENTRED-CARE EN MÉDECINE GÉNÉRALE ............................................................................... 26
6.1
L’approche centrée sur le patient ............................................................................. 26
6.1.1
L’approche centrée patient, plus qu’une médecine fondée sur les preuves .... 26
6.1.2
La communication, base de la relation de soin .................................................. 30
6.1.3
Les bénéfices d’une telle pratique d’approche centrée sur le patient .............. 34
6.2
Le concept de décision médicale partagée : une dimension de l’approche centrée
sur le patient (ACP) ............................................................................................................... 34
6.3
La Narrative-Evidence-Based-Medicine, un outil de l’ACP ........................................ 37
7
L’ACP : UNE NOTION INCORPORÉE DANS LES PRINCIPES DE LA MÉDECINE DE SOINS
PRIMAIRES ................................................................................................................................ 39
7.1
WONCA Europe 2002 ................................................................................................ 39
7.2
Compétences en médecine générale : l’exemple du Canada ................................... 40
7.3
Principes théoriques français de Médecine Générale .............................................. 41
DISCUSSION .............................................................................................................................. 42
CONCLUSION ............................................................................................................................ 46
BIBLIOGRAPHIE ......................................................................................................................... 48
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
1
/
60
100%