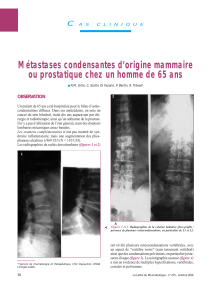
Cancer du sein chez l`homme

COLLÈGE NATIONAL
DES GYNÉCOLOGUES ET OBSTÉTRICIENS FRANÇAIS
Président : Professeur F. Puech
EEXXTTRRAAIITT ddeess
MMiisseess àà jjoouurr
eenn ggyynnééccoollooggiiee mmééddiiccaallee
VVoolluummee 22001100
PPuubblliiéé llee 1100 ddéécceemmbbrree 22001100
——
TRENTE-QUATRIÈMES JOURNÉES NATIONALES
Paris, 2010

441
Résumé
Le cancer du sein chez l’homme est rare, de diagnostic souvent tardif. Le pic de
fréquence se situe aux alentours de 70 ans, plus précoce en cas d’association avec un
cancer de la prostate, dans un contexte génétique le plus souvent. Les autres principaux
facteurs de risque sont hormonaux, environnementaux et iatrogènes (antécédents
d’irradiation thoracique). Globalement, on peut comparer le cancer du sein chez l’homme
1 - Hôpital Tenon APHP et UPMC - 4 rue de la Chine - 75020 Paris
1a - Service de gynécologie-obstétrique, médecine de la reproduction, centre de suivi
des femmes à haut risque de cancer du sein et de l’ovaire
1b - Service d’oncologie médicale
1c - Service d’urologie et centre de suivi des hommes à haut risque de cancer de la
prostate
1d - Service d’histologie et biologie tumorale
1e - Service d’oncologie-radiothérapie
1f - Service de radiologie
1g - Service d’anatomopathologie
2 - Hôpital de la Pitié Salpétrière - Laboratoire d’oncogénétique - 47-83 boulevard de
l’Hôpital - 75013 Paris
Correspondance : nathalie.c[email protected]
Cancer du sein chez l’homme :
particularités, épidémiologie et
facteurs de risque
N. CHABBERT-BUFFET 1a, J. GLIGOROV 1b, O. CUSSENOT 1c, A. FAJAC 1d,
F. SOUBRIER 2, E. TOUBOUL 1e, J. CHOPIER 1f, R. ROUZIER 1a,
C. COUTANT 1a, M. ANTOINE 1g, S. UZAN 1a
(Paris)

à celui survenant chez la femme en post-ménopause en termes de pronostic, compte tenu
du diagnostic souvent tardif. Il faut toutefois remarquer que la plupart des décisions
stratégiques reposent sur des essais effectués chez la femme.
Mots clés : homme, cancer sein, BRCA2, prostate
Déclaration publique d’intérêt : les auteurs déclarent ne pas
avoir d’intérêt direct ou indirect (financier ou en nature) avec un
organisme privé, industriel ou commercial en relation avec le sujet
présenté.
INTRODUCTION [1]
L’incidence du cancer du sein chez l’homme est de 1 pour 100 000
et globalement moins de 1 % de tous les cancers du sein. Le cancer du
sein chez l’homme est exceptionnellement bilatéral (0,2 à 2,7 % [2, 3]).
L’incidence varie beaucoup selon la région géographique, les zones à
plus forte fréquence du cancer du sein sont celles où des pathologies
infectieuses endémiques susceptibles d’entraîner des pathologies
hépatiques sont observées avec comme conséquence une hyper-
estrogénie absolue ou relative. Les facteurs génétiques ont été plus
récemment identifiés, notamment les mutations de BRCA2. Il faut
également noter que l’allongement de la longévité des hommes conduit
à une augmentation de la fréquence du cancer du sein.
1. Facteurs génétiques [4]
Une histoire familiale de cancer du sein est observée chez un
nombre élevé de patients. Vingt pour cent des hommes présentant un
cancer du sein ont un antécédent familial au premier degré, et dix pour
cent ont une mutation délétère d’un gène de prédisposition. Les gènes
les plus souvent impliqués sont BRCA1, et surtout BRCA2 (4 à 40 %
des cancers du sein chez l’homme), l’âge de survenue est précoce (52 ans
en moyenne pour BRCA1, 59 ans pour BRCA2), le risque cumulé à
70 ans est de 1,2 % pour BRCA1 et 6,8 % pour BRCA2.
D’autres anomalies sont également impliquées comme le
syndrome de Cowden, ou syndrome des hamartomes multiples lié à
442
UZAN &COLL.

une mutation du gène PTEN, ou encore les mutations de TP 53
(impliquées également dans le syndrome de Li Fraumeni) et CHEK2
[5]. Chez les hommes porteurs de mutations de TP 53 la pénétrance est
en moyenne plus faible, et le risque cumulé de développer une tumeur
est de 41 % à 45 ans et de 73 % sur toute la vie, alors que chez les
femmes, il est respectivement de 84 % et pratiquement de 100 % [6].
Le lien entre cancer du sein et cancer de la prostate [7] est plus
fréquent chez les patients porteurs d’une mutation BRCA2. Chez ces
patients le risque d’observer un cancer de la prostate avant 60 ans est
globalement multiplié par 23. Une mutation délétère de BRCA2 est
retrouvée chez 2 % des hommes ayant un cancer de la prostate déclaré
avant 50 ans. Dans l’expérience de notre centre, 9 mutations ou grands
réarrangements du gène BRCA2 ont été mis en évidence pour
204 hommes ayant un cancer de la prostate déclaré avant 50 ans ou
une forme familiale de cancer de la prostate avec au moins un cancer
de la prostate déclaré avant 50 ans. Un cancer du sein était associé chez
2 hommes porteurs de mutation BRCA2.
Chez les hommes porteurs d’un cancer du sein (et chez les femmes
de leur famille), une étude génétique doit être proposée
systématiquement puisque le score INSERM obtenu est égal à 4 [8], et
a fortiori bien sûr, s’il existe une histoire familiale de cancer du sein.
Chez les patients porteurs d’une mutation BRCA2, la recom-
mandation pour le dépistage du cancer du sein est actuellement de
réaliser un examen clinique mammaire une fois par an et un auto-
examen plus fréquent. La question de la mammographie et de
l’échographie de dépistage est soulevée et il en va de même de l’IRM.
Pour le dépistage du cancer de la prostate, un examen clinique
(toucher rectal) et un dosage de l’antigène prostatique spécifique (PSA)
annuel dès 35 ans sont recommandés. L’utilisation de nouveaux outils
diagnostiques des cancers agressifs comme l’IRM dynamique prosta-
tique ou le test PCA3 (marqueur dosable dans les secrétions prosta-
tiques mélangées à l’urine après massage prostatique) est logique dans
cette situation particulière, bien que non documentée.
Ces patients relèvent d’une prise en charge thérapeutique spécifique.
En effet, l’hormonothérapie est orientée dans ce contexte particulier [9]
de la manière suivante : pour un homme ayant un cancer de la prostate
et un cancer du sein justifiant d’un traitement anti-estrogénique, si le
traitement du cancer de la prostate justifie un traitement hormonal, le
traitement de référence par castration médicale effondre à la fois le
taux de testostérone et d’estradiol, l’adjonction d’anti-androgènes à
activité estrogénique est à proscrire. Lorsque le traitement du cancer de
443
CANCER DU SEIN CHEZ L
’
HOMME
:
PARTICULARITÉS
,
ÉPIDÉMIOLOGIE ET FACTEURS DE RISQUE

la prostate ne justifie pas une déprivation androgénique (cancer traité
par chirurgie ou radiothérapie en surveillance), le tamoxifène est à
privilégier car les inhibiteurs de l’aromatase augmentent les taux de
testostérone physiologiques circulant chez l’homme, néfaste dans un
contexte de cancer la prostate.
2. Facteurs de risque liés au mode de vie
Les facteurs d’hyperestrogénie relative ou absolue comme la
cirrhose (risque relatif (RR) à 4), l’obésité (RR 2), le syndrome de
Klinefelter (RR 20), les antécédents d’oreillons ou de cryptorchidie
traitée tardivement, les traitements anti-androgéniques ou estro-
géniques augmentent le risque de cancer du sein masculin (Tableau 1).
L’exposition à des radiations est également un facteur de risque
(RR 1,8 à 7 en fonction du contexte [10, 11]).
La gynécomastie a été décrite comme un facteur de risque de
survenue du cancer du sein. Les données actuelles suggèrent plutôt un
terrain à risque commun, sans que la gynécomastie soit un facteur de
risque de cancer en soi. Le problème principal est donc de ne pas
méconnaître devant une gynécomastie un cancer du sein (Tableau 2) et
de réaliser un bilan étiologique minimal (encadré) [12]. La prise en
charge de la gynécomastie dépend donc du terrain, et son ablation est
recommandée en cas de terrain génétique ou familial à risque.
444
UZAN &COLL.
Facteur de risque Risque relatif
Syndrome de Klinefelter 50
Cryptorchidie 12
Hernie inguinale ou orchidectomie unie ou bilatérale 2,5
Radiothérapie pour gynécomastie 7
Cirrhose hépatique 4
Antécédents familiaux 2,5
Obésité 2,3
Gynécomastie 1
Tableau 1 - Facteurs de risque de cancer masculin
 6
6
 7
7
 8
8
 9
9
1
/
9
100%