Les cahiers_sida - L`Université Paris Descartes

1
La virologie
L’ immunologie
La vaccinologie
Les approches
sociologiques
Les formations
Les associations
LE SIDA
de l’Université paris descartes
Historique
& chiffres clés
avril
2013

02
Frédéric DARDEL
Président de l’Université
Paris Descartes
ÉDITO
Depuis les premiers cas décelés aux Etats-Unis en 1980, et la découverte
trois ans plus tard du Virus de l’Immunodéficience Humaine (VIH) par les
équipes de Luc Montagnier et Françoise Barré-Sinoussi, l’épidémie a
atteint plus de 20 millions de personnes à travers le monde et s’est
propagée dans tous les pays et toutes les catégories de population.
Depuis plus de trente ans, la lutte contre le sida est un enjeu de santé
publique majeur à l’échelle internationale. La prévention reste le
maître mot et, en ces temps où l’on observe une certaine “relâche”, en
particulier de la part des jeunes, il est important de rappeler qu’on ne
guérit pas du sida et que seul le port du préservatif est un moyen de
prévention efficace.
Ce numéro des Cahiers de l’Université Paris Descartes, entièrement
consacré au VIH, a pour ambition de présenter le panorama le plus
large possible des recherches effectuées sur cette thématique au sein
de notre université. Qu’elles soient d’ordre médicales, biologiques ou
sociales, elles contribuent toutes à la lutte contre ce fléau mondial.
Certains travaux actuels, menés à l’Institut Cochin, à l’hôpital Necker ou
au Centre universitaire des Saints-Pères sont de première importance et
ouvrent des perspectives extrêmement prometteuses dans les domaines
de l’immunologie, de la virologie, de la vaccinologie, ou encore de
la thérapie génique. Les sciences humaines et sociales permettent
de comprendre les aspects humains de la propagation du sida et
d’imaginer de nouveaux projets de prévention et de dépistage, c’est
le cas en particulier des études menées par le Centre de Population
et Développement (CEPED) en Afrique et en Asie, les deux continents
présentant la plus forte prévalence de personnes séropositives.
Je tiens à remercier et à saluer l’ensemble de nos partenaires qui ont
cofinancé la grande majorité des travaux exposés dans ce numéro :
l’Agence Nationale de Recherche contre le Sida et les Hépatites Virales
(ANRS), Sidaction, l’Inserm et le CNRS.
Enfin, vous trouverez les informations concernant les formations
proposées par notre université en rapport avec cette thématique,
ainsi que des renseignements pratiques, dont la liste des centres de
dépistage anonyme et gratuit situés à Paris, ainsi que les principales
associations de lutte contre le sida.
Je vous souhaite, cher(e)s collègues et cher(e)s étudiant(e)s, une très
bonne lecture.

03
SOMMAIRE
Historique et définition
4
Étude des réservoirs VIH
8
Les approches
socio-culturelles
de l’épidémie
22
Recherches
en vaccinologie
18
Les principales
associations
34
État des lieux
6
La collecte d’objets sur l’histoire
et la mémoire du sida
30
L’apport des associations dans
la reconnaissance d’un patient expert
28
Les conseils du service
interuniversitaire de médecine
préventive et liste des centres
de dépistages anonymes et gratuits
32
Recherches fondamentales
en immunologie
et en virologie
10
Les
formations
31

04
HISTORIQUE & DÉFINITION
1884-1924 Transmissions de rétrovirus de singes à l’Homme
(chez les chasseurs et lors du dépeçage de viande de singe).
Les médecins africains observent
une augmentation des maladies opportunistes.
Années 1970
1981 Les premiers cas de sida observés en Californie et à New York sont rapportés
dans la communauté gay masculine et chez des consommateurs de drogues.
1982
Le terme de SIDA est créé :
Syndrome de l’ImmunoDéficience Acquise
1983
1983
1985
1987
1994
Les premiers cas de sida sont décrits en France dont certains rapportés chez
des femmes non toxicomanes, chez des enfants et des hémophiles.
Les scientifiques français identifient le Virus de l’Immunodéficience Humaine (VIH),
responsable de la maladie.
Les Premiers tests de diagnostic sérologique sont développés
en France et aux Etats-Unis.
Il est démontré que l’AZT réduit
le risque de transmission du
virus de la mère à l’enfant.
Mise sur le marché de l’Azidothymidine (AZT),
premier médicament utilisé dans le traitement de l’infection.
1996
2003
◆ Mise à disposition
d’une combinaison
de trois anti-rétroviraux :
c’est la naissance
d’une nouvelle classe
thérapeutique,
les antiprotéases.
◆ Mise à disposition des tests
de quantification du virus
dans le sang : le test de
charge virale.
Le premier candidat-vaccin
contre le sida s’avère être un échec.
Il est démontré que la circoncision réduit l’infection
du VIH chez les hommes hétérosexuels.
2006

05
2008
Le prix Nobel de médecine
est décerné à Françoise Barré-Sinoussi
et Luc Montagnier pour leur découverte
du VIH en 1983.
Le médicament Atripla combine
trois médicaments en la prise
d’un seul comprimé par jour.
2009
2013
On estime qu’environ 34 millions de personnes vivent avec le VIH, dans le monde.
En France, environ 130 000 personnes sont séropositives, l’Ile-de-France est la région la plus
touchée par l’épidémie qui continue de progresser dans la communauté gay.
L’accès aux traitements dans les pays touchés par l’épidémie reste très insuffisant puisqu’en
2012, moins de 6 millions de personnes infectées recevaient des traitements antirétroviraux.
LA TRANSMISSION DU VIH
La majorité des cas de transmission de VIH a lieu lors de
rapports sexuels non protégés. La meilleure protection
est l’usage du préservatif. La contamination se fait aussi
par voie sanguine, notamment chez les consommateurs
de drogues. L’utilisation de seringue à usage unique
réduit considérablement ce risque de transmission.
La transmission du virus de la mère à l’enfant a lieu in
utero ou intra-partum. L’efficacité de la prévention de
cette transmission par les traitements antirétroviraux
administrés durant la grossesse a permis de réduire
considérablement ce risque.
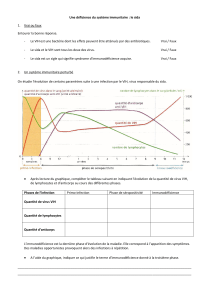
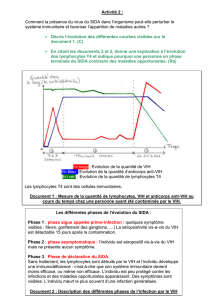
L’INFECTION DE L’ORGANISME PAR LE VIH
Le VIH infecte particulièrement les lymphocytes T CD4 qui
sont des cellules essentielles du système immunitaire car
elles coordonnent de nombreuses réponses immunes
notamment face aux infections. De fait, l’infection virale
est disséminée dans tout l’organisme et le virus est
présent dans le sang, le sperme, le liquide pré-séminal,
les sécrétions cervico-vaginales et le lait maternel.
L’infection se produit par la dissémination du virus par
voie muqueuse (ex : muqueuses vaginales, anales, et
au niveau du gland) ou directement par voie sanguine
(seringue).
CYCLE DU VIRUS
Le VIH est un rétrovirus dont le génome est un ARN. Après
l’entrée du virus dans la cellule, l’ARN viral est transcrit en
ADN grâce à une enzyme virale, la réverse-transcriptase.
Cet ADN double brin va ensuite s’intégrer au sein d’un
chromosome de la cellule. Cette cellule infectée peut
rester au repos jusqu’au moment où elle est activée.
La réplication virale est alors déclenchée, utilisant
la machinerie cellulaire pour produire de multiples
particules virales qui vont être libérées et infecter de
nouvelles cellules.
LES CONSÉQUENCES
DE L’INFECTION PAR LE VIH
L’infection induit une réplication systématique et
continue qui augmente au cours du temps, entrainant
la destruction progressive des lymphocytes T CD4
et l’altération des défenses immunitaires. Le déficit
immunitaire ou « SIDA », pour Syndrome de l’Immuno-
Déficience Acquise, défini par un taux de lymphocytes
CD4 inférieur à 200/mm3, et par des infections dites
opportunistes, qui profitent de cette immunodépression
pour se développer
En l’absence de traitement, le sida survient en moyenne
8 ans après l’infection par le VIH. Les traitements
antirétroviraux sont désormais initiés de plus en plus
tôt après le diagnostic de l’infection, non seulement
pour préserver le risque de progression vers le sida,
mais aussi celui de transmission sexuelle.
TRAITEMENTS ET RECHERCHES
Les traitements antiviraux disponibles ne permettent
pas de guérir l’infection, ils empêchent l’évolution de
l’infection vers la maladie. Ils bloquent la réplication
virale et l’infection de nouvelles cellules en diminuant
considérablement la charge virale, c’est-à-dire le
nombre de virus présents dans l’organisme. Les
recherches actuelles s’attachent à améliorer la
prescription des traitements existants et à développer
de nouvelles cibles du cycle viral.
À ce jour, il n’existe aucun vaccin efficace contre
l’infection à VIH, les recherches se poursuivent non
seulement vers les vaccins prophylactiques mais aussi
vers les vaccins thérapeutiques
Se faire dépister c’est aussi protéger les autres
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%