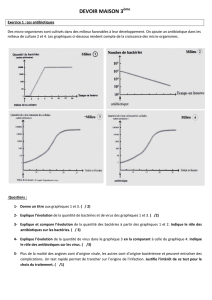
7 - Pathologies infectieuses

Kevin CHEVALIER 1
PATHOLOGIES INFECTIEUSES
I. Introduction
En France, c'est la 3ème cause de mortalité.
A. Les germes
Quand on parle de pathologies infectieuses on parle de micro-organismes qui peuvent être
saprophytes c'est-à-dire qui se développent dans la nature. Ils sont peu infectieux.
On a aussi des germes commensaux qui sont situées au niveau de la peau, des muqueuses
ou du tube digestif. Ces germes sont peu infectieux et protègent même le corps
Par contre, on a des micro-organismes opportunistes qui, lors d'une défaillance de la
défense immunitaire (maladie, coupure, …) ou à cause de la virulence du germe en lui-même vont
infecter le corps.
B. La transmission
La contamination peut se faire de plusieurs façons :
D'homme à homme. Exemples : Grippe, sida, syphilis
D'animaux à homme : l'antropozoonose. Exemples : Brucellose, nouvelles épidémies : SRAS,
…
Par un vecteur inerte. Dès qu'on met quelque chose dans l'organisme, on introduit un
élément potentiellement pathogène. Exemples : Sondes, cathéter, drains
Par un parasite. Exemples : Paludisme, bilharziose
C. Notion de réservoirs
Ces germes s'accumulent dans les réservoirs, qui concernent l'homme et l'environnement.
Exemples : L'air, la poussière, la nourriture, les animaux, les hommes eux-mêmes.

Kevin CHEVALIER 2
D. Définitions
ENDEMIE : C'est une maladie spécifique à une contrée ou y régnant de façon continue. Exemple : Le
paludisme.
CAS SPORADIQUE : C'est une infection qui existe ça et là, n'atteignant que quelques individus
isolément. Exemple : Infection du poumon chez un fumeur.
INFECTION COLLECTIVE : C'est une infection survenant au sein d'un groupe : Etudiants, casernes,
groupes d'usagers. On parle de TIAC : Toxi-Infection Alimentaire Collective.
EPIDEMIE : C'est un nombre anormalement élevé de cas, groupé dans un lieu et un temps donné.
Exemples : Grippe, choléra, méningocoques.
INFECTION COMMUNAUTAIRE : C'est une infection acquise en ville (au domicile du patient)
INFECTION NOSOCOMIALE : C'est toute infection acquise dans un établissement de soin et qui
n'était ni en incubation ni présente à l'admission du patient. Cela concerne toutes les infections qui
surviennent 48 à 72h après l'admission à l'hôpital, 30 jours pour les infections de plaie opératoire et
jusqu'à un an pour les infections de prothèse.
La différence entre les deux est importante car les infections communautaires sont dues à
des germes moins résistants que les infections nosocomiales. On aura donc à faire à des germes
résistants lors d'une infection nosocomiale, entraînant l'utilisation de médicaments plus forts, et
chers.
De plus, les laboratoires ne font plus de recherche sur les antibiotiques, qui sont utilisés de
façon trop sporadique et sur une courte durée. Ils sont donc non rentables.
E. Moyens de défense
L'organisme peut lutter par plusieurs façons :
1. Les moyens anatomiques.
Exemples : la peau et les muqueuses
2. L'écoulement des liquides
Un obstacle entraînant une dilatation ou une modification du pH de l'écoulement de ces
liquides peut compromettre cette défense.

Kevin CHEVALIER 3
3. La rate
Elle digère les globules rouges et certaines bactéries et microbes comme le pneumocoque.
4. La réaction inflammatoire
Dans la réaction inflammatoire, on a :
Une rougeur
Une chaleur
Une douleur
Une tumeur qui circonscrit le foyer infectieux
On a un influx de polynucléaires et de macrophages pour se défendre
5. Le système immunitaire
Ce système immunitaire fait appel aux :
Les défenses cellulaires
Les polynucléaires neutrophiles qui favorisent la phagocytose (détruisent les bactéries)
Les monocytes – macrophages qui réalisent aussi la phagocytose
Les cellules tueuses (kill cells)
Les lymphocytes T qui sont mémoire de l'infection
Les lymphocytes B qui sécrètent les anticorps
La défense humorale
Les gammaglobulines qui sont des anticorps produits par les lymphocytes B
L'interféron qui est un système de défense général contre les virus
C', le complément qui est un système archaïque
II. Les agents infectieux
On retrouve :
Les bactéries et les virus. Les bactéries sont sensibles aux antibiotiques. Les virus, eux, sont
sensibles aux antiviraux, plus rares que les antibiotiques.
Les champignons. Exemple : La candidose due aux candidas. On parle aussi de cette
pathologie via le terme de "muguet". Aujourd'hui, chez les enfants, cette pathologie doit
faire penser au SIDA.
Les parasites. Exemples : Les amibes dans l'amibiase (qui entraîne une diarrhée ±
hémorragique), les plasmodiums
Les prions.

Kevin CHEVALIER 4
A. Les bactéries
Le pouvoir pathogène des bactéries est du à :
1. L'adhésion
C'est une étape obligatoire pendant laquelle le germe va se fixer sur une muqueuse
(bronchique – digestive).
Pour ceci, elles peuvent utiliser de l'adhésine.
2. Invasion
Les bactéries vont pénétrer dans les cellules.
3. Acquisition de nutriments
Les bactéries vont détourner les nutriments qui sont utiles aux cellules pour leur profit
4. Sécrétion de toxines
Elles sont de deux types :
Les exotoxines. Par exemple :
Le tétanos. La toxine va se fixer au niveau de la moelle épinière et empêcher la respiration. Il
faut donc trachéotomiser les patients.
La diphtérie : Angine qui fabriquait des fausses membranes, entraînant la mort par
étouffement.
Le botulisme, Escherichia coli, staphylococcus aureus.
Les endotoxines qui sont en fait les parois des bactéries gram négatifs. La simple désintégration de
ces structures liposaccharidiques peut entraîner un choc endotoxique.

Kevin CHEVALIER 5
6. Multiplication bactérienne
a. Bactéries à multiplication extracellulaire
Exemples :
Le streptococcus pneumoniae qui donne des pneumopathies.
Les streptococcus pyogène responsables d'infections angineuses, ORL, d'endocardite,
d'infections cutanées ou de panaris
Ils s'opposent à leur ingestion par les polynucléaires ou les macrophages. Ils sont de
multiplications rapides et entraînent la formation de pus par :
Bactériémies (présence de bactéries pathogènes dans le sang).
Suppuration (création de pus)
Abcès (accumulation de pus).
b. Les bactéries à multiplication intracellulaire
On a une multiplication lente à l'intérieur des polynucléaires ou des macrophages.
Ces infections peuvent devenir virulentes ou rester quiescentes.
On distingue des bactéries à multiplication intracellulaire facultative (Par exemple : les
mycobactéries (tuberculose), la brucella) et des bactéries à multiplication intracellulaire obligatoire
(Par exemple : les chlamydiae)
Ces bactéries sont d'évolution lente. Par contre, les rechutes sont fréquentes.
Pour traiter ces infections, les antibiotiques doivent pénétrer à l'intérieur des cellules.
B Les virus
Exemples : Herpès virus, varicelle, zona, grippe, hépatites A, B, C, E…
1. Caractéristiques
Le virus contient un seul type d'acide nucléique : qu'il soit de l'ARN ou de l'ADN (mono ou
bicaténaire)
Il est incapable de croître ou de se diviser et se reproduit uniquement à partir de son
matériel génétique.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%