La résistance aux diurétiques – Resistance to diuretics

Concentration en diurétiques
Excrétion sodée
Figure 1. Courbes effet-dose des diurétiques chez le
sujet sain (orange) et l’insuffisant cardiaque (vert).
16 | La Lettre du Cardiologue • n° 420 - décembre 2008
MISE AU POINT
La résistance aux diurétiques
Resistance to diuretics
P. de Groote*
* Service de cardiologie C, pôle de
cardiologie et maladies vasculaires,
hôpital cardiologique, CHRU de
Lille.
L
a résistance au traitement diurétique se rencontre
régulièrement, tout particulièrement dans les
formes chroniques et avancées de l’insuffisance
cardiaque. Elle évolue parallèlement à l’aggravation de
la situation hémodynamique et à l’altération inéluctable
de la fonction rénale. Bien que la résistance aux diuré-
tiques soit fréquente, sa prévalence n’est pas connue et
les définitions utilisées dans les études sont différentes.
Elles s’appuient en effet soit sur la persistance de signes
de rétention hydrosodée malgré un régime sans sel bien
suivi et des doses suffisantes de diurétiques, soit sur
la prescription de doses élevées de diurétiques (sans
seuils de doses bien définis) ou sur la nécessité d’aug-
menter progressivement les doses de diurétiques afin
de contrôler la situation. Malgré ces définitions vagues,
plusieurs études ont montré que la présence d’une résis-
tance aux diurétiques était de mauvais pronostic (1).
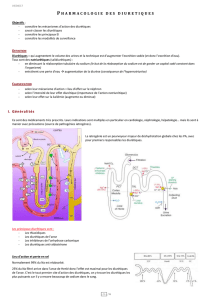
Mécanismes et prise en charge
Six mécanismes possibles sont évoqués pour expli-
quer la résistance aux diurétiques :
le non-suivi du traitement médical ; ➤
la diminution du débit sanguin rénal ; ➤
l’activation hormonale ; ➤
la diminution de la sécrétion tubulaire des diuré-
➤
tiques ;
la réabsorption sodée compensatrice ; ➤
l’hypertrophie-hyperplasie des cellules du tube ➤
contourné distal, causée par une utilisation chro-
nique des diurétiques.
Le non-suivi du traitement
Il s’agit là d’une situation classique, et malheu-
reusement fréquente, que nous devons rechercher
systématiquement. Il n’est pas rare que les patients,
pour améliorer leur confort, réduisent voire arrêtent
le traitement diurétique.
La diminution du débit sanguin
rénal
La diminution du débit sanguin rénal, proportion-
nelle à celle du débit cardiaque, est responsable
d’un amoindrissement des possibilités fonction-
nelles rénales, mais également d’une baisse de la
concentration intrarénale des diurétiques.
Chez l’insuffisant cardiaque, la courbe dose-réponse
des diurétiques de l’anse est déplacée vers le bas
et la droite. Pour un même effet diurétique, il faut
une concentration plus importante de diurétiques
(figure 1). Toute diminution de la concentration
intrarénale de diurétiques s’accompagnera d’une
diminution importante de l’excrétion sodée.
Activation hormonale
L’activation neuro-hormonale est un des mécanismes
majeurs de la résistance aux diurétiques. La plupart des
systèmes hormonaux (système nerveux autonome,
système rénine-angiotensine-aldostérone, vasopres-
sine, endothéline) sont stimulés dans l’insuffisance

Thiazidiques
Acétazolamide
Diurétiques
de l'anse
Anti-aldostérones
Figure 2. Sites d’action des différents diurétiques.
La Lettre du Cardiologue • n° 420 - décembre 2008 | 17
Points forts
La résistance diurétique est fréquente, surtout dans les avancées d’insuffisance cardiaque. »
Il faut toujours y penser en cas d’aggravation fonctionnelle. »
Un régime sans sel bien suivi et des doses adaptées de diurétiques limitent cette résistance. »
Mots-clés
Résistance aux
diurétiques
Insuffisance cardiaque
sévère
Régime sans sel
Activation hormonale
Traitement
Highlights
Diuretic resistance is frequent,
particularly in advanced heart
failure.
It could explain a functionnal
worsening.
To limit diuretic resistance
patients need to follow a
sodium restriction diet and
to receive adequate doses of
diuretics.
Keywords
Diuretic resistance
Severe heart failure
Sodium restriction
Hormonal activation
Treatment
cardiaque. Cette activation hormonale favorise la réab-
sorption hydrosodée et la résistance aux diurétiques en
induisant une vasoconstriction, en particulier rénale.
De plus, l’efficacité des systèmes vasodilatateurs et
natriurétiques, comme les peptides natriurétiques, est
diminuée dans l’insuffisance cardiaque.
Le seul moyen thérapeutique pour lutter contre ces
trois phénomènes est une optimisation de la théra-
peutique de l’insuffisance cardiaque et une bonne
éducation du patient (2, 3).
Diminution de la sécrétion
tubulaire des diurétiques
Pour agir, les diurétiques doivent être sécrétés dans
la lumière du tubule. Cette sécrétion est active et
nécessite des transporteurs, qui sont des transpor-
teurs à anions (organic anions transporters [OAT]).
Il en existe plusieurs, présents dans les différentes
parties du tubule. La sécrétion des diurétiques
dans la lumière du tubule entre en compétition
avec les anions, mais aussi avec d’autres médica-
ments utilisant les mêmes transporteurs (comme
les bêtalactamines et les anti-inflammatoires non
stéroïdiens) [4]. Cette compétition avec les anions
circulants explique la relative résistance aux diuré-
tiques observée chez l’insuffisant rénal, qui a toujours
besoin de doses plus importantes pour obtenir un
effet natriurétique similaire.
Sur le plan thérapeutique, le seul moyen pratique est
d’augmenter les doses de diurétiques pour diminuer
la compétition avec les anions circulants. La compé-
tition avec les autres médicaments est théorique et,
à notre connaissance, il n’y a pas eu d’étude humaine
in vivo chez l’insuffisant cardiaque démontrant une
baisse de l’effet natriurétique des diurétiques après
l’introduction, par exemple, de bêtalactamines.
Réabsorption sodée
compensatrice
Il s’agit d’un des mécanismes majeurs de la résis-
tance aux diurétiques (5). Il existe plusieurs zones
de réabsorption sodée dans le rein (figure 2).
En utilisant un seul type de diurétiques, générale-
ment les diurétiques de l’anse, la réabsorption sodée
n’est bloquée que sur le site d’action de celui-ci. Les
autres sites de réabsorption du sodium, en particulier
le segment cortical de dilution et le tube contourné
distal, sont capables de réabsorber tout le sodium
non réabsorbé au niveau de l’anse de Henlé.
Sur le plan pratique, plusieurs moyens simples exis-
tent pour limiter cet effet.
La prescription de diurétiques doit toujours s’ac-
➤
compagner d’un régime sans sel. La réabsorption
sodée compensatrice est proportionnelle au sodium
arrivant au niveau du tubule : plus cette quantité est
faible et plus la réabsorption sodée sera limitée.
La réabsorption sodée compensatrice est limitée
➤
par l’augmentation des doses des diurétiques de l’anse.
L’effet natriurétique sera plus important, et combiné
au régime sans sel, dépassera les possibilités de réab-

•Régimesansselbiensuivi
•Traitementoptimaldel’insufsancecardiaque
– Éducation du patient
– Doses adaptées à l’insuffisance cardiaque
•Éviterlesdiurétiques“retard”
•Attentionauxassociationsmédicamenteuses
•Augmentationdesdosesdesdiurétiquesdel’anse
•Augmentationdesprisesdesdiurétiquesdel’anse
•Associationdediurétiquesthiazidiquesetdediuré-
tiques de l’anse
•Toutes lesmodications desdosesde diurétiques
chezuninsufsantcardiaque doivent être réalisées
avec une surveillance clinique (poids, tension arté-
rielle) et biologique (fonction rénale, natrémie et
kaliémie).
Encadré. En pratique, comment éviter la résistance
aux diurétiques ?
18 | La Lettre du Cardiologue • n° 420 - décembre 2008
La résistance aux diurétiques
MISE AU POINT
sorption sodée distale. Plus l’insuffisance cardiaque sera
évoluée et plus les pics plasmatiques de diurétiques
devront être élevés pour obtenir un effet natriuré-
tique équivalent. Il est fondamental chez l’insuffisant
cardiaque d’éviter tous les diurétiques retard prescrits
habituellement dans l’hyper-tension artérielle.
La répétition des prises de diurétiques dans la
➤
journée permet également de combattre la réab-
sorption sodée compensatrice. Plus l’insuffisance
cardiaque sera sévère et plus l’effet thérapeutique
des diurétiques sera bref, nécessitant l’augmentation
du nombre d’administration.
Enfin, dans les formes avancées de résistance aux
➤
diurétiques, une association de diurétiques thiazidi-
ques et de diurétiques de l’anse permet d’obtenir une
réponse explosive, nécessitant une surveillance étroite.
Il est préférable de prescrire cette association lors d’une
hospitalisation, en raison de l’importante diurèse parfois
induite (plusieurs litres en quelques heures), à l’origine de
chutes tensionnelles et de troubles hydro-électrolytiques.
Cet effet sera bref et sera d’autant plus conséquent que
le traitement par diurétiques de l’anse est ancien. Il est
parfois nécessaire dans les formes évoluées d’insuffi-
sance cardiaque chronique d’associer en permanence
des thiazidiques aux diurétiques de l’anse pour contrôler
la rétention hydrosodée des patients.
Hypertrophie-hyperplasie des
cellules du tube contourné distal
Ce phénomène semble inéluctable après une utilisa-
tion chronique à fortes doses de diurétiques de l’anse,
mais il pourrait être diminué par la combinaison de
diurétiques (encadré).
Conclusion
La résistance aux diurétiques est une situation
fréquente, liée à une diminution progressive de
l’effet natriurétique des diurétiques de l’anse. L’op-
timisation de la thérapeutique de l’insuffisance
cardiaque, comprenant un régime sans sel bien suivi,
et la prescription de doses suffisantes de diurétiques
(doses et nombre de prises) permet le plus souvent
de contrôler cette situation. ■
1. Neuberg GW, Miller AB,
O’Connor CM et al. Diuretic resis-
tance predicts mortality in patients
with advanced heart failure. Am
Heart J 2002;144:31-8.
2. Motwani JG, Fenwick MK,
Morton JJ, Struthers AD. Furo-
semide-induced natriuresis is
augmented by ultra-low-dose
captopril but not by standard
doses of captopril in chronic
heart failure. Circulation
1992;86:439-45.
3. Good JM, Brady AJ, Noormo-
hamed FH, Oakley CM, Cleland
JG. Effect of intense angiotensin
II suppression on the diuretic
response to furosemide during
chronic ACE inhibition. Circula-
tion 1994;90:220-4.
4. Hasannejad H, Takeda M, Taki K
et al. Interactions of human
organic anion transporters with
diuretics. J Pharmacol Exp Ther
2004;308:1021-9.
5. Volpe M, Tritto C, DeLuca N
et al. Abnormalities of sodium
handling and of cardiovascular
adaptations during high salt diet
in patients with mild heart failure.
Circulation 1993;88:1620-7.
Références
bibliographiques
Agenda
Congrès
La quatrième édition de Cœur et diabète ■
Les 6 et 7 février 2009,
à l’hôtel Méridien Montparnasse, à Paris.
Pour tout renseignement, s’adresser à :
PLB Organisation.
Tél. : 01 39 04 24 24.
I
NFORMATIONS
S
CIENTIFIQUES
,
O
RGANISATION
L
OGISTIQUE
, I
NSCRIPTIONS
Agence PLB. Organisation
15-17, rue de Pontoise - 78100 ST GERMAIN EN LAYE
Tél. 01 39 04 24 24 - Fax 01 39 04 24 77
E.mail : [email protected]
1
/
3
100%