luttons ensemble contre la douleur

La douleur
n’est
pas une fatalité
La douleur se prévient
La douleur se traite
MINISTERE DE L’EMPLOI
ET DE LA SOLIDARITE
SECRETARIAT D’ETAT A LA SANTE
ET A L’ACTION SOCIALE

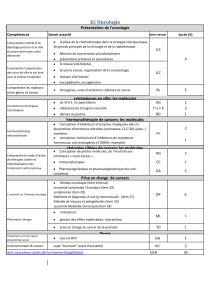
Rappels de la législation
Soulager la douleur est une obligation pour les personnels médicaux et
paramédicaux, conformément à l’article L110-5 du code de la santé publique :
"Toute personne a le droit de recevoir des soins visant à soulager sa douleur.
Celle-ci doit être en toute circonstance prévenue, prise en compte et traitée... »
et à l’article 37 (décret du 6 septembre 1995, modifié le 21 mai 1997) du code de
déontologie médicale :
"En toutes circonstances, le médecin doit s’efforcer de soulager les souffrances de
son malade".
Loi du N° 2004-806 du 9 août 2004 relative à la politique de santé
publique : Texte N° 4 du JO N° 185 du 11 août 2004 relatif à la prise en
charge de la douleur.
Recommandations de l’ANAES : Manuel d’accréditation des établissements
de santé (2e procédure d’accréditation, HAS : Haute Autorité de Santé,
septembre 2004), Référence 32 La douleur est évaluée et prise en charge.
Il s’agit de la douleur aiguë et/ou chronique, physique et/ou morale.
32.a. Une concertation est organisée entre les professionnels pour
améliorer la prise en charge de la douleur selon les recommandations de
bonne pratique.
Le rôle du CLUD et des référents est important dans la prise en charge de la
douleur.
32.b. Le patient est impliqué et participe à la prise en charge de sa
douleur, sa satisfaction est évaluée périodiquement...
32.c. Les professionnels sont formés à la prévention, à l’évaluation et à la
prise en charge de la douleur.
La formation porte notamment sur l’évaluation de l’intensité de la douleur
à périodicité définie à l’aide d’échelles validées. Les échelles adaptées sont
utilisées, y compris dans certains groupes de patients tels que les nouveau-
nés et les personnes âgées ayant des troubles de la communication verbale.
32.d. La disponibilité des traitements prescrits est assurée en permanence.
Charte de l’enfant hospitalisé : Le droit aux meilleurs soins possibles est
un droit fondamental, particulièrement pour les enfants. Cette charte a été
préparée par plusieurs associations européennes à Leiden en 1988.
Elle résume et réaffirme les droits des enfants hospitalisés. Pour soutenir
son application en France, faites-la connaître autour de vous. L’association
APACHE [7] diffuse la Charte en France.
Article 5 : "On évitera tout examen ou traitement qui n’est pas
indispensable. On essaiera de réduire au minimum les agressions physiques
ou émotionnelles et la douleur."
Plan de Lutte contre la douleur 2006-2010 : Priorité 1 : améliorer la prise
en charge des douleurs des populations les plus vulnérables notamment des
enfants et des adolescents.

Organisation de la prise en charge
de la douleur dans l’établissement
LE CLUD
Comité de lutte contre la douleur
Il est composé de 10 membres :
1 Président
8 membres du personnel médical et paramédical
1 Responsable Action Qualité et Gestionnaire des risques
LES REFERENTS DOULEUR
3 membres du personnel médical et paramédical
LES CORRESPONDANTS DOULEUR
1 correspondant douleur dans chaque service
La liste peut être consultée sur les panneaux qualité.

Notre devoir
Repérer la douleur
Evaluer la douleur
Tracer les résultats dans le dossier du patient
Prendre en charge la douleur
Réévaluer la douleur
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%