Télécharger - Fédération des hôpitaux vaudois

Isabelle Amherdt / Anthony Staines – Collectif de travail "Prévention des escarres" – 17 décembre 2015
1
Collectif de travail - Descriptif
Prévention des escarres
Isabelle Amherdt / Anthony Staines – 17 décembre 2015
Contexte
Les établissements membres de la Fédération des hôpitaux vaudois ont retenu le thème de la
sécurité des patients (gestion du risque clinique) comme un axe prioritaire de collaboration. Un
portefeuille de projets a été mis sur pied sur ce thème et, après un projet concernant la prévention
des événements indésirables liés aux médicaments, puis un projet d’amélioration de l’hygiène des
mains, le thème de la prévention des escarres a été retenu comme sujet prioritaire par la
Commission Sécurité des patients le 1
er
juillet 2015.
Le concept de « collectif de travail »
Ce concept a été développé par l’Institute for Healthcare Improvement de Boston, sous l’appellation
« Breakthrough Collaborative ». Nous retiendrons le terme « collectif de travail » utilisé au Québec.
Cette méthode est prévue pour l’étude et la diffusion de pratiques fondées sur l’évidence
scientifique ou sur un consensus d’experts. Un collectif rassemble des équipes de projet de différents
établissements de soins, autour d’une démarche structurée pour améliorer un aspect de la qualité
des soins ou de la sécurité des patients. Le groupe se retrouve pour une série de rencontres, afin de
découvrir les meilleures pratiques dans le domaine retenu et de permettre à chaque participant d’en
retenir les leçons pour son organisation.
La recherche montre qu’un collectif peut être une organisation apprenante temporaire, puissante et
motivante, qui apporte des connaissances, des compétences et du soutien, tout en développant sa
propre culture.
Thèmes des interventions d'amélioration
Les thèmes des interventions d'amélioration se fondent sur une revue de littérature visant à
identifier les pratiques que la recherche démontre comme étant les plus efficaces pour diminuer la
survenue des escarres. Pour diminuer la survenue des escarres, les thèmes suivants sont retenus :
1. Evaluation du risque d’escarres
2. Amélioration des pratiques cliniques par l’application systématique du bundle de prévention
3. Formation des collaborateurs
4. Responsabilisation des collaborateurs par la mesure et la restitution
5. Implication des patients et des familles
6. Culture institutionnelle de la sécurité et leadership
Les interventions d'amélioration proposées seront organisées autour de ces six thèmes. Elles sont
détaillées sur le diagramme des déterminants qui figure en annexe.
Objectif du collectif
L’objectif du collectif est de réduire de 50% la survenue d’escarre nosocomiale au sein des
établissements participants, d'ici au 30 septembre 2018, puis maintenir ou diminuer le taux obtenu
de façon pérenne.
Financement
L’ensemble des coûts liés à l’organisation et à l’animation du collectif de travail sont pris en charge
par le fonds "sécurité des patients" et par le budget de la Fédération des hôpitaux vaudois.
Les coûts internes aux établissements sont à charge de ceux-ci.

Isabelle Amherdt / Anthony Staines – Collectif de travail "Prévention des escarres" – 17 décembre 2015
2
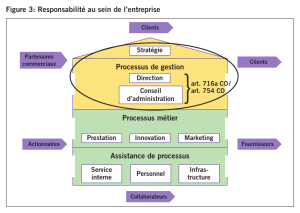
Organisation du collectif de travail
Le schéma suivant résume l’ensemble de l’organisation du collectif.
Organisation interne aux établissements participants
La Fédération des hôpitaux vaudois apporte une structure transversale et un soutien aux
établissements, incluant les méthodes, la documentation, la formation et le traitement des données.
Elle n'organise en revanche pas le projet à l'interne de l'établissement. Chaque hôpital participant
devra prévoir une organisation de projet à l'interne, une planification, un plan de communication,
une stratégie de déploiement, etc.
Chaque hôpital désignera une équipe, une équipe interne et une équipe de mesure, ainsi qu'un
groupe de référence interne à l’hôpital (organe de pilotage). Des relais dans les services devront être
identifiés.
Equipe déléguée
Rôle : organiser le projet dans l’établissement, coordonner les différentes actions, être les
répondants du projet au sein de l’établissement. Les membres de l’équipe déléguée participent à
l’ensemble des sessions de projet.
Composition : un cadre de soins, un spécialiste des plaies et un soignant. Si l’établissement le
souhaite, il peut ajouter à cette équipe un expert (p. ex. responsable qualité, coordinateur sécurité
patients). L'une de ces personnes aura la fonction de chef de projet dans l'établissement et de
répondant vis-à-vis de la FHV. Cette personne a une expérience de conduite de projet, un sens de
l'organisation et du leadership.
Une séance d’information aura lieu le 16 juin 2016 à l’intention des équipes déléguées.
Equipe interne
L’équipe déléguée est appuyée par des spécialistes concernés par la problématique des escarres.
Rôle : tester, puis organiser la diffusion des pratiques, mesurer les indicateurs de processus (tels que
audit de mise en œuvre des interventions d’amélioration et implication des patients).
Composition : tous les membres de l’équipe déléguée plus un médecin, un physiothérapeute, un
diététicien, un assistant en soins et santé communautaire ou un aide-soignant, ainsi que toute
fonction jugée utile (responsable sécurité patients, chargé de communication, clinicien, etc.)
Ces personnes seront amenées à tester les interventions d’amélioration dans une unité de soins, puis
à les diffuser dans l’ensemble de l’organisation. Elles organisent également la concertation avec
l'équipe de mesure et se chargent de la diffusion des résultats et de l'accompagnement des unités
après réception de leurs résultats. Dès lors, il est important qu’il s’agisse de personnes reconnues par

Isabelle Amherdt / Anthony Staines – Collectif de travail "Prévention des escarres" – 17 décembre 2015
3
leurs pairs, connaissant bien le fonctionnement de l’établissement et ayant une influence facilitant la
diffusion du changement. Il est également recommandé de choisir des personnes qui pourront
participer durant l’ensemble de la durée du collectif, puis participer à la pérennisation des
améliorations dans l’établissement.
Equipe de mesure
Rôle : collecter les indicateurs cliniques (auprès du patient et/ou auprès du dossier du patient) : suivi
de l’évaluation du risque, suivi de la survenue des escarres, suivi de l’application des bonnes
pratiques de prévention.
Composition : au minimum une infirmière clinicienne et une infirmière expérimentée. Un membre de
l'équipe agit comme coordinateur. Il se charge d'organiser le planning de travail et supervise la
collecte et la saisie des données.
Formation : une journée de formation pour les membres des équipes de mesure (automne 2016),
deux rencontres de suivi, puis appui et concertations téléphoniques (ou vidéo-conférence).
Il n’est pas attendu de la part de cette équipe de participer aux sessions de projet.
Groupe de référence
Rôle : soutenir l’équipe déléguée, faciliter la diffusion, lever les obstacles, faciliter l’accès aux
ressources nécessaires.
Composition : Il est suggéré de confier cette mission à un comité "qualité" ou "sécurité des patients"
existant, en veillant à ce qu'il inclue un membre de la direction générale, un médecin-chef, un cadre
de soins, un cadre du service logistique, le responsable qualité et le coordinateur « sécurité des
patients ». Ce groupe fera un point de situation sur le projet au minimum 4 fois par an.
Travail préparatoire
Il sera demandé à chaque équipe de réaliser un travail préparatoire avant la première session du
projet. L’équipe recevra une documentation dont elle prendra connaissance et elle réalisera un bilan
initial des pratiques et des résultats de son établissement sur chacun des thèmes du collectif.
Alternance de sessions de projet et de périodes d’action
Le collectif sera ouvert par une session de trois jours. Au cours de cette session, l’ensemble des
interventions d’amélioration seront présentées par des professionnels et des experts des domaines
concernés. Le système de mesure sera également développé, ainsi que le modèle d’amélioration. Le
thème de la diffusion du changement fera aussi partie de cette session.
Après cela, le collectif alternera des périodes d’action (mise en œuvre des interventions
d’amélioration) et des sessions de projets trimestrielles d’une journée. Durant les périodes d’action,
les équipes déléguées bénéficieront de conférences téléphoniques ou de webinars.
Un rapport mensuel d’avancement sera demandé à chaque équipe, incluant les indicateurs collectés.
Calendrier
Temps Actions
Mi-décembre 2015
Janvier-février 2016
Invitation aux établissements.
Présentation du concept au sein des organes FHV.
29 février 2016 Confirmation de participation des établissements.
Mars 2016 Constitution des groupes de références et des équipes déléguées au sein des
établissements (équipes de mesure constituées 2-3 mois après) et confirmation des
noms à la FHV
16 juin 2016 Séance d’information pour les équipes déléguées
Juin – août 2016 Travail préparatoire au collectif.
4-5-6 octobre 2016 Session d’ouverture du collectif (3 jours).
Octobre-décembre
2016
Préparatifs des interventions d'amélioration, formation des équipes de mesure et
essais de mesure (unités pilotes).

Isabelle Amherdt / Anthony Staines – Collectif de travail "Prévention des escarres" – 17 décembre 2015
4
Janvier-mars 2017 Mesure de baseline.
18 mois suivants
(04.2017-09.2018)
Alternance de sessions de projets (trimestrielles) et de périodes de mise en œuvre
(test, mesure, ajustement, diffusion).
Pérennisation Les établissements s’organisent dès l’origine pour que les améliorations acquises
durant la période du collectif puissent être maintenues et développées après son
échéance.
Pérennisation
A l'issue du collectif, une mesure de la survenue des escarres, du dépistage du risque et de la mise en
œuvre des actions de prévention, avec retour aux équipes, sera poursuivie par l'établissement de
manière moins fréquente.
Engagements
La recherche montre de façon très claire qu’il ne suffit pas de présenter une proposition
d’amélioration ou de donner le titre « collectif de travail » pour que l’amélioration se produise. La clé
du succès réside dans la qualité du processus de mise en œuvre, au sein de chaque établissement,
des changements de pratiques recommandés par la littérature.
Ceci implique des engagements de la part de chaque hôpital participant au collectif :
• Un soutien de la direction générale au projet et un suivi par celle-ci des indicateurs de progrès.
• La désignation d’un membre de la direction générale pour participer au groupe de référence
interne (pilotage interne du projet) et pour la liaison avec l’équipe déléguée.
• La désignation d’une équipe de personnes (équipe déléguée) qui participera régulièrement aux
séances du collectif et se chargera de la diffusion des bonnes pratiques dans l’établissement.
Cette équipe inclut au moins trois personnes, dont un cadre de soins et un spécialiste des plaies.
Chaque membre de l'équipe bénéficie d'un taux d'activité dédié au projet (pour un hôpital de
zone de taille moyenne, 0.3 EPT pour le chef de projet et un total de 0.3 EPT pour les autres
membres).
• La désignation d’une équipe interne, composée des membres de l’équipe déléguée ainsi que
d’un médecin, d’un physiothérapeute, d’un diététicien et d’un assistant en soins et santé
communautaire ou d’un aide-soignant, qui se chargera de la mise en œuvre dans l’établissement
(pour un hôpital de zone de taille moyenne, le temps dédié par les autres membres de l’équipe
interne est estimé à un total de 0.1 EPT).
• La désignation d'une équipe de mesure, composée au minimum d’une infirmière clinicienne et
d’une infirmière expérimentée, chargée de collecter les indicateurs cliniques, disponible pour
consacrer 2,5 heures-homme par mois et par unité de soins à cette activité (à ajuster selon le
degré d’automatisation de la collecte des données), de novembre 2016 à fin septembre 2018.
• L'établissement s'engage à allouer ces ressources (équipe déléguée, équipe interne et équipe de
mesure), ainsi qu’un budget d’environ 15% du budget en personnel pour les dépenses diverses.
• L'intégration au collectif de toutes les unités de soins aigus, de réadaptation, de soins palliatifs et
d’hébergement médico-social.
• Un accord pour collecter et partager les indicateurs (mesures relatives aux processus et résultats)
au sein du collectif.
• Un engagement à respecter la confidentialité de ces données à l’égard de l’externe ainsi que de
l’utilisation des résultats.
• La mise en œuvre des interventions d’amélioration pertinentes pour la mission et le contexte
spécifique de l’établissement.
• Une dédite financière à payer au collectif en cas de départ prématuré du collectif ou d'incapacité
à tenir les engagements ci-dessus.
Il est à souligner qu'à l'interne de l'établissement, le projet sera à présenter comme un projet
institutionnel, s'appuyant sur un collectif FHV, et non comme un projet animé exclusivement par des
spécialistes de la prévention des escarres. Ces derniers sont sollicités comme experts, conseillers,
formateurs, en appui d'un projet institutionnel. L'établissement s'engage à respecter cet esprit du
projet.

Collectif Prévention des escarres
Déterminants de 2
e
niveau
Déterminants de 1
er
niveau But
Evaluation du risque
d’escarres
Amélioration des pratiques
cliniques par l’application
systématique du bundle de
prévention
Formation des
collaborateurs
Réduire de 50% la
survenue d’escarres
nosocomiales
Responsabilisation des
collaborateurs par la
mesure et la restitution
Implication des patients et
des familles
Culture et leadership
- Appliquer systématiquement le bundle de prévention :
o S’assurer que le patient dispose de la bonne surface
o Inspecter régulièrement la peau
o Mobiliser et repositionner régulièrement le patient,
décharger les points de pression
o Gérer l’humidité
o Optimiser la nutrition et l’hydratation
- Favoriser la mobilisation hors du lit (politique anti-alitement)
- Développer la collaboration interdisciplinaire
- Mettre en place un concept de formation comprenant la
mise à niveau des connaissances des collaborateurs
(infirmière, ASSC, aides, personnel de salle d’opération,
physiothérapeute, etc.)
- Formation systématique des nouveaux collaborateurs
- Identifier les facteurs de risque et évaluer le risque
d’escarre de tout patient admis
- Evaluer la peau de tout patient admis
- Réévaluer le risque
-
Tracer les patients à risque
- Suivre la survenue d’escarres nosocomiales
- Restituer les indicateurs aux collaborateurs
- Animer un processus d'amélioration continue au sein des
équipes
- Informer et former les patients et les familles sur les actions
de prévention dont les patients doivent bénéficier et sur leur
contribution possible
- Sensibiliser la direction et les cadres cliniques à leur rôle de
leadership pour la prévention des escarres
- Mettre en place un plan d'action de marketing social
 6
6
1
/
6
100%