Prévention de la transmission croisée par voie respiratoire « Air ou

Prévention de la transmission croisée
par voie respiratoire « Air ou
Gouttelettes »
Journée de Formation des Correspondants
en Hygiène Hospitalière
11/04/2013
Dr Agathe Mattei

Contexte
2004 : CTINILS demande de la révision des
recommandations pour la transmission croisée
2009 : 1er volet : Précautions standard et
Précautions complémentaires « Contact » SFHH
2010 : « Surveiller et Prévenir les IAS », Ministère
de la Santé, HCSP et SFHH
2013 : 2ième volet : Précautions complémentaires
« Air et Gouttelettes » SF2H

Périmètre
Quelles mesures pour la prévention de la
transmission d’un micro-organisme par voie
respiratoire à un patient ou à un soignant?
Quelles mesures spécifiques selon le micro-
organisme?
Quelle est la durée des mesures prises en
fonction du micro-organisme?

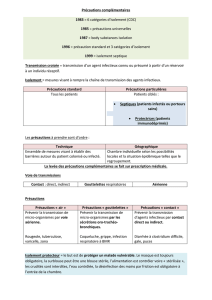
Recommandations
Élaboration d’un guide simple et pratique
13 Recommandations en complément des
Précautions standard d’hygiène
– Recommandation « Cough etiquette »
– Recommandations « Air »
– Recommandations « Gouttelettes »
– Tableau de synthèse des micro organismes
– Recommandations « Tuberculose pulmonaire »
– Recommandation « Grippe saisonnière »

Recommandations
Elaboration d’un guide simple et pratique
13 Recommandations en complément des
Précautions standard d’hygiène
– R0 : Précautions « Standard » chez un patient /
soignant présentant des signes
respiratoires : « Cough Etiquette »
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%