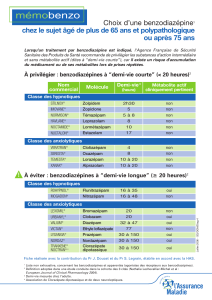
traitement de l`insomnie

Pharmacie clinique et thérapeutique
© 2012 Elsevier Masson SAS. Tous droits réservés.
CHAPITRE 35
TRAITEMENT DE L’INSOMNIE
Catherine Dejean
Pharmacien attaché, Centre hospitalier Henri- Laborit, Maître de Conférences des Universités, Poitiers, France
Denis Richard
Praticien hospitalier, pharmacien, chef de service pharmacie, Centre hospitalier Henri- Laborit, Poitiers, France
Jean- Louis Senon
Professeur des universités, chef de service, service universitaire de psychiatrie et de psychologie médicale,
Centre hospitalier universitaire, Poitiers, France
GÉNÉRALITÉS
L’insomnie
La clinique des troubles du sommeil a évolué ces dernières
années. Devenue plus précise, elle permet une prise en charge
codifi ée qui ménage une part moindre à la chimiothérapie,
la restreignant — du moins en théorie — à des indications
ciblées. Les nombreux centres d’hypnologie (ou centres
« veille- sommeil ») implantés dans plusieurs établissements
de soins et accessibles pour l’exploration comme le traitement
des troubles graves et invalidants du sommeil témoignent de
cette mutation.
Les troubles du sommeil ne se limitent pas, évidemment,
aux seules insomnies objet de ce chapitre. Hypersomnies et
troubles du rythme circadien ne doivent pas être méconnus
du fait de leur incidence sur la vie quotidienne (accidents de
la circulation ou accidents du travail). Ils sont d’ailleurs par-
fois eux- mêmes induits par un mésusage des tranquillisants
et des hypnotiques.
L’insomnie est un symptôme banal qui concerne entre
30 et 50 % de la population adulte des pays occidentaux,
toutes formes confondues, et 10 à 20 % de cette population
en ce qui concerne les formes les plus graves. Rarement iso-
lée (insomnie chronique primaire, sans cause évidente), elle
survient volontiers dans le cadre d’une pathologie psychia-
trique (dépression) ou somatique (dyspnée nocturne, maladie
rhumatismale). Dans la pratique, une insomnie isolée est à
ce point rare qu’il faut remettre en question sa réalité face à
chaque patient insomniaque qui nie avoir des problèmes psy-
chologiques, relationnels ou existentiels.
La tendance actuelle privilégie une défi nition de l’insomnie
avant tout subjective. Elle caractérise un sommeil perçu par
le patient comme diffi cile à obtenir, insuffi sant, insatisfaisant
ou non récupérateur. La durée objective du sommeil peut être
normale ou peu abrégée et l’endormissement peut être rapide,
mais on repère de façon récurrente une fragmentation exces-
sive de la phase de sommeil.
Il est diffi cile d’établir une nosologie de l’insomnie car les
causes comme les mécanismes de cette affection sont toujours
méconnus. La classifi cation internationale des troubles du
sommeil distingue trois formes d’insomnie intrinsèque (dont
la cause a pour origine l’organisme) et douze formes d’insom-
nie extrinsèque (dont la cause est extérieure à l’organisme),
sans même évoquer les insomnies d’origine neurologique,
psychiatrique ou somatique. Elle est d’une extraordinaire
complexité pour le clinicien. La classifi cation du DSM- IV est
plus pratique. Toutefois, nous proposons ici une classifi ca-
tion schématique, ayant avant tout une valeur pédagogique
(tableau35.1).
Médicaments utilisés
Avant tout, il importe de souligner que la prescription d’hyp-
notiques ne peut constituer en toute situation une réponse
adaptée. Le recours à d’autres médicaments peut s’avérer plus
pertinent, ainsi que la mise en œuvre d’autres stratégies théra-
peutiques que la chimiothérapie (psychothérapie, etc.).
Il n’y a plus lieu d’utiliser aujourd’hui des produits dont
l’index thérapeutique est aussi faible que les barbituriques
ou l’hydrate de choral, d’ailleurs retirés du commerce. Par
conséquent, nous avons pris ici le parti de n’évoquer ces
médicaments que dans la présentation générale, pour infor-
mation, sans les développer par ailleurs (le lecteur trouvera
toutefois mention des barbituriques dans d’autres chapitres
car le phénobarbital est toujours prescrit comme anti-
épileptique).
Les principaux hypnotiques commercialisés sont présentés
dans le tableau35.2.

PARTIE VII. PATHOLOGIE NEUROLOGIQUE ET PSYCHIATRIQUE
688
Présentation des hypnotiques
Barbituriques
Le squelette chimique commun à tous les barbituriques est
l’acide barbiturique, synthétisé par le chimiste allemand Adolf
von Baeyer en 1864 à partir du noyau malonylurée. Dès 1882,
Conrad et Guthzeit isolèrent l’un de ses sels, le barbital, mais
ce n’est qu’en 1903 qu’Emil Fischer et J. von Mehring en
découvrirent les propriétés hypnotiques (Véronal).
Ce médicament constitua le chef de fi le d’une famille de
molécules nombreuses dont, notamment, le phénobarbital
(Gardénal) indiqué aujourd’hui dans la prévention des crises
d’épilepsie, etc.
Utilisés de façon en hypnologie, les barbituriques induisent
rapidement une dépendance et ont un index thérapeutique
extrêmement réduit (la dose potentiellement mortelle est seu-
lement deux à trois fois supérieure à la dose thérapeutique).
Ils ne sont plus commercialisés en France depuis 1988 dans
cette indication.
Tableau35.1.
Classifi cation simplifi ée des insomnies.
Types d’insomnie Catégories cliniques Origines et signes cliniques Orientations générales du traitement
Insomnies occasionnelles
ou situationnelles
Accumulation d’événements stressants Prescription d’hypnotiques (ou de tranquillisants)
pour une durée limitée (<4semaines)
Insomnies
chroniques
Insomnies
psychophysiologiques
État de tension musculaire
etpsychologique
Conditionnement négatif au sommeil
Relaxation
Biofeedback
Thérapies comportementales
Insomnies organiques Insuffi sance cardiaque ou respiratoire
Douleurs chroniques
Traitement symptomatique
Impatience des membres inférieurs Traitement spécialisé
Recours à un centre veille- sommeil
Myoclonies nocturnes Recours à un centre veille- sommeil
Apnées du sommeil Traitement spécialisé
Recours à un centre veille- sommeil
Insomnies
pharmacologiques
Insomnies
médicamenteuses
Consommation régulière
detranquillisants ou d’hypnotiques
Sevrage médicamenteux très progressif
etmédicalisé
Insomnies « rebond » Arrêt brutal d’un traitement
tranquillisant ou hypnotique
Sevrage très progressif et médicalisé
Tableau35.2.
Principaux hypnotiques utilisés dans le traitement de l’insomnie.
Familles DCI Noms commerciaux Présentations
Benzodiazépines estazolam Nuctalon Comprimé sécable 2 mg
fl unitrazépam Rohypnol Comprimé sécable 1 mg
loprazolam Havlane Comprimé sécable 1 mg
lormétazépam Noctamide Comprimé sécable 1 et 2 mg
nitrazépam Mogadon Comprimé sécable 5 mg
témazépam Normison Capsule 10 et 20 mg
Imidazopyridines zolpidem Stilnox Comprimé sécable 10 mg
Cyclopyrrolones zopiclone Imovane Comprimé sécable 7,5 mg
Antihistaminiques alimémazine Théralène Comprimé 5 mg, gouttes et sirop
doxylamine Donormyl Comprimé sécable 15 mg effervescent ou non
niaprazine Nopron Enfants Sirop
prométhazine Phénergan Comprimé 25 mg
Mélatoninergiques mélatonine Circadin Comprimé LP 2 mg

CHAPITRE 35. TRAITEMENT DE L’INSOMNIE
689
Chloral
Synthétisé par le chimiste allemand von Liebig en 1832, le
chloral donna lieu au XIXesiècle à un usage toxicomaniaque,
proche de celui induit par les barbituriques.
Le chloral est actif comme hypnotique à des doses com-
prises entre 0,5 et 1 gramme chez l’adulte, mais perd rapide-
ment son effi cacité. Il a été conseillé pour traiter les insomnies
des sujets âgés déments, mais son administration expose à un
important rebond d’insomnie dès que le traitement est sus-
pendu. Les interactions médicamenteuses sont nombreuses.
Par ailleurs, l’usage du chloral est fortement irritant pour
la muqueuse digestive. Il induit, au plan neurologique, une
ébriété accompagnée de migraine, de troubles de la marche,
parfois d’une excitation paradoxale, de confusion mentale
voire d’hallucinations chez le sujet âgé. L’intoxication aiguë
évoque celle réalisée par les barbituriques. Elle s’accom-
pagne de signes hépatiques et digestifs aggravés allant jusqu’à
la nécrose gastrique. Des décès par arythmie cardiaque ont
été rapportés. De plus, le potentiel cancérigène du chloral
sur modèle murin (tumeurs hépatiques) a été démontré. Ce
médicament a été retiré du marché en France en 2000.
Benzodiazépines
Voir chapitre36 « Traitement de l’anxiété ».
Analogues pharmacologiques
desbenzodiazépines
Les cyclopyrrolones sont représentées par la zopiclone (Imo-
vane) et les imidazopyridines par le zolpidem (Stilnox). Ces
deux familles sont proches de celle des benzodiazépines, du
moins quant à leur mécanisme d’action et leur profi l pharma-
cologique. Ces médicaments plus récents respectent mieux
l’architecture physiologique du sommeil, comme l’attestent
les études hypnographiques. Elles sont également relati-
vement mieux tolérées : moins d’effets rebond, réveil plus
agréable, etc. Pour autant, il convient de toujours demeurer
prudent, leur prescription n’étant en rien anodine.
Mélatoninergiques
Commercialisée comme médicament, la mélatonine (Cir-
cadin) n’a pas d’action myorelaxante, anxiolytique ou pro-
amnésiante. Elle est indiquée dans l’insomnie idiopathique
avec sommeil de mauvaise qualité chez le patient de plus de
55 ans, sans que des données précises soient actuellement
disponibles quant à son usage chez l’insuffi sant rénal et/ou
hépatique.
Divers
D’autres composés sont indiqués dans le traitement des
troubles du sommeil, notamment des antihistaminiques H1.
On peut citer la niaprazine (Nopron), actuellement indiquée
dans le traitement des insomnies occasionnelles de l’enfant
(noyau pipérazine), la doxylamine (Donormyl, Méréprine), la
prométhazine (Phénergan) ou l’alimémazine (Théralène).
Le rapport bénéfi ce/risque des associations de principes
actifs (acéprométazine + carbamate de la Mépronizine ;
acéprométazine + acépromazine + clorazépate du Noctran)
(voir chapitre41 « Traitement de l’anxiété ») a été réévalué
par l’Afssaps en 2011. Ayant été jugé négatif, ces médicaments
ont été retirés du marché, fi n 2011 (Noctran) et début 2012
(Mépronizine).
Mécanisme d’action des hypnotiques
Le mécanisme de l’action hypnotique des benzodiazépines
comme celui de leurs analogues (et comme celui des barbitu-
riques) s’explique par une action sur la transmission GABA-
ergique, comme évoqué au chapitre36 sur le traitement de
l’anxiété. Les manifestations latérales de somnolence, d’apa-
thie et de ralentissement des réfl exes observées chez les usa-
gers d’anxiolytique trouvent leur pleine expression dans l’in-
dication spécifi que des insomnies.
Les composés les plus récents (zopiclone, zolpidem) ont
toutefois une action plus spécifi que sur certains récepteurs
aux benzodiazépines (récepteurs de type I), ce qui explique-
rait la moindre incidence de leurs effets indésirables et leur
meilleure maniabilité.
Hormone sécrétée par l’épiphyse (ou glande pinéale, une
glande endocrine située sous le plancher du 3e ventricule qui
traite l’information photopériodique et joue un rôle capital
dans la photosynchronisation circadienne et saisonnière), la
mélatonine est impliquée dans la régulation du rythme circa-
dien. Sa structure est voisine de celle de la sérotonine. Aug-
mentant dès la tombée de la nuit, la sécrétion de mélatonine
connaît un pic entre 2 et 4 heures du matin puis diminue
jusqu’au lever du jour: elle est corrélée à une action hypno-
tique induite par sa liaison aux récepteurs mélatoninergiques
centraux MT1, MT2 (plus secondairement MT3). Le tonus
mélatoninergique diminue avec l’âge, ce qui explique que les
sujets âgés dorment moins que plus jeunes: l’administration
de mélatonine exogène (Circadin) tend alors à régulariser
le sommeil chez les patients souffrant d’insomnie primaire
(c’est- à- dire d’une insomnie sans cause somatique, psychique,
toxique ou environnementale évidente).
Pharmacocinétique des hypnotiques
Benzodiazépines
Voir chapitre36 « Traitement de l’anxiété ».
Analogues des benzodiazépines
Les cyclopyrrolones (zopiclone, Imovane) et les imidazopy-
ridines (zolpidem, Stilnox) s’administrent per os, avec une
résorption satisfaisante, non infl uencée par les aliments. Ces
hypnotiques doivent être administrés immédiatement avant le
coucher car leur délai d’action n’est que de 10 à 15min. Le pic
plasmatique est atteint en environ 1heure pour la zopiclone
et 1,8heure pour le zolpidem. Les deux groupes de médica-
ments subissent oxydation, desméthylation et hydroxylation.

PARTIE VII. PATHOLOGIE NEUROLOGIQUE ET PSYCHIATRIQUE
690
Leur métabolisation est importante (le zolpidem est totale-
ment résorbé, mais un effet de premier passage hépatique
limite sa biodisponibilité à 70 % environ). Quatre à cinq pour
cent seulement de la dose de zopiclone sont éliminés sous
forme inchangée, la molécule mère étant, contrairement au
zolpidem, transformée en un catabolite partiellement actif,
son N- oxyde.
La zopiclone, comme son métabolite actif, a une demi-
vie d’élimination variable, oscillant entre 3 et 6 heures,
allant jusqu’à 8heures chez l’insuffi sant hépatique ou le
sujet âgé. Le zolpidem a une demi- vie constamment plus
brève, de l’ordre de 2,4heures. Ces deux composés fran-
chissent également la barrière fœto- placentaire et passent
dans le lait.
Le tableau 35.3 présente les caractéristiques pharmaco-
cinétiques des principaux hypnotiques benzodiazépiniques et
apparentés.
Mélatonine
La mélatonine (Circadin) bénéfi cie d’une absorption com-
plète, mais qui peut être réduite de 50 % chez le sujet âgé.
Un important effet de premier passage hépatique (85 %)
explique que la biodisponibilité ne soit que de 15 % envi-
ron. Le pic plasmatique s’observe 3heures après la prise.
La liaison plasmatique de la mélatonine est de 60 % (albu-
mine, alpha- 1 glycoprotéine, lipoprotéines). L’hormone
subit un important métabolisme hépatique par certains iso-
formes du cytochrome P450: CYP1A1, CYP1A2, CYP2C19
puisque seulement 2 % de la mélatonine est excrétée
sous forme inchangée. Son métabolite principal est la
6- sulfatoxy- mélatonine (6- S- MT), inactive. La demi- vie ter-
minale d’élimination est d’environ 4heures. 90 % de la dose
est excrétée par voie rénale, sous forme de métabolites. Il
existe une importante variabilité interindividuelle dans le
métabolisme. De même, le métabolisme de l’hormone est
plus réduit chez le sujet âgé.
CRITÈRES DE CHOIX
THÉRAPEUTIQUE
Les hypnotiques prescrits en France aujourd’hui ont de nom-
breux points communs (exception faite de la mélatonine, dont
l’usage reste limité et l’effi cacité modeste). Ils agissent comme
les anxiolytiques sur le récepteur au GABA. Leur résorption
après administration orale est rapide et ils sont rapidement
éliminés. La différence essentielle avec les benzodiazépines
évoquées au chapitre « Traitement de l’anxiété » réside dans
la cinétique de leur effet, permettant une action précoce (utile
pour l’endormissement), intense (suffi sante pour assurer le
sommeil et non une simple anxiolyse) et brève (pour prévenir
les effets indésirables diurnes).
Le traitement de l’insomnie doit intégrer des mesures d’hy-
giène de vie. Par exemple, nombre d’insomniaques sont de gros
consommateurs de café: il importe avant tout traitement de
réduire ou de cesser cette consommation, et de ne pas consom-
mer de café même si l’on a recours à des médicaments. Le trai-
tement doit aussi intégrer une prise en compte étio logique des
troubles: agir sur le bruit, la température, les conditions de tra-
vail (travail posté imposant des rythmes en contradiction avec
les rythmes biologiques), le stress psychique.
Selon le type d’insomnie
Un traitement spécifi que de l’affection primaire est nécessaire
le plus souvent dans les insomnies accompagnant un trouble
psychiatrique (dépression, psychose, etc.). Dans ce cas, des
antipsychotiques ou des antidépresseurs, surtout s’ils ont une
composante sédative importante peuvent agir à la fois sur
l’affection psychiatrique et sur l’insomnie. Pour autant, cer-
tains antidépresseurs, connus comme stimulants, peuvent en
revanche favoriser les insomnies (ex.: moclobémide = Mocla-
mine et autres inhibiteurs des mono- amines oxydases). Il en
va de même pour l’anxiété: des benzodiazépines administrées
Tableau35.3.
Caractéristiques pharmacocinétiques des principales BZD et apparentés hypnotiques.
DCI Noms
commerciaux
Affi nités T max (h) Demi- vies
d’élimination (h)
Principaux
métabolites actifs
Demi- vies d’élimination
des métabolites actifs (h)
Benzodiazépines hypnotiques ayant une demi- vie moyenne et prolongée
Estazolam Nuctalon 1 à 1,5 10 à 30 nombreux
Flunitrazépam Rohypnol ++++ 1 à 1,5 15 à 30 norfl unitrazépam 20 à 40
Loprazolam Havlane +++ 1 à 4 8 à 10 0
Lormétazépam Noctamide ++++ 1 à 1,5 10 à 12 0
Nitrazépam Mogadon +++ 1 à 2 18 à 30 0
Témazépam Normison ++++ 0,75 à 4 5 à 8 oxazépam (5 %) 4 à 15
Hypnotiques non benzodiazépiniques
Zolpidem Stilnox 0,5 à 3,5 2 à 10 0
Zopiclone Imovane 1 à 3,5 5 à 8 N- oxyde 4,5

CHAPITRE 35. TRAITEMENT DE L’INSOMNIE
691
à très faible dose, dans une perspective simplement anxio-
lytique, peuvent suffi re à réguler le sommeil.
Le traitement médicamenteux est privilégié, à court
terme, dans les insomnies occasionnelles (sur 2 à 5 jours
par exemple) ou dans les insomnies d’origine somatique, dès
lors que le traitement de la cause est impossible ou insuffi -
sant (sans excéder 4 semaines en général). Si la majorité des
insomnies relèvent de l’hygiène de vie, un traitement médica-
menteux peut toutefois s’avérer nécessaire. Il faut alors pré-
venir le risque de survenue d’une dépendance (voir infra), en
prescrivant un traitement discontinu. Les insomnies sévères
ou organiques peuvent, elles, imposer un traitement quoti-
dien sur une période aussi limitée que possible.
Les hypnotiques ayant une demi- vie courte (zopiclone,
zolpidem) sont recommandés dans le traitement des insom-
nies d’endormissement mais il faut proscrire leur utilisation à
posologie plus élevée dans les insomnies de maintien (surve-
nant en milieu ou en fi n de nuit), qui nécessitent le recours
à un composé de demi- vie moyenne ou prolongée (lorméta-
zépam, nitrazépam, estazolam) (tableau35.3). La mélatonine
(Circadin) est indiquée de façon assez sélective dans l’insom-
nie du sujet âgé de plus de 55ans, sur une période qui est,
comme tous les hypnotiques, limitée (ici à 3 semaines).
Selon le terrain
Pathologies associées
Insuffi sance respiratoire
Les benzodiazépines doivent être administrées avec prudence
ou, souvent, totalement évitées, chez les patients atteints
d’une insuffi sance respiratoire sévère en raison du risque
d’apnées. On privilégie alors le recours à des antihistami-
niques à des produits type zolpidem (Stilnox) ou zopiclone
(Imovane), mieux tolérés, voire à la mélatonine, dont l’usage
reste cependant assez marginal. Pour autant, un syndrome
d’apnée du sommeil installé constitue une contre- indication
absolue à l’utilisation des hypnotiques benzodiazépiniques et
des composés apparentés.
Insuffi sance hépatique
La demi- vie de la zopiclone (Imovane) sera augmentée, allant
jusqu’à 9heures ; le temps requis pour obtenir le pic plasma-
tique sera aussi allongé. En conséquence, une posologie limi-
tée à 3,75 mg/j (demi- dose) sera alors préconisée. (Voir cha-
pitre 36 « Traitement de l’anxiété » pour les benzodiazépines.)
Il en va de même pour le zolpidem (Stilnox), pour lequel la
demi- vie pourra atteindre alors près de 10heures. Il est donc
souvent suffi sant de limiter l’administration à 5 mg/j en ce cas.
Une insuffi sance hépatique sévère constitue une contre-
indication absolue à l’administration de ces deux produits
comme à celle des benzodiazépines. L’usage de la mélatonine
est déconseillé chez l’insuffi sant hépatique.
Insuffi sance rénale
Elle impose d’adapter la posologie de la zopiclone (Imovane),
sans excéder un comprimé par jour (voir chapitre36, « Trai-
tement de l’anxiété » pour les benzodiazépines). La prudence
s’impose lors de l’usage de la mélatonine.
Myasthénie
Cette affection représente une contre- indication relative à
l’emploi de benzodiazépines apparentées comme des benzo-
diazépines elles- mêmes. Dans ce cadre, ces produits ne seront
administrés qu’exceptionnellement et sous surveillance médi-
cale accrue.
Glaucome par fermeture de l’angle,
rétention urinaire
Ce type de pathologie constitue bien sûr une contre- indication
à l’emploi d’antihistaminiques en raison de leur composante
anticholinergique.
Chez la personne âgée
La posologie d’un traitement hypnotique doit être systéma-
tiquement réduite chez la personne âgée, pour prévenir tout
risque de confusion mentale, d’effets sédatifs résiduels (risque
de chute avec fracture du col) ou d’hypotension artérielle
(voir le chapitre 36, « Traitement de l’anxiété » sur les ben-
zodiazépines).
D’une façon plus spécifi que, la biodisponibilité de la zopi-
clone (Imovane) est augmentée, passant d’environ 80 % chez
le sujet jeune à plus de 90 % chez celui de plus de 75ans. Son
catabolisme est, en revanche, fortement réduit et l’élimination
sous forme inchangée domine. La demi- vie augmente aussi
sensiblement, passant de 3- 6heures à 8heures ou plus. Mais
le produit ne semble pas pour autant s’accumuler après admi-
nistration réitérée.
Le volume de distribution du zolpidem (Stilnox) est réduit
avec, en corollaire, augmentation des concentrations sériques
maximales et de la demi- vie.
Rappelons que la mélatonine (Circadin) n’a d’indication,
précisément, que chez le sujet de plus de 55ans, où elle est
prescrite dans le traitement de l’insomnie idiopathique avec
sommeil de mauvaise qualité. Son absorption est réduite de
50 % chez le sujet âgé.
Chez l’enfant
Le recours à des hypnotiques doit être absolument proscrit
chez l’enfant, en dehors des troubles du sommeil s’intégrant
dans un tableau psychopathologique avéré et en dehors du
cas particulier que représentent les parasomnies. La médica-
tion familiale est pourtant fréquente dans ce domaine (ben-
zodiazépines et niaprazine, Nopron) et n’améliore guère la
symptomatologie, en étant pour autant responsable d’une
somnolence diurne et d’une fatigue chronique. La prise en
charge des insomnies du nourrisson et de l’enfant passe avant
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%