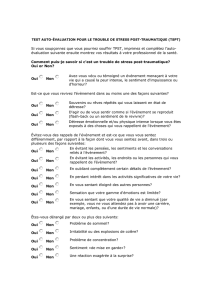
Stress post-traumatique

2
Sommaire
Le stress post traumatique
Le secours psychologique
L’USP du SDIS 42
Sensibilisation des sapeurs-pompiers

3
Intervention(s) violente(s)
Le stress post-traumatique
Risque de traumatisme psychique

4
Le stress post-traumatique
Toute intervention génère du stress.La plupart
du temps, l’organisme met en place des mécanismes
d’adaptation permettant de gérer la situation
→réactions adaptées
Si la charge émotionnelle est trop intense, la capacité
d’adaptation peut être débordée →réactions inadaptées
stress dépassé = trouble de stress aigu

5
Le stress post-traumatique
Manifestations du stress dépassé
Réactions immédiates:
Peur intense, effroi, sidération sentiment d’impuissance,
d’horreur, agitation, fuite (abandon de poste, recul),
agressivité (verbale ou physique), action automatique,
détachement.
Réactions post-immédiates 2 j à 1 mois:
Sensation mixte d’épuisement-soulagement, abattement,
dépression, irritation, fixation mentale sur l’événement
(visions, cauchemars, flashback), troubles du sommeil, de
l’alimentation….
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%