Guide rŽponse rempliisage vasculaire 21-07.qxd

Échographie cardiaque
et remplissage vasculaire
16
II
Laurent Muller - Jean-Yves Lefrant
L’absence d’influence sur la mortalité du cathéter artériel pulmonaire (CAP) après 30 ans
d’utilisation (1) et la mauvaise performance des pressions intravasculaires pour prédire
la réponse au remplissage (2, 3) ont ouvert la voie à de nouveaux outils d’évaluation
hémodynamique en réanimation. Plus de 250 études, dont la moitié publiée entre 2000
et 2006, montrent l’intérêt de l’échocardiographie dans ce contexte (4).
L’échoDoppler cardiaque permet l’évaluation des pressions de remplissage (paramètres
statiques), en cardiologie (5) comme en réanimation (6-9). L’enregistrement de
paramètres dynamiques de précharge, basés sur la variabilité respiratoire de
paramètres échographiques et Doppler est également possible (10-13). Si
l’échographie transœsophagienne (ETO) a une qualité d’image supérieure à
l’échographie transthoracique (ETT), les impératifs de décontamination des sondes
et l’usage délicat voire impossible de l’ETO chez le patient non ventilé limitent son
utilisation pluriquotidienne en réanimation polyvalente.
Les progrès technologiques ont permis une amélioration sensible de la qualité des
images en ETT avec une échogénicité correcte chez plus de 90 % des patients (14).
Au-delà de l’évaluation de la volémie, l’échocardiographie facilite le diagnostic de
défaillance ventriculaire gauche ou droite (15, 16). Près de 40 % des patients admis
en réanimation ont une anomalie cardiaque échographique significative. Cette
anomalie est ignorée par la clinique dans plus de 75 % des cas (17). L’ETT permet
d’exclure ou d’affirmer l’origine cardiogénique d’un état de choc avec une sensibilité,
une spécificité, une valeur prédictive négative et positive de 100 %, 95 %, 97 % et
100 %, respectivement (14).
Devant un patient présentant une insuffisance circulatoire aiguë, la force de
l’échocardiographie est de permettre le diagnostic rapide et non invasif d’hypovolémie
mais également son diagnostic différentiel : défaillance ventriculaire droite ou gauche,
tamponnade, complication mécanique.
Niveaux de compétence en échocardiographie
Compte tenu de sa simplicité de mise en œuvre et de son innocuité, l’ETT constitue le
moyen idéal de se former à l’échographie cardiaque en réanimation. Chez les patients
instables, la nécessité d’obtenir des réponses cliniques rapides et répétées rend difficile
voire impossible l’intervention systématique d’un cardiologue (18).

Ainsi, la réalisation d’échographies par le réanimateur est un impératif inhérent aux conditions
même de l’exercice en réanimation (4,18-20). En France, le niveau de compétence le plus
complet en échocardiographie passe par l’obtention en 2 ans du diplôme interuniversitaire
(DIU) d’échocardiographie dont l’orientation générale, historiquement cardiologique, s’est
largement étendue ces dernières années vers la réanimation. Pour raccourcir ce cursus, la
Société de Réanimation de Langue Française (SRLF) et l’American College of Chest
Physicians (ACCP) (21) proposent un système de validation des compétences en
échocardiographie en trois niveaux pour les réanimateurs (Figure 1) (22). Ce système pourrait
permettre la formation de l’ensemble des anesthésistes et/ou réanimateurs aux bases de
l’échocardiographie en un temps plus court (6 à 12 mois) (23).
17
Figure 1 : Pyramides des compétences d’échocardiographie en réanimation.
Au sommet : opérateur qualifié (diplôme interuniversitaire = DIU), capable de réaliser un examen
échocardiographique complet. Cet opérateur est en charge de la formation des praticiens non formés
de l’unité, en veillant notamment à ce que soient acquis les items cités à la base de la pyramide. Le
niveau intermédiaire représente des praticiens en cours de formation, ayant intégré la base de la
pyramide et capables d’une analyse plus fine. D’après B. Cholley, A Vieillard-Baron, A Mebazaa (22).
PAPs = pression de l’artère pulmonaire systolique. FEVG = fraction d’éjection du ventricule gauche.
Diagnostic
de l’ensemble
des cardiopathies
Évaluation
hémodynamique
complète
Détection de dysfonction valvulaire sévère
Évaluation de la réponse au remplissage
Mesure du débit cardiaque de la PAPs
Détection d’un cœur pulmonaire aigu
Évaluation quantitative de la fonction systolique
ventriculaire gauche (FEVG)
Diagnostiquer un épanchement péricardique important
Reconnaître une dilatation majeure du ventricule droit
Mesure du diamètre de la veine cave inférieure
Reconnaître une anomalie sévère de contractilité ventriculaire gauche

18
Terminologie simplifiée d’échographie Doppler
■Modes d’échographie (Figure 2)
L’échographie permet des images bidimensionnelles (mode 2D, BD ou mode B comme
brillance) ou en temps-mouvement (mode TM ou M). Les images 2D montrent les structures
anatomiques et constituent les images échographiques au sens commun du terme. Le
mode TM ou M permet la visualisation de structures anatomiques en mouvement en
fonction du temps. Il permet la mesure des diamètres des cavités sur un cycle de temps,
par exemple la mesure des diamètres télésystoliques et télédiastoliques permettant la
mesure de la fraction de raccourcissement ventriculaire gauche. Les variations respiratoires
des veines caves (inférieure en ETT, supérieure en ETO) qui constituent un bon indice
de précharge-dépendance, sont étudiées à l’aide de ce mode (11, 24). Le mode M
permet également la mesure des épaisseurs de paroi cardiaque afin de juger du caractère
hypertrophique d’une cardiomyopathie.
■Modes Doppler
Quatre modes Doppler sont utilisés en routine : continu, pulsé, couleur et tissulaire.
Physiologiquement, les vitesses intracardiaques sont inférieures à 1,5 m/s. Toute vitesse
supérieure est pathologique et correspond en général à une sténose (valvulaire, vasculaire,
intraventriculaire) ou à une fuite valvulaire.
→Doppler continu
Dans ce mode Doppler, l’émission et la réception des ultrasons (US) se font de façon
continue par deux cristaux différents. L’image (spectre) Doppler obtenue correspond à la
somme de toutes les vitesses enregistrées sur la totalité de la longueur du trajet des US
Figure 2 : Modes d’imagerie en échographie.
(a) : Imagerie bidimensionnelle (coupe apicale 4 cavités cardiaques).
(b) : Échographie TM du ventricule gauche permettant la mesure des épaisseurs de paroi, des
diamètres ventriculaires en systole et en diastole puis le calcul de la fraction de raccourcissement.
a b

19
représentée sur l’image par la ligne de tir. Un flux venant vers la sonde est dit positif et
est codé au dessus de la ligne de base. Un flux venant fuyant la sonde est dit négatif et
est codé au dessous de la ligne de base. Ce mode permet l’analyse des hautes vitesses
(> 1,5 m/s) mais ne permet pas de localiser l’endroit de l’accélération du flux (Figure 8,
p. 27). En d’autres termes, le Doppler continu autorise une bonne résolution des vitesses
mais entraîne un phénomène d’ambiguïté spatiale. Par exemple, une accélération du
flux sur la chambre d’éjection ventriculaire gauche peut correspondre à un gradient
intraventriculaire (cardiomyopathie obstructive) ou à une sténose aortique. Seule l’analyse
de la géométrie ventriculaire, de l’anatomie des valves et du spectre Doppler couleur
permettra de localiser la zone malade. En pratique, ce mode permet de quantifier les
sténoses et les fuites.
→Doppler pulsé
Dans ce mode, les US sont émis par paquets discontinus. À l’inverse du Doppler continu,
le Doppler pulsé permet d’analyser une zone précise, punctiforme mais ne permet pas
l’analyse de vitesses supérieures à 1,5 m/s. Il existe donc une bonne résolution spatiale
mais une ambiguïté des vitesses. Un flux venant vers la sonde est dit positif et est codé
au dessus de la ligne de base. Un flux venant fuyant la sonde est dit négatif et est codé
au dessous de la ligne de base. L’incapacité de ce mode à analyser les vitesses élevées,
se traduit par le phénomène d’aliasing ou repliement spectral où le spectre Doppler est
décapité sur les hautes vitesses apparaissant en miroir dans le sens inversé. En pratique,
le mode pulsé permet d’analyser les pressions de remplissage sur le flux mitral et le calcul
du débit cardiaque par le flux sous-aortique.
→Doppler couleur (Figure 3)
Le Doppler couleur est un Doppler pulsé. Il comporte donc les limites de ce dernier :
bonne résolution spatiale mais ambiguïté des vitesses. Le mode couleur consiste en une
cartographie des vitesses au sein d’un volume d’échantillonnage matérialisé sur l’image
par un secteur trapézoïdal. Au sein du volume d’échantillonnage, chaque globule rouge
en mouvement reçoit un code couleur qui est fonction du sens de son déplacement. Un
flux venant vers la sonde est dit positif et est codé en rouge. Un flux venant fuyant la
sonde est dit négatif et est codé en bleu. Le phénomène d’aliasing est très informatif en
Doppler couleur car il se traduit par un codage jaune. Ainsi, la visualisation d’un flux jaune
témoigne d’une accélération régionale du flux et permet de localiser la zone responsable
d’une sténose. En cela, le Doppler couleur complète les données du Doppler continu
ayant montré une accélération sans permettre de localiser son site. À titre d’exemple, si
un flux accéléré est observé en Doppler continu sur la voie d’éjection ventriculaire gauche,
on ne peut différencier une sténose aortique d’une obstruction intraventriculaire. La
visualisation d’un aliasing couleur (flux jaune) intraventriculaire plaide pour la seconde
hypothèse, un aliasing transvalvulaire plaide en faveur d’un rétrécissement aortique
(Figures 8 et 9, p. 27 et 28).

20
→Doppler tissulaire
Le Doppler tissulaire (Doppler pulsé avec filtre supprimant les hautes vitesses) enregistre
le déplacement de la paroi myocardique et non des globules rouges. Ce mouvement est
inversé par rapport au flux sanguin. Les vitesses enregistrées sont faibles, de l’ordre du
cm/s. Cette analyse myocardique pariétale permet l’évaluation des propriétés intrinsèques
du myocarde, systoliques et diastoliques.
Échographie Doppler cardiaque : coupes et flux
fondamentaux
■Fenêtres acoustiques utilisables en ETT (Figure 4)
Comme pour les foyers d’auscultation cardiaque, les images d’échographie cardiaque sont
recueillies au niveau de 5 régions thoraciques offrant une moindre résistance à la pénétration
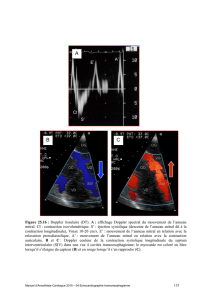
Figure 3 : Flux Doppler couleur normaux et pathologiques en diastole (a et c) et en systole (b et d).
En diastole, le flux de remplissage auriculoventriculaire, codé en rouge, vient vers la sonde (a). En
systole, le flux d’éjection ventriculaire, codé en bleu, fuit la sonde (b). Le flux veineux pulmonaire (VP),
pouvant aider à l’évaluation des pressions ventriculaires gauches, est un flux systolo-diastolique
(a et c) recueilli en ETT à la base de l’oreillette gauche à partir de la veine pulmonaire supérieure droite.
a : Diastole normale b : Systole normale
c : Fuite aortique
VP
VD
VG VD
VG
VG
VD VG
VD
OD OG
VP
d : Fuites mitrale et
tricuspide
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%